11. Agosto
------------------------------------
SARS-CoV-2: vulnerabilidad de la proteína Spike
Los investigadores austriacos pueden haber encontrado una vulnerabilidad en el virus SARS-CoV-2: dos proteínas de unión a carbohidratos podrían evitar que el virus penetre en la célula huésped.
En la lucha contra la pandemia, se están realizando intensas investigaciones sobre formas de contener la propagación del SARS-CoV-2. En este contexto, la proteína espiga es de particular interés ya que es el principal mecanismo de entrada del virus en las células huésped. La interacción de la proteína espiga del SARS-CoV-2 con la enzima convertidora de angiotensina 2 (ACE2) de las células huésped determina la infectividad del virus.
Científicos austriacos identificaron dos lectinas de mamíferos que en experimentos podrían unirse a la proteína espiga del SARS-CoV-2 y, por lo tanto, limitar su funcionalidad. Los resultados del estudio se publicaron recientemente en EMBO Journal.
Las lectinas se unen a los sitios de glicosilación
La importancia de la proteína espiga en la supervivencia y propagación del virus requiere un mecanismo de camuflaje para ocultarla de la respuesta inmunitaria del huésped. El virus utiliza el llamado mecanismo de glicosilación en ciertos sitios de la proteína S para formar una capa de azúcar que oculta la proteína antigénica de la respuesta inmunitaria del huésped. Los sitios de glicosilación de la proteína espiga del SARS-CoV-2 están altamente conservados en todas las variantes circulantes.
Aquí está la observación de los investigadores en el video
En su búsqueda de un compañero de interacción para estos sitios de glicosilación, los investigadores encontraron lectinas. Las lectinas son proteínas de unión a carbohidratos cuya unión a la proteína espiga impidió que el virus ingresara a la célula huésped.
La infectividad de las células pulmonares podría reducirse
El equipo analizó más de 140 lectinas de mamíferos e identificó dos que se unen con fuerza al sitio N343 N-glicano de la proteína espiga: Clec4g y CD209c. Este sitio específico es tan esencial para la proteína espiga que no puede perderse en ninguna variante infecciosa. De hecho, la supresión de este sitio de glicosilación hace que la proteína espiga sea inestable. Además, otros grupos han demostrado que los virus mutantes N343 no son infecciosos.
El equipo de investigación austriaco pudo demostrar que la infectividad del SARS-CoV-2 de las células pulmonares humanas podría reducirse con la ayuda de las dos lectinas identificadas. “El enfoque es similar al mecanismo del candidato a fármaco 'APN01' [Apeiron Biologics], que se encuentra en las últimas etapas de los ensayos clínicos. Este es un ACE2 humano creado mediante bioingeniería que también se une a la proteína espiga. Si la proteína espiga está ocupada por el fármaco, se bloquea el acceso a la célula. Ahora hemos identificado lectinas de mamíferos naturales que pueden hacer precisamente eso”, dice el profesor Josef Penninger, líder del grupo del estudio. Desde el punto de vista del equipo de investigación, estos resultados son prometedores para una amplia gama de intervenciones terapéuticas contra el SARS-CoV-2.
Hoffmann D, Mereiter S, Jin Oh Y, et al. "Identificación de receptores de lectina para sitios de glicosilación de SARS-CoV-2 conservados". EMBO J. 2021 10 de agosto: e108375. doi: 10.15252/embj.2021108375. Epub antes de la impresión. PMID: 34375000.
6. Agosto------------------------------------
La infección aumenta enormemente el riesgo de ataque cardíaco y accidente cerebrovascular
Una infección por SARS-CoV-2 aumenta temporalmente el riesgo de ataque cardíaco y accidente cerebrovascular en más de seis veces, según un estudio sueco. En algunos casos es incluso doce veces mayor.
El estudio analizó datos de 86 742 pacientes suecos con COVID entre febrero y septiembre de 2020 y los comparó con datos de 348 481 controles. Los investigadores examinaron qué personas fueron tratadas en el hospital por ataques cardíacos o accidentes cerebrovasculares. Otros estudios ya han concluido que la COVID-19 es probablemente un factor de riesgo de complicaciones cardiovasculares agudas.
Resultado: sin el día 0, la razón de probabilidad (OR) para infarto agudo de miocardio fue de 3,41 (intervalo de confianza del 95 %, margen de 1,58 a 7,36) y para accidente cerebrovascular de 3,63 (intervalo de confianza del 95 %, margen de 1,69 a 7,80) en las dos primeras semanas de la infección. Cuando se incluyó el día 0 en el análisis, el OR para el infarto agudo de miocardio fue de 6,61 (intervalo de confianza del 95 %, margen de 3,56 a 12,20) y para el accidente cerebrovascular isquémico fue de 6,74 (intervalo de confianza del 95 %, margen de 3,71 a 12,20) en el primer dos semanas de infección.
Los autores creen que los resultados sugieren que el infarto agudo de miocardio y el accidente cerebrovascular isquémico son parte del cuadro clínico de la COVID-19 y subrayan la necesidad de vacunarse contra la COVID-19.
Katsoularis, I. et al. "Riesgo de infarto agudo de miocardio y accidente cerebrovascular isquémico después de COVID-19 en Suecia: una serie de casos autocontrolados y un estudio de cohorte emparejado" publicado en The Lancet el 29 de julio de 2021. DOI: https://doi.org/10.1016/S0140 -6736(21)00896-5
2. Agosto------------------------------------
El enjuague bucal reduce las estancias hospitalarias
Los enjuagues bucales antivirales también se pueden usar como agentes terapéuticos. Un estudio preliminar muestra que esto puede reducir la gravedad de los síntomas de COVID y la duración de la estadía en el hospital.
El estudio triple ciego, que anteriormente solo se publicaba como versión preliminar, se llevó a cabo del 10 de agosto al 4 de noviembre de 2020 en una clínica brasileña cerca de Sao Paolo. Después de que un derivado aniónico de ftalocianina (APD) mostrara efectos prometedores in vitro, los investigadores tuvieron 41 pacientes hospitalizados con COVID en cuidados no intensivos de entre 27 y 78 años cinco veces al día (después de despertarse, desayunar, almorzar y cenar y antes de acostarse) . ) Enjuáguese y haga gárgaras con 5 mililitros de enjuague bucal que contenga APD o un placebo durante un minuto.
20 personas fueron seleccionadas al azar para recibir un enjuague bucal activo (AM) y 21 para recibir un enjuague bucal idéntico pero no activo (NAM).
La estadía en el hospital se redujo a cinco días
Resultado: mientras que la mediana de la estancia hospitalaria del grupo NAM fue de 7 días, el valor comparable para el grupo AM fue de 4 días. Los autores también señalan que el 75 por ciento de los pacientes con NAM tuvieron que permanecer en el hospital durante 12 días, en comparación con los 5 días del grupo AM.
Otros resultados: Seis personas de prueba (26,8 por ciento) en el grupo NAM dependían de la ventilación en la venta adicional de la enfermedad y tres (14,3 por ciento) murieron, en el grupo AM, por otro lado, no hubo particularmente cursos severos.
Paulo Sergio da Silva Santos et al. "Efectos beneficiosos de un enjuague bucal que contiene un derivado de ftalocianina antiviral sobre la duración de la estancia hospitalaria por COVID-19", researchsquare.com, DOI: https://doi.org/10.21203/rs.3.rs-330173/v1
27 JULIO------------------------------------
¿Cómo les va a las personas gravemente enfermas después de un año?
¿Cómo les va a los pacientes con COVID-19 grave después de un año? Científicos chinos examinaron los pulmones, el corazón y la concentración de anticuerpos de aquellos que ahora se han recuperado.
De 56 pacientes con COVID previamente gravemente enfermos, la mayoría mostró limitaciones significativas en la prueba de función pulmonar incluso un año después de la infección. En el Hospital de la Universidad Médica de Chongqing, se probaron el volumen espiratorio por segundo y la capacidad vital, es decir, la cantidad máxima de aire que se exhala después de la inhalación más profunda posible. Las tomografías computarizadas de tórax mostraron que la opacidad pulmonar se había reducido en un 91,9 y un 95,5 por ciento, respectivamente, 3 y 10 meses después del alta. Pero aunque el tejido pulmonar apareció notablemente más claro en las imágenes de TC, la resistencia del órgano aún era limitada.
La mayoría de los pacientes sobrevivieron al daño pulmonar causado por la infección sin secuelas. Sin embargo, casi el 19 por ciento de los pacientes habían desarrollado fibrosis pulmonar, sobre todo en los enfermos graves. Medio año después de finalizar el tratamiento hospitalario, uno de cada cinco seguía luchando contra una disfunción cardiopulmonar, es decir, trastornos funcionales del corazón y los pulmones. Alrededor de una quinta parte de los pacientes tenían disfunción cardiopulmonar 6 meses después del alta.
Los anticuerpos IgG analizados seguían presentes en todos los que se habían recuperado, incluso después de un año. Aunque la concentración cayó casi un 69 por ciento en la primera mitad del año, se mantuvo en un nivel estable durante los siguientes seis meses. Los que estaban gravemente enfermos tenían un título de anticuerpos ligeramente más alto que los que estaban levemente enfermos. Los anticuerpos ya no se detectaron en diez pacientes después de doce meses.
Xiao, K. et al: "Los anticuerpos pueden durar más de 1 año después de la infección por SARS-CoV-2: un estudio de seguimiento de sobrevivientes de COVID-19", publicado en Front. Med. el 16 de julio de 2021 DOI: https://doi.org/10.3389/fmed.2021.684864
22 JULIO------------------------------------
La variante Delta genera una carga viral 1260 veces mayor
Un estudio preliminar proporciona pistas sobre por qué la variante delta del SARS-CoV-2 se está propagando tan rápidamente. El período de incubación es un 50 por ciento más corto y la carga viral de las personas infectadas es 1.260 veces mayor.
Para descubrir por qué la variante delta se transmite aproximadamente el doble de rápido que la cepa original del SARS-CoV-2, los investigadores chinos estudiaron a 62 sujetos que estuvieron entre los primeros en infectarse con la variante en China continental. Fueron puestos en cuarentena después del contacto con el paciente índice y luego monitoreados continuamente.
El equipo probó las cargas virales de los participantes del estudio todos los días durante el curso de la infección para ver cómo cambiaba con el tiempo. Luego, los investigadores compararon los patrones de infección con los de 63 sujetos que habían contraído la cepa SARS-CoV-2 original en 2020.
Resultados: el período medio de incubación de la variante delta fue de 4 días, un 50 % más corto que el de la muestra de 2020 (6 días). La carga viral de los sujetos fue 1260 veces mayor el primer día con un resultado positivo en la prueba.
Los autores concluyen que la variante delta del virus se replica significativamente más rápido en el huésped que el virus salvaje. Según los investigadores, la suposición de que la variante también podría ser significativamente más contagiosa en la fase presintomática subraya la necesidad de una cuarentena oportuna para casos sospechosos de infección o contacto cercano con una persona infectada, antes del inicio clínico o una prueba de PCR.
Baisheng Li et al. "Infección viral y transmisión en un gran brote bien rastreado causado por la variante Delta SARS-CoV-2", medRxiv 2021.07.07.21260122; doi: https://doi.org/10.1101/2021.07.07.21260122
Johnson &erio; Johnson muestra menos efecto contra Delta
En la Escuela de Medicina Grossman de Nueva York, los investigadores realizaron experimentos de laboratorio para analizar hasta qué punto los sueros de personas vacunadas o convalecientes pueden resistir la unión al SARS-CoV-2. En los experimentos, los virus de laboratorio mostraron las proteínas de punta de diferentes variantes de virus, además del tipo salvaje, también la variante delta.
Se notó que las vacunas basadas en ARNm generaron títulos de anticuerpos más altos que la vacuna del fabricante estadounidense Johnson & Johnson. En la prueba de laboratorio, esto produjo un nivel de título similar al del tipo salvaje en 220, como ya habían demostrado los datos de nuestro propio estudio. Sin embargo, en el caso de la variante Delta, el título en las personas de prueba vacunadas cayó significativamente y fue de solo 30. A modo de comparación: en una vacunación doble con las vacunas de ARNm, se encontró un título de anticuerpos de alrededor de 200 en Delta.
En caso de que las infecciones progresivas se vuelvan más comunes, las personas vacunadas con Johnson&Johnson podrían volver a vacunarse con una vacuna diferente.
Vacunas con J&J en Alemania
Hasta el 18 de julio de 2021, se habían enviado a Alemania 3 957 030 dosis de la vacuna Johnson&Johnson. Esto corresponde al 3,8 por ciento de las más de 102 millones de dosis de vacunas contra el COVID entregadas. A modo de comparación: la participación del fabricante BioNTech/Pfizer es
68,6 por ciento
, el de Moderna
9,6 por ciento
y el de AstraZeneca
17,9 por ciento
.
Landau, N.R. et al: "Comparación de títulos de anticuerpos neutralizantes provocados por ARNm y vacuna de vector adenoviral contra variantes del SARS-CoV-2" publicado en bioRXiv el 19 de julio de 2021. doi: https://www.biorxiv.org /content/10.1101/2021.07.19.452771v1
20 JULIO------------------------------------
La ulceración oral puede ser un marcador de alerta temprana para COVID 19
Muchos informes de casos describen manifestaciones orales de COVID-19. La ulceración es uno de los hallazgos más comunes; según un metanálisis, podría ser un posible marcador de alerta temprana en pacientes asintomáticos.
Investigadores de Taiwán revisaron los informes de casos de 51 pacientes con COVID 19 con lesiones ulcerosas orales para su estudio. La edad de los pacientes (28 mujeres, 23 hombres) varió de 16 a 83 años, la edad media fue de 41,4 años.
Resultado: hubo 43 casos con una sola lesión involucrada y seis casos con más de una lesión en la cavidad oral del paciente (en dos casos no se informó el número de lesiones). Las lesiones se encontraron con mayor frecuencia en el labio y la mucosa labial (28,6 %), la lengua (25 %), la mucosa palatina o bucal (16,4 % cada una), la encía (8,9 %) o las amígdalas (3,6 %, respectivamente). . Los tamaños de las lesiones oscilaron entre 1 y 17 milímetros, siendo la mayoría (88,9 por ciento) de menos de 10 milímetros. 40 pacientes describieron dolor.
Las lesiones iban desde lesiones similares a la estomatitis aftosa hasta ulceraciones generalizadas con necrosis o costras. Al igual que en la estomatitis aftosa, la mayoría de las lesiones se presentaban como ulceraciones solitarias o múltiples en sacabocados cubiertas por una membrana amarillenta y rodeadas por un halo eritematoso.
Otras de las lesiones mostraron un patrón herpetiforme similar a una infección por herpes, pero dieron negativo para el virus del herpes simple. Algunas se parecían a infecciones herpéticas recurrentes sin que los pacientes tuvieran un historial correspondiente. También se produjeron lesiones como la ulceración aftosa sin que los pacientes tuvieran antecedentes de estomatitis aftosa recurrente (RAS), enfermedad inflamatoria oral o alergias.
Conclusión de los autores: dado que la latencia desde el inicio de los primeros síntomas sistémicos de infección hasta las lesiones bucales fue de una media de 3,2 días, muy por debajo del período de incubación de la COVID-19, su presencia podría ser útil para un diagnóstico precoz de la infección subyacente por COVID-19 puede ser útil, especialmente en pacientes asintomáticos.
Yu-Hsueh Wu et al., "Revisión de lesiones ulcerativas orales en pacientes con COVID-19: un estudio completo de 51 casos", Journal of Dental Sciences, 2021, ISSN 1991-7902, https://doi.org /10.1016/j.jds.2021.07.001.
14 JULIO------------------------------------
Las tijeras genéticas detienen la replicación del virus
Investigadores australianos han descubierto que el virus se puede detener en una célula infectada utilizando tijeras genéticas Crispr.
Científicos del Instituto Peter Doherty para la Infección y la Inmunidad de Australia (Instituto Doherty) y el Centro de Cáncer Peter MacCallum en Melbourne han encontrado una manera de detener la multiplicación del virus SARS-CoV-2 en las células humanas infectadas. El descubrimiento se basa en la investigación de 2019, cuando los investigadores demostraron que una herramienta de edición de genes CRISPR podría usarse para eliminar los ARN anormales que causan cáncer infantil.
Ahora lo descubrieron: el mismo enfoque también funciona con el SARS-CoV-2 y especialmente con las variantes preocupantes para detener la replicación.
Utilizaron la enzima Crispr/Cas13b. Se une a ciertas secuencias de ARN del virus y apaga la parte que necesita para replicarse en la célula infectada.
La replicación podría evitarse en más del 98 %
"Una vez que se detecta el virus, la enzima Crispr se activa y corta el virus", dijo la profesora Sharon Lewin, directora del Instituto Doherty. Por lo tanto, se podría prevenir una replicación del SARS-CoV-2 en más del 98 por ciento. "La flexibilidad de CRISPR-Cas13b, que solo requiere la secuencia viral, implica que podemos desarrollar rápidamente antivirales para COVID-19 y todos los virus emergentes", dijo Lewin.
El método también demostró ser efectivo para variantes de virus como alfa. Sin embargo, hasta ahora solo se ha probado en condiciones de laboratorio. El equipo de investigación ahora quiere probarlos en animales. Solo entonces serían posibles los estudios clínicos. Probablemente pasarán algunos años más antes de que las tijeras genéticas puedan usarse para tratar a los humanos.
Fareh M, Zhao W, Hu W et al. CRISPR-Cas13b reprogramado suprime la replicación del SARS-CoV-2 y elude su escape mutacional a través de la tolerancia a los desajustes. Publicado en Nature Communications el 13 de julio de 2021. DOI: doi.org/10.1038/s41467-021-24577-9
9. JULIO------------------------------------
COVID prolongado: el 77 % aún tenía síntomas después de un año
Los científicos del Hospital Universitario de Heidelberg siguieron a 96 pacientes con COVID prolongado durante un año, y solo el 23 % de ellos no presentaban síntomas al final.
Solo el 23 por ciento de los pacientes con COVID prolongado no tenían síntomas doce meses después de su enfermedad. Los síntomas más comunes fueron disminución del rendimiento físico (56,3 por ciento), fatiga (53,1 por ciento), disnea (37,5 por ciento), problemas de concentración (39,6 por ciento), problemas para encontrar palabras (32,3 por ciento) y problemas para dormir (26,0 por ciento). . Las mujeres mostraron significativamente más síntomas neurocognitivos que los hombres.
Todos los sujetos habían contraído COVID-19 hace al menos cinco meses. El 32,3 por ciento de los participantes fueron hospitalizados y más del 55 por ciento eran mujeres. Los investigadores observaron los anticuerpos antinucleares (ANA) de los pacientes, los niveles de anticuerpos contra el SARS-CoV-2 y la calidad de vida en general. Los ANA son autoanticuerpos que el sistema inmunitario forma contra los componentes centrales de sus propias células corporales.
En comparación con los pacientes sin síntomas, los pacientes con al menos un síntoma prolongado de COVID no difirieron significativamente en términos de sus niveles de anticuerpos contra el SARS-CoV-2 después de doce meses, pero tuvieron una calidad de vida física y psicológica significativamente reducida.
Por lo tanto, el equipo de investigación concluye que los síntomas neurocognitivos de la COVID-19 prolongada pueden persistir durante al menos un año después del inicio de los síntomas de la COVID-19 y reducir significativamente la calidad de vida. Varios síntomas neurocognitivos se asociaron con aumentos en los títulos de ANA. Esto podría indicar que la autoinmunidad es un cofactor en la etiología de la larga duración de la COVID.Seeßle, Jessica. et al: "Síntomas persistentes en pacientes adultos un año después de COVID-19: un estudio de cohorte prospectivo" publicado en Oxford University Presse en julio de 2021: DOI: doi.org/10.1093/cid/ciab611
29 junio 2021-----------------------------------------La frecuencia ultrasónica destruye los coronavirus
Investigadores de EE. UU. han examinado la respuesta mecánica del virus SARS-CoV-2 a las vibraciones ultrasónicas y han descubierto el efecto dañino en las proteínas de su cubierta y pico. Un estudio del Instituto Tecnológico de Massachusetts (MIT) en Cambridge, EE. UU. , ha demostrado que las ondas ultrasónicas pueden dañar y destruir el coronavirus. Usando simulaciones por computadora, los investigadores probaron la respuesta mecánica del virus a las vibraciones ultrasónicas en el rango de frecuencia de las imágenes médicas. En una fracción de segundo, las vibraciones destruyeron tanto la envoltura como las proteínas de punta características del coronavirus.El equipo del MIT descubrió que el virus colapsó y se rompió en una fracción de milisegundo cuando se sometió a vibraciones entre 25 y 100 megahercios. El efecto se ha observado en simulaciones del virus en el aire y en el agua. "Los resultados son preliminares y se basan en datos limitados sobre las propiedades físicas del virus", escriben los autores en su declaración sobre el estudio. Sin embargo, los resultados son una primera indicación de un posible tratamiento basado en ultrasonido de los coronavirus, incluido el nuevo virus SARS-CoV-2 y sus variantes. También describen la visión de que los transductores de ultrasonido en miniatura integrados en los teléfonos y otros dispositivos portátiles podrían proteger a las personas del virus.
Hasta ahora, el ultrasonido se ha utilizado para diagnosticar pacientes con COVID. Por ejemplo, para detectar daños en el tejido pulmonar. Además, un baño ultrasónico con la sustancia de limpieza adecuada debería ser eficaz contra los virus corona.
Wierzbicki, T. et al: "Efecto de los receptores en las vibraciones armónicas transitorias y resonantes del coronavirus" publicado en Journal of the Mechanics and Physics of Solids en mayo de 2021: DOI: doi.org/10.1016/j.jmps. 2021.104369
23 junio 2021-----------------------------------------
El verano reduce el riesgo de infección en un 40 por ciento
En verano, el Sars-CoV-2 es hasta un 40 % menos contagioso que en invierno. Esta es la conclusión a la que ha llegado un equipo de la Universidad de Oxford.
Para determinar la influencia de las estaciones en el proceso de infección, los investigadores de la Universidad de Oxford evaluaron datos de 143 regiones templadas de Europa en el proyecto "EpidemicForecasting.org", ignorando factores como la obligación de usar mascarillas. y restricciones de contacto.
Como resultado, el riesgo de infección en invierno es un 40 % mayor que en verano. Según los científicos, esta es también una explicación de la segunda ola violenta en Europa. Por lo tanto, el efecto estacional es el doble de fuerte de lo que se suponía anteriormente; es comparable a las medidas más eficaces contra la propagación del virus. Sin embargo, combinadas entre sí, las medidas tienen un efecto mayor que la temporada.
Los investigadores también señalan que el verano por sí solo no es suficiente para mantener a raya la pandemia. Más bien, aún se necesita la combinación de medidas de protección y vacunas para frenar la cantidad de infecciones. De lo contrario, seguirá habiendo brotes, ya que también tienen lugar en regiones más cálidas hasta los trópicos. Sin embargo, el análisis solo incluye datos europeos y no muestra la conexión directa entre la propagación del virus y el clima.
Gavenčiak, T. et al: "Variación estacional en la transmisión del SARS-CoV-2 en climas templados" como preimpresión en MedRxiv el 13 de junio de 2021. https://www.medrxiv.org/content/10.1101/2021.06. 10.21258647v1
22 junio 2021-----------------------------------------
¿Medicina contra la tenia contra el SARS-CoV-2?
Berlin Charité está investigando la eficacia de la niclosamida, un fármaco contra la tenia, en humanos. Los científicos habían descubierto previamente que el principio activo inhibe la multiplicación del virus en las células.
Investigadores del Centro Alemán para la Investigación de Infecciones (DZIF) de la Universitätsmedizin Berlin y la Universität Bonn analizaron el metabolismo del SARS-CoV-2 en células infectadas y en el tejido pulmonar de pacientes con COVID-19. Descubrieron cómo el virus reprograma las células a su favor y cómo puede multiplicarse tan fácilmente.
El nuevo coronavirus ralentiza el reciclaje de la propia célula
Los virus dependen de la maquinaria de la célula huésped para su proliferación y utilizan sus componentes básicos moleculares. Al mismo tiempo, deben poder evadir los sensores de vigilancia celular del sistema inmunitario para pasar desapercibidos y reproducirse sin obstáculos. Para ello, los virus manipulan las células huésped. El nuevo coronavirus estrangula el propio mecanismo de reciclaje de la célula, la llamada autofagia. Este proceso de "autodigestión" sirve para producir bloques de construcción moleculares para nuevas estructuras celulares al descomponer el material celular dañado y los productos de desecho.
Niclosamida mostró el mayor efecto antiviral
En un paso más, los investigadores comprobaron si las sustancias que estimulan el reciclaje celular pueden ralentizar la proliferación del SARS-CoV-2 en las células huésped. Identificaron cuatro ingredientes activos: las sustancias endógenas espermina y espermidina, el fármaco experimental contra el cáncer MK-2206 y el fármaco contra la tenia niclosamida. La niclosamida mostró el mayor efecto antiviral, reduciendo la producción de partículas infecciosas en más del 99 por ciento. Se considera que el agente aprobado es bien tolerado.
Ahora, el estudio de fase II es para probar si la preparación también es efectiva contra el virus en humanos. "En nuestro estudio, pudimos demostrar que el SARS-CoV-2 usa los componentes básicos de las células para sus propios fines, pero al mismo tiempo pretende ser rico en alimentos y, por lo tanto, ralentiza el reciclaje celular", informa el primero. autor del estudio, el Dr. Nilo Gassen.
Gassen NC et al. "La desregulación del metabolismo y la autofagia mediada por el SARS-CoV-2 descubre antivirales dirigidos al huésped" publicado en Nature Communications el 21 de junio de 2021. doi: 10.1038/s41467-021-24007-w
dieciséis. junio 2021-----------------------------------------
El SARS-CoV-2 daña las bacterias endógenas en los intestinos y los pulmones
La enfermedad grave de COVID-19 puede provocar un cambio en el microbioma y, por lo tanto, desequilibrar la flora intestinal. En una revisión de medicina de cuidados intensivos, los científicos explican qué factores promueven esto y qué efectos tiene sobre el sistema inmunológico de los pacientes.
Alrededor de un tercio de los pacientes que padecen COVID-19 requieren tratamiento médico intensivo. A menudo muestran una reacción inmunológica aumentada debido al estado hiperinflamatorio, que puede estar relacionado con el microbioma muy cambiado, la llamada disbiosis. Dado que el intestino está en una conexión bidireccional con los pulmones, los productos metabólicos pueden influir aquí entre sí. Las bacterias en el intestino regulan tanto el sistema inmunitario local como el del tejido pulmonar. El microbioma intacto actúa así como una defensa directa contra el SARS-CoV-2.
Sin embargo, en el caso de la enfermedad grave por COVID-19, la flora intestinal puede desequilibrarse sensiblemente después de unos pocos días de infección, según han descubierto estudios anteriores. Si se agregan medicamentos como antibióticos o sedantes, esto puede empeorar. Investigadores de Brasil ahora han publicado sus hallazgos sobre el daño a las propias bacterias del cuerpo por el virus de un estudio de literatura. Como médicos de cuidados intensivos y de nutrición, recomiendan una dieta centrada en el microbioma, así como prebióticos y probióticos después de una infección grave.
Estudio estadounidense sobre la COVID-19 y la nutrición
La nutrición influye en el curso de la enfermedad
Científicos estadounidenses descubrieron que una dieta predominantemente basada en plantas puede proteger contra un curso severo de una infección por COVID-19.
Los autores ven otros aspectos que conducen a cambios en el microbioma en enfermedades graves de COVID en la ingesta de medicamentos, la posición del cuerpo durante el tratamiento de cuidados intensivos y la ventilación mecánica invasiva y la alimentación artificial de los pacientes en el hospital. Además, a menudo existen condiciones preexistentes, como diabetes y obesidad severa, que ya provocan un cambio en el microbioma. Si se altera el equilibrio, el sistema inmunológico también se ve afectado, advierten los autores.
Battaglini, D. et al.: "El papel de la disbiosis en pacientes críticos con COVID-19 y síndrome de dificultad respiratoria aguda", publicado en Front. Med. el 4 de junio de 2021. https://www.frontiersin.org/articles/10.3389/fmed.2021.671714/full
14 junio 2021-----------------------------------------
¿Los niños se benefician de las vacunas para adultos?
Los datos actuales de varios países muestran que el efecto de la vacunación de los adultos también puede beneficiar a los niños. Porque las infecciones entre el grupo de población joven también están disminuyendo significativamente, incluso si ellos mismos aún no han sido vacunados. Dado que los niños y jóvenes aún no han sido parte de la campaña mundial de vacunación, los científicos esperan con ansias el proceso de infección entre ellos. ¿Contraen ahora una infección más a menudo porque, a diferencia de muchos adultos, todavía no están inmunizados? ¿O también se benefician de la inmunidad colectiva emergente? Los epidemiólogos han compilado las primeras evaluaciones de datos en la revista Nature. Pero las conclusiones difieren: en la pequeña ciudad brasileña de Serrana, en el estado de São Paulo, donde el 98 por ciento de los adultos fueron vacunados con CoronaVac de Sinovac, los investigadores observaron una disminución notable de las infecciones sintomáticas incluso en niños no vacunados. La incidencia de infección entre niños y adolescentes es similar en países como Israel y EE. UU., donde la tasa de vacunación entre adultos es alta. En Estados Unidos, la tasa de infección entre los menores de 18 años cayó un 84 % entre enero y mayo de 2021. Alrededor del 50 por ciento de los estadounidenses adultos están vacunados.
"Uno de nuestros temores era que si vacunas a todos los demás, es probable que la enfermedad se concentre en niños y adolescentes", explica el epidemiólogo Ricardo Palacios en la publicación. Pero esto no ha sido confirmado hasta ahora. Por lo tanto, el efecto de la inmunidad colectiva también podría ser importante para los niños no vacunados, y podría indicar que la mayoría de los niños son infectados por adultos, escriben los expertos.
Sin embargo, las evaluaciones de los datos de Gran Bretaña muestran algo diferente. La tasa de vacunación allí es alrededor de un 60 por ciento inferior a la de los adultos. Sin embargo, los niños siguen desempeñando un papel aquí como propagadores del virus. En mayo de 2021, por ejemplo, hubo nuevamente 100 brotes de infección en las 25.000 escuelas primarias y secundarias de Inglaterra, después de que las infecciones habían disminuido drásticamente anteriormente. Sin embargo, los datos no son totalmente representativos y solo arrojan luz sobre una parte del grupo de población. En cualquier caso, los hallazgos juegan un papel en el desarrollo de la pandemia y en la decisión de si los niños también deben vacunarse contra la COVID-19 rápidamente.
"¿Vacunar a los adultos también evita que los niños propaguen la COVID?", publicado en Nature el 10 de junio de 2021. doi: https://doi.org/10.1038/d41586-021-01549-z
11 junio 2021-----------------------------------------
Enfermedad pulmonar obstructiva crónica (EPOC) y COVID-19
¿La enfermedad pulmonar obstructiva crónica (EPOC) influye en la mortalidad de los pacientes con COVID y trabajar desde casa promueve la enfermedad? Esto se investigó en dos estudios.
Para un estudio comparativo retrospectivo, científicos de Turquía analizaron los datos de alrededor de 1000 pacientes con una infección confirmada por SARS-CoV-2 y examinaron cuántos de ellos también padecían enfermedad pulmonar obstructiva crónica (EPOC). Casi el cinco por ciento de los pacientes con COVID-19 que también tenían EPOC mostraron algunos factores de pronóstico desfavorables, pero la mortalidad entre ellos no aumentó significativamente. Según el estudio, otros predictores significativos de la mortalidad de los pacientes con COVID-19 fueron la edad avanzada, la linfopenia, la hipoxemia y la neumonía, un extenso estudio transversal de la provincia china de Sichuan. Los participantes proporcionaron información sobre su sedentarismo y sus enfermedades crónicas. Los investigadores estaban interesados en una posible conexión entre la enfermedad crónica y el aumento de la sedestación. Descubrieron que las personas que se sentaban durante más de siete horas al día tenían el doble de probabilidades de desarrollar EPOC que las personas que se sentaban menos de tres horas al día.
Turan, O. et al: "Características clínicas y resultados de pacientes hospitalizados por COVID-19 con EPOC". Experto Rev Respir Med. 2021 4 de mayo. doi: 10.1080/17476348.2021.1923484
Lei Y, Z et al.: "El comportamiento sedentario está asociado con la enfermedad pulmonar obstructiva crónica: un análisis generalizado ponderado por puntaje de propensión". Medicina (Baltimore). 7 de mayo de 2021. doi: 10.1097/MD.0000000000025336. PMID: 33950922.
8. junio 2021-----------------------------------------
Los niños y adolescentes con enfermedades subyacentes tienden a desarrollar más severamente
Un estudio reciente de EE. UU. muestra que los niños con diabetes tipo 1, anomalías cardíacas y circulatorias congénitas, obesidad, presión arterial alta, epilepsia, trastornos neuropsiquiátricos y asma, así como enfermedades crónicas, tienen un mayor riesgo de hospitalización o de un curso grave de COVID -19 tiene.
Investigadores de los Centros para el Control de Enfermedades (CDC) de EE. UU. realizaron un estudio transversal para analizar datos de aproximadamente 43 465 pacientes con COVID de 18 años o menos ingresados en los departamentos de emergencia de hospitales de EE. UU. durante marzo de 2020 y enero de 2021. Los datos provienen de Premier Healthcare Database (PHD) de más de 800 hospitales de EE. UU. El 28,7 por ciento de los niños y adolescentes tenían una enfermedad de base. Las enfermedades diagnosticadas con mayor frecuencia incluyeron asma con un 10,2 por ciento, seguida de trastornos del neurodesarrollo con un 3,9 por ciento y trastornos de ansiedad con un 3,2 por ciento. Otro 2,8 por ciento había sido diagnosticado con trastornos depresivos durante mucho tiempo y un 2,5 por ciento con obesidad. Según el análisis de datos, los factores de riesgo más importantes para la hospitalización fueron la diabetes tipo 1 (razón de riesgo ajustada [aRR]: 4,60) y la obesidad (aRR: 3,07). Los factores de riesgo de COVID-19 grave también incluyen anomalías cardíacas y circulatorias congénitas (aRR: 1,72). Entre los niños menores de dos años, los partos prematuros tenían un mayor riesgo de COVID-19 (aRR: 1,83). En particular, los niños con enfermedades crónicas y crónicas complejas tenían un riesgo de hospitalización 2,91 y 7,86 veces mayor, respectivamente. Los niños con enfermedades crónicas que ya estaban hospitalizados tenían hasta 2,86 veces más probabilidades de tener un curso severo de COVID-19 en comparación con los niños y adolescentes sin enfermedades previas. Como resultado, el estudio encontró un mayor riesgo de enfermedad grave por COVID-19 en niños y adolescentes con ciertas enfermedades subyacentes, como diabetes tipo 1, anomalías cardíacas y circulatorias congénitas y obesidad. Los médicos pueden considerar estos hallazgos para el manejo clínico de niños con COVID-19.
Kompaniyets, L. et al. "Condiciones médicas subyacentes asociadas con la enfermedad grave de COVID-19 entre los niños", publicado en Jama Network Open el 7 de junio de 2021. doi:10.1001/jamanetworkopen.2021.11182
7. junio 2021-----------------------------------------
El spray nasal de anticuerpos protege contra la COVID-19 en ratones
Científicos estadounidenses desarrollaron un anticuerpo híbrido que se puede administrar a través de un aerosol nasal en los pulmones de los ratones y puede combatir eficazmente el SARS-CoV-2.
El equipo de investigación combinó fragmentos de anticuerpos IgG e IgM que actúan como primeros respondedores rápidos para una amplia variedad de infecciones. Las IgM desarrolladas tuvieron un efecto "neutralizante" mucho más fuerte en más de 20 variantes del SARS-CoV-2 que las IgG solas.
El aerosol nasal se administró a los ratones seis horas antes de la infección en cinco dosis diferentes (3,5, 1,2, 0,4, 0,13 y 0,044 mg/kg) o seis horas después de la infección en tres dosis (3,5, 1,2 y 0,4 mg /kg). Dos días después de la infección, se examinó la cantidad de virus en los pulmones de los roedores. Resultado: En las pruebas para el tratamiento profiláctico, la carga viral en los pulmones de los grupos
3,5 mg/kg reducidos a niveles indetectables en el 90 % de los ratones.
1,2 mg/kg reducidos a niveles indetectables en el 70 % de los ratones.
0,4 mg/kg reducidos a niveles indetectables en el 90 % de los ratones.
0,13 mg/kg reducidos a niveles indetectables en el 60 % de los ratones.
A la dosis de 0,044 mg/kg, la mediana de la carga viral aún se redujo significativamente (aproximadamente 5 veces) en comparación con el grupo de comparación. Cuando se probó la eficacia terapéutica del spray, la mediana de la carga viral fue de 13,6 veces (dosis de 3,5 mg/kg y 1,2 mg/kg) y 56 veces (0,4 mg/kg) respectivamente en comparación con el grupo de comparación. Conclusión de los autores: Los datos muestran que el aerosol nasal ya es adecuado en dosis de solo 0,044 mg/kg para el tratamiento profiláctico y 0,4 mg/kg para el tratamiento de COVID-19. Ku, Z., Xie, X., Hinton, P.R. et al. "La administración nasal de una IgM ofrece una amplia protección contra las variantes del SARS-CoV-2." Nature (2021). https://doi.org/10.1038/s41586-021-03673-2
3. junio 2021-----------------------------------------
La vitamina C podría ayudar con la fatiga del COVID
Un estudio muestra que las dosis altas de vitamina C reducen la fatiga crónica en pacientes con cáncer, alergias y cirugía, y sugiere que también ayuda en pacientes con COVID prolongado.
Con una revisión sistemática de la literatura, los investigadores de la Universidad de Rostock investigaron la eficacia de las dosis altas de vitamina C en la fatiga posviral, especialmente como un síntoma de COVID prolongado. Se evaluaron nueve estudios clínicos con un total de 720 participantes.
La mayoría de los estudios han observado el efecto de la vitamina C sobre la fatiga en pacientes con cáncer. Un estudio examinó el efecto sobre la fatiga después de la infección por herpes zoster, uno sobre la alergia, uno después de la cirugía y uno en empleados sanos. La vitamina C se administró por vía intravenosa en dosis de 3,5 g a más de 75 g por día.
Resultado: tres de los cuatro estudios controlados observaron una disminución significativa en las puntuaciones de fatiga en el grupo de vitamina C en comparación con el grupo de control. Cuatro de los cinco estudios observacionales o de antes y después demuestran una reducción significativa de la fatiga. Los síntomas acompañantes de fatiga, como trastornos del sueño, falta de concentración, depresión y dolor, a menudo se aliviaron.
Conclusión de los autores: Dado que el estrés oxidativo, la inflamación y los trastornos circulatorios, que son factores importantes en la fatiga, también se asocian con la fatiga como un síntoma prolongado de COVID, la administración de dosis altas de vitamina C podría ser una opción de tratamiento adecuada. Su recomendación: los ensayos clínicos deben investigar los efectos de la vitamina C intravenosa en dosis altas sobre la fatiga asociada con el COVID prolongado.
Virtual C, Kraft K. Viabilidad de la vitamina C en el tratamiento de la fatiga posviral con enfoque en la COVID prolongada, basada en una revisión sistemática de la vitamina C IV sobre la fatiga. nutrientes 2021;13(4):1154. Publicado el 31 de marzo de 2021. doi:10.3390/nu13041154
2. junio 2021-----------------------------------------
Covid-19 puede causar diabetes
La diabetes se considera un factor de riesgo para un curso severo de COVID-19. Un estudio de la Facultad de Medicina de la Universidad de Stanford muestra que una infección por SARS-CoV-2 también puede desencadenar diabetes.
Alrededor del 15 por ciento de los pacientes con Covid-19 desarrollan diabetes como resultado de la infección. Un estudio internacional de la Facultad de Medicina de la Universidad de Stanford con la participación de la Universidad de Basilea ha descifrado cómo el coronavirus ataca y destruye las células beta productoras de insulina en el páncreas. Las células beta producen la hormona insulina, que estimula a las células de los tejidos a absorber azúcar de la sangre, lo que reduce el azúcar en la sangre.
El virus elige un punto de entrada alternativo
En el tejido pulmonar, el coronavirus utiliza principalmente la proteína ACE2 como punto de entrada a las células. Sin embargo, dado que las células beta del páncreas solo tienen pequeñas cantidades de ACE2, anteriormente no estaba claro si el virus penetra en estas células y cómo lo hace.
Por lo tanto, los investigadores examinaron muestras de tejido de siete pacientes fallecidos de Covid 19 de Basilea.
-
y pudieron detectar el SARS-CoV-2 en las células beta del páncreas de los fallecidos. Descubrieron que estas células contenían grandes cantidades de una proteína que el virus puede usar como alternativa a ACE2 como puerta de entrada: neuropilina 1 (NRP1).
Si la proteína está bloqueada, el virus lo tiene más difícil
Los experimentos de laboratorio con células beta cultivadas también mostraron que las células infectadas producían menos insulina y mostraban signos de muerte. Si la neuropilina 1 se bloqueaba con un inhibidor, el virus podía entrar mucho menos en las células. Dado que la infección de las células beta podría reducirse, al menos en las pruebas de laboratorio, estas células posiblemente también podrían protegerse en pacientes con un curso severo de Covid 19, concluyen los autores.
Queda por ver si el metabolismo del azúcar volverá a la normalidad
"De acuerdo con la situación actual del estudio, no es posible decir con certeza si el metabolismo del azúcar se normalizará nuevamente en todos los pacientes con Covid 19 después de que se haya superado una infección y si se puede desarrollar diabetes permanente y con qué frecuencia", explica el patólogo. PD Dra. Matthias Matter de la Universidad de Basilea y del Hospital Universitario de Basilea, responsable de las partes del estudio que se llevaron a cabo en Basilea.
Hay indicios de que a las personas afectadas por la COVID-19 todavía se les puede diagnosticar diabetes varias semanas o meses después. Por lo tanto, tiene sentido desarrollar una forma de prevenir el daño permanente al páncreas.
Chien Ting-Wu et al., SARS-CoV-2 infecta las células β pancreáticas humanas y provoca el deterioro de las células β, Cell Metabolism (2021), doi: 10.1016/j.cmet.2021.05.013
1. junio 2021-----------------------------------------
Encuesta india de 4.400 dentistas muestra: la vacunación protege
Según un estudio, el 9 % de todos los dentistas indios vacunados se infectaron con el SARS-CoV-2 en la segunda ola de infección. La protección fue independiente de la vacuna y del número de dosis de vacuna.
Un total de 4493 dentistas indios participaron en el estudio, que anteriormente solo se publicó como versión preliminar, del 29 de abril al 2 de mayo de 2021. El 74,4 por ciento de los encuestados tenía menos de 45 años, el 51,5 por ciento eran mujeres. En la sala de encuestas, el 88,1 por ciento de los sujetos había sido vacunado al menos una vez con "Covishield" (vacuna vector de AstraZeneca) o "Covaxin" (vacuna muerta de Bharat Biotech). El 92,4 por ciento había recibido la vacuna de AstraZeneca, mientras que el 7,5 por ciento había recibido la vacuna de Bharat Biotech.
Resultado: De los encuestados, el 9,1 % (n=364) de los vacunados y el 14,6 % (n=78) de los que no estaban vacunados habían contraído el SARS-CoV-2 en la segunda ola de infecciones en India. En el momento de la encuesta, el 60,2 por ciento de los encuestados había recibido ambas dosis de la vacuna. De ellos, el 9,2 por ciento de los que recibieron Covishield y el 8,3 por ciento de los que recibieron Covaxin se infectaron. La diferencia entre la capacidad de protección no fue estadísticamente significativa.
Los autores concluyen que la vacunación desempeñó un papel crucial en la reducción de la tasa de positividad en la profesión dental en todos los grupos de edad en la segunda ola de infecciones indias.
Escriben: "Una sola dosis de vacuna parece ser tan eficaz como dos dosis de vacuna para prevenir la infección por SARS-CoV-2". Otro detalle: con una tasa de vacunación de más del 88 % (más del 95 % para los mayores de 45 años), los dentistas indios son defensores excepcionalmente firmes de la vacunación. Para el 19 de abril de 2021, menos del 50 por ciento de todos los trabajadores de la salud indios de alto riesgo habían sido vacunados.
Sanjeev Kumar et al. “Efectividad de la vacuna Covid-19 en la prevención de infecciones en odontólogos: resultados de una encuesta transversal basada en un cuestionario” medRxiv 2021.05.28.21257967; doi: https://doi.org/10.1101/2021.05.28.21257967
26 mayo 2021-----------------------------------------
Los niños tienen una carga viral en la garganta similar a la de los adultos y, por lo tanto, son igual de contagiosos. El estudio revisado del Prof. Christian Drosten confirma sus resultados de 2020 sobre la infectividad de los niños.
La primavera pasada, el estudio dirigido por Drosten, director del Instituto de Virología de la Charité, generó controversia. Reveló que los niños son tan contagiosos como los adultos y se utilizó como ayuda para la toma de decisiones para el cierre de escuelas y guarderías. En ese momento, se criticó que el estudio no era completamente representativo porque la metodología estadística era demasiado tosca.
Los más jóvenes no son tan contagiosos
El estudio ahora ha sido revisado y es mucho más extenso en la revista Science. Drosten y su equipo mantienen sus resultados anteriores. Con respecto a la infectividad de los niños dice: “Los menos infecciosos, los niños más pequeños de 0 a 5 años tienen el 78 por ciento de la probabilidad máxima de cultivo de los adultos de 45 a 55 años. Los más pequeños tienen una carga viral más baja con un promedio de 800.000 copias del genoma. Los niños y adolescentes en edad escolar muestran valores comparables a los de los adultos”.
En los grupos de edad entre 20 y 65 años, por lo tanto, no existe una diferencia significativa en la carga viral detectada. En promedio, las personas infectadas de 65 años o más tienen el valor más alto. La carga viral aquí ronda los 2,5 millones de copias.
Todos los grupos de edad son igualmente infecciosos
Para determinar si existe un vínculo entre las cargas virales en las muestras
y, por tanto, una posible variación en la infectividad, los científicos del Instituto Virológico de la Charité evaluaron 25 000 muestras PCR positivas. Aquí se contaron las copias del genoma, que representan aproximadamente la cantidad de virus en la garganta del paciente y permiten así hacer predicciones sobre su potencial infectividad. "Mi impresión inicial de una infectividad aproximadamente igual en todos los grupos de edad se ha confirmado, no solo aquí, sino también en otros estudios", dijo Drosten.
El virólogo también señala que las muestras de niños no son del todo comparables con las de adultos. Los hisopos a menudo son más pequeños y se insertan por la garganta en lugar de a través de la ruta más incómoda a través de la nariz. Por lo tanto, contienen menos material de muestra desde el principio y, por lo tanto, menos carga viral. Las comparaciones entre las cargas virales de adultos y niños y los riesgos relativos de infección que plantean son difíciles debido a factores no virales, escriben los autores del estudio.
Una minoría está provocando en gran medida las transmisiones
Se encontró una carga viral excepcionalmente alta de mil millones de copias del genoma o más en alrededor del 9 por ciento de las muestras examinadas. Más de un tercio de estas personas potencialmente altamente infecciosas no mostraron síntomas o solo mostraron síntomas leves. "Estos datos proporcionan una base virológica para la observación de que solo una minoría de los infectados provoca la mayoría de todas las transmisiones", explica Drosten.
Las muestras también incluyeron 1500 casos que tenían la nueva mutación B.1.1.7. Estos tenían una carga viral diez veces mayor y, por lo tanto, se consideran 2,6 veces más contagiosos.
Jones, TC et al. "Estimación de la infecciosidad a lo largo del curso de la infección por SARS-CoV-2". Publicado en Science el 25 de mayo de 2021. doi: 10.1126/science.abi5273
20 mayo 2021-----------------------------------------
BioNTech: un intervalo de vacunación más largo fortalece la respuesta de anticuerpos
¿La extensión del intervalo de vacunación con la vacuna BioNTech/Pfizer afecta la calidad de la respuesta inmune? Un estudio británico muestra los primeros resultados: sí, y positivo.
Debido a la escasez de vacunas, se ha extendido el período entre la primera y la segunda dosis de la vacuna BioNTech/Pfizer. Esto no afectó más a la acumulación del efecto protector. Pero, ¿qué pasa con la calidad de la respuesta inmune? Un estudio de cohorte de Birmingham ahora está presentando resultados. Muestran que el intervalo de dosificación más largo en realidad aumenta la respuesta de anticuerpos a la vacuna.
Para este propósito, los científicos del "Consorcio de Inmunología del Coronavirus del Reino Unido" en la Universidad de Birmingham compararon las respuestas inmunes de 172 personas de prueba mayores de 80 años: un grupo con 99 personas recibió la segunda dosis de vacunación con tres semanas de diferencia, el otro con 73 participantes después de once a doce semanas. Se tomaron dos muestras de sangre de todos los sujetos de prueba después de cinco a seis semanas y nuevamente después de 13 a 14 semanas. Luego, el momento de la segunda vacunación fue hace diez u once semanas o solo hace dos semanas.
Si el impulso llega después de 13 semanas, será más fuerte
Hallazgo sorprendente del estudio: el título de anticuerpos de los sujetos que se vacunaron más tarde aumentó más (4030 U/ml) que el de los sujetos que se vacunaron rápidamente (1138 U/ml). Según los científicos, este impulso más fuerte también podría extender el efecto protector. Porque en aquellos que fueron vacunados antes, el título de anticuerpos volvió a caer por un factor de 2,6.
Sin embargo, la desventaja de un intervalo de vacunación extendido es que la protección de vacunación completa se desarrolla más tarde. Los títulos de anticuerpos seguían siendo relativamente bajos en todos los adultos mayores después de la primera vacunación, al igual que la respuesta de las células T, que se midió mediante el ensayo ELISpot. En general, no fue significativamente más pronunciado después del intervalo de vacunación más prolongado.
Los resultados disipan las preocupaciones de que una segunda dosis tardía podría reducir el aumento de los títulos de anticuerpos y no proporcionar el impulso deseado. Respaldan los hallazgos de los investigadores de la Universidad de Oxford que también encontraron un mayor aumento en la respuesta de anticuerpos a la vacuna AstraZeneca.
La validez del estudio es limitada porque aún no está claro cuántos anticuerpos necesita una persona infectada para evitar una infección por SARS-CoV-2 o no contraer la COVID-19.
Helen M Parry, HM et al: "La vacunación con BNT162b2 a intervalos prolongados mejora la generación máxima de anticuerpos en personas mayores", publicado en medRxiv el 71 de mayo de 2021. DOI: https://www.medrxiv.org/content/10.1101/2021.05 .15.21257017v1
19 mayo 2021-----------------------------------------
Las gotas nasales antivirales pueden aumentar la protección contra el COVID-19
Las gotas nasales de interferón-alfa, además del equipo de protección y las precauciones de higiene, pueden aumentar de manera efectiva la protección contra el COVID-19 para los trabajadores médicos. Dos o tres gotas 4 veces al día son suficientes para esto.
El estudio clínico prospectivo de asignación de intervención paralela se realizó en una fase temprana de la pandemia (del 21 de enero de 2020 al 30 de julio de 2020) con médicos y enfermeras del Hospital Taihe, provincia de Hubei, China. Los 2944 sujetos se dividieron en dos grupos de bajo (n=2415) y alto riesgo de infección (n=529) según su nivel de exposición directa a pacientes con COVID-19.
Las personas del grupo de bajo riesgo recibieron gotas nasales (dos o tres gotas por fosa nasal) con interferón alfa endógeno antiviral (IFN-α) cuatro veces al día, además de mascarillas quirúrgicas e higiene de manos. El grupo de alto riesgo recibió una combinación de gotas nasales de IFN-α con una inyección subcutánea semanal de timosina-α1 (1,6 mg), además de ropa protectora con gafas de seguridad o protector facial, respirador y guantes.
Se siguió a todos los participantes durante 30 días y se les evaluó en busca de signos de neumonía por COVID-19 mediante tomografía computarizada (TC) después de la finalización del ensayo. Los investigadores también documentaron posibles efectos secundarios.
Mira la situación del estudio
¿Cuál es el potencial de los aerosoles nasales contra el SARS-CoV-2?
Se ha demostrado que los enjuagues bucales seleccionados reducen temporalmente la carga viral en la boca y la garganta. Ahora, el potencial de los aerosoles nasales está cobrando cada vez más importancia.
Resultado: durante el período de observación, no hubo neumonía por COVID-19 en ningún grupo, las tomografías computarizadas de pulmón fueron negativas. Todos los sujetos permanecieron sin síntomas clínicos. No se observó ningún evento adverso grave.
Conclusión: junto con las medidas de protección estándar, las gotas nasales de rhIFN-α también pueden proteger eficazmente a los trabajadores de la salud altamente expuestos a la neumonía por COVID-19. El estudio no tenía un grupo de control, por lo que no pudo proporcionar evidencia directa de eficacia. Sin embargo, los autores señalan que durante el período de observación en la misma región, un total de 2035 trabajadores médicos contrajeron COVID-19 que no recibieron gotas nasales adicionales o gotas nasales más inyección.
Zhongji Meng et al. "El efecto de las gotas nasales de interferón alfa humano recombinante para prevenir la neumonía por COVID-19 para el personal médico en un área epidémica". Curr Top Med Chem. 2021 28 de abril. doi: 10.2174/1568026621666210429083050.
17 mayo 2021-----------------------------------------
La combinación de dos vacunas aumenta las respuestas a la vacuna
Fiebre, escalofríos, cansancio: cualquiera que reciba diferentes vacunas para la primera y la segunda vacuna sufre más reacciones a la vacunación. Así lo demuestra un estudio multicéntrico de Gran Bretaña.
El estudio de la vacuna Prime-Boost COVID-19 compara las cuatro combinaciones de vacunas de Vaxzevria (AstraZeneca) y Comirnaty (BioNTech/Pfizer) en intervalos de vacunación de 28 y 84 días. Los 830 sujetos tenían 50 años o más sin comorbilidades o de leves a moderadas, bien controladas. Fueron reclutados en ocho sitios del Reino Unido desde mediados hasta finales de febrero de 2021.
La combinación de AstraZeneca y BioNTtech/Pfizer logra una mayor eficacia
Según los primeros resultados provisionales de un estudio clínico de fase II sobre vacunas combinadas realizado por el Ministerio de Sanidad español, se dice que la combinación de la primera vacunación con AstraZeneca y la segunda vacunación con BioNTech/Pfizer es más eficaz. Hasta el momento, apenas hay datos suficientes sobre la eficacia de esta combinación.
Este estudio involucró a 679 voluntarios de 18 a 59 años que recibieron AstraZeneca como su primera vacuna. Unos 450 de ellos recibieron la segunda dosis de BioNTtech/Pfizer. Según los resultados intermedios, el nivel de anticuerpos en la segunda dosis con la vacuna de Biontech fue entre 30 y 40 veces mayor que en un grupo de control vacunado con una sola dosis de AstraZeneca. Según el Ministerio de Sanidad español, como resultado de la combinación de las dos vacunas no solo aumentaría la eficacia sino también el nivel de anticuerpos neutralizantes.
Después de la segunda dosis de la vacuna BioNTech/Pfizer, había aumentado más de siete veces. Después de la segunda dosis de AstraZeneca, solo hubo una duplicación. Solo el 1,7 por ciento de las personas de prueba informaron efectos secundarios que ocurrieron en relación con las vacunas. Los efectos secundarios más comunes fueron dolor de cabeza, malestar general, escalofríos, náuseas leves y fiebre.
Solo se incluyeron en el análisis intermedio los datos posteriores a un intervalo de vacunación de 28 días: en los grupos con calendarios de vacunación homólogos, la reactogenicidad fue mayor en el grupo de AstraZeneca después de la primera dosis y en el grupo de BioNTech después de la dosis de refuerzo. Ambos esquemas de vacunación heterólogos indujeron una mayor reactogenicidad después de la dosis de refuerzo que sus contrapartes homólogas. Por ejemplo, la fiebre ha sido reportada por:
41 por ciento del grupo BioNTech/AstraZeneca,
21 por ciento de BioNTech/BioNTech Group,
34 por ciento del grupo AstraZeneca/BioNTech,
10 por ciento de AstraZeneca/AstraZeneca Group.
Se observaron aumentos similares en escalofríos, fatiga, dolor de cabeza, dolor articular, malestar general y dolor muscular, escriben los autores. La mayoría de las reacciones de vacunación ocurrieron dentro de las primeras 48 horas después de la administración de la vacuna.
Robert H Shaw et al., "Vacunación Heterologous prime-boost COVID-19: datos de reactogenicidad inicial", The Lancet, primero en línea, 12 de mayo de 2021, DOI: https://doi.org/10.1016/S0140- 6736(21)01115-6a
STIKO: Vacunación de refuerzo para COVID-19 requerida para 2022 a más tardar
Según la Comisión Permanente de Vacunación (STIKO), los alemanes deben volver a vacunarse contra el COVID-19 a más tardar el próximo año. “El virus no nos dejará de nuevo. Por lo tanto, las vacunas corona actuales no serán las últimas", predice Thomas Mertens, presidente de STIKO. "Básicamente, tenemos que estar preparados para el hecho de que todos tendrán que actualizar su protección de vacunación el próximo año".
Según la situación actual de los datos, aún no está claro cuándo es necesario actualizar exactamente la protección de la vacunación. "Sin duda, tendremos que esperar unos meses más para ver si la protección de la vacunación ya está disminuyendo nuevamente en grupos individuales o si, en general, era demasiado débil", enfatiza Mertens.
14 mayo 2021-----------------------------------------
Por qué los que se han recuperado siguen dando positivo
Los investigadores sospechan que los genes de virus individuales pueden haberse insertado en el ADN humano y que, por lo tanto, el resultado de la prueba puede continuar siendo positivo después de que se haya superado una infección.
Hay casos de personas anteriormente infectadas con SARS-CoV-2 cuyas pruebas PCR siguen siendo positivas mucho tiempo después de la recuperación. Una explicación para esto podría ser que los genes virales se transfieren al genoma humano, lo que significa que el virus sigue siendo detectable en las pruebas de PCR. Estas personas pasan desapercibidas: no están gravemente infectadas ni enfermas, ni pueden mostrar definitivamente un resultado negativo como una persona recuperada. Científicos en los EE.UU. han confirmado el proceso en un experimento.
Específicamente, algunos virus son capaces de migrar al ADN humano después de la infección. Con el tiempo, los cuerpos extraños pueden acumularse en el genoma humano. Esto también incluye los llamados elementos LINE-1 (Long Interspersed Nuclear Elements), que como transposones pueden cambiar su posición en el genoma (de ahí que también se les llame genes saltadores). La mayoría de estos son silenciosos, pero otros se pueden activar.
Si el gen de la transcriptasa inversa también se produce durante la activación, los virus de ARN que acaban de infectar las células pueden incorporarse al genoma humano. Si este proceso ocurre en la ubicación registrada, se pueden formar genes de virus individuales incluso después de que se haya superado una infección. Estos son entonces responsables del resultado positivo de la prueba de PCR.
Los biólogos moleculares del Instituto Whitehead en Cambridge, Massachusetts, también sospechan esto y abordan el raro pero posible fenómeno del SARS-CoV-2. Pudieron detectar rastros del gen del virus en el ADN, según el informe del estudio utilizando tres técnicas diferentes de secuenciación de ADN.
Cuando se publicaron los resultados del estudio en diciembre, algunos científicos expresaron su preocupación. Temían que esto respaldara la suposición de que las vacunas basadas en ARN podrían cambiar el genoma humano. Mientras tanto, sin embargo, esta crítica ha sido refutada con otro experimento: los genes se incorporan aleatoriamente solo en un 50 por ciento en la dirección correcta.
Zhang, L. et al., "El ARN del SARS-CoV-2 con transcripción inversa puede integrarse en el genoma de células humanas cultivadas y puede expresarse en tejidos derivados de pacientes". en Actas de la Academia Nacional de Ciencias en Mayo 2021. DOI: 10.1073/pnas.2105968118.
Los pacientes con COVID-19 aún tienen anticuerpos después de ocho meses
Este es el resultado de un estudio italiano actual realizado por la clínica de investigación San Raffaele de Milán y el instituto de salud más importante de Italia (ISS). Los anticuerpos se pueden detectar en la sangre independientemente de la gravedad de la enfermedad, la edad del paciente o enfermedades previas.
Los investigadores estudiaron a 162 pacientes con infección sintomática por SARS-CoV-2 ingresados en la sala de emergencias durante la primera ola de infecciones en Italia el año pasado. Se tomaron muestras de sangre de los que sobrevivieron a la enfermedad en marzo y abril de 2020 y nuevamente a fines de noviembre del año pasado. Murieron unos 29 pacientes. Dos tercios de los pacientes examinados eran hombres, la edad promedio fue de 63 años. Alrededor del 57 por ciento de ellos tenían una enfermedad previa, la presión arterial alta y la diabetes eran las más comunes.
"La presencia de anticuerpos neutralizantes, aunque disminuyó con el tiempo, fue muy persistente: ocho meses después del diagnóstico, solo había tres pacientes que ya no respondían positivamente a la prueba", informa el ISS en un comunicado conjunto con Milan Research. Clínica. Aquellos que no pudieron producir anticuerpos dentro de los primeros 15 días después de la infección tienen un mayor riesgo de desarrollar formas graves de COVID-19 y deben identificarse y tratarse temprano, concluyen los investigadores.
Stefania Dispinseri et. Alabama. "La neutralización de las respuestas de anticuerpos al SARS-CoV-2 en el COVID-19 sintomático es persistente y fundamental para la supervivencia" Nature Communications. Publicado el 11 de mayo de 2021. Doi: https://www.nature.com/articles/s41467-021-22958-8
12 mayo 2021-----------------------------------------
Subpoblación con bajo riesgo de daño cardíaco después de una COVID leve
Estudios del Reino Unido examinaron si los trabajadores del NHS muestran diferencias significativas en la estructura del corazón 6 meses después de una COVID-19 leve. Con resultados sorprendentes.
Ha habido evidencia de participación multiorgánica en COVID desde el inicio de la pandemia. Los efectos cardíacos observados incluyen síndrome coronario agudo, empeoramiento de enfermedades cardiovasculares preexistentes, arritmia, miocarditis y trombosis microangiopática. Estudios recientes de CMR incluso han informado anomalías cardíacas posteriores a COVID-19 en hasta el 78 por ciento de los pacientes, con evidencia de inflamación miocárdica en curso en el 60 por ciento incluso después de una enfermedad leve sin hospitalización.
Dos estudios británicos llegan a conclusiones diferentes. Reclutaron a 149 sujetos: 74 seropositivos y 75 seronegativos de 731 empleados en tres hospitales de Londres que se sometieron a pruebas semanales de reacción en cadena de la polimerasa (PCR) y serología durante 16 semanas.
La muestra
Las comorbilidades en la muestra fueron relativamente bajas (18 % de fumadores, 13 % de índice de masa corporal >30 kg/m2, 11 % de asma, 7 % de hipertensión, 2 % de diabetes, 1 % de enfermedad reumatológica, 1 % de cáncer). La mediana de edad fue de 37 años [rango de 18 a 63 años], en general, el 42 por ciento eran hombres, el 38 por ciento no eran blancos, incluido el 6 por ciento de etnias negras. La enfermedad fue leve en el 99 por ciento y asintomática en el 25 por ciento, y solo dos sujetos tuvieron que ser hospitalizados durante dos días cada uno. Todas las infecciones ocurrieron antes del 1 de mayo de 2020.
Resultado: el fenotipado cardiovascular reveló anomalías 6 meses después del inicio de la infección, pero no con mayor frecuencia en los seropositivos que en los seronegativos. Los autores afirman que el curso leve de la COVID-19 no tuvo efectos cardiovasculares medibles sobre la estructura, la función y la carga de las cicatrices del corazón, así como sobre la rigidez aórtica o los biomarcadores séricos. Por lo tanto, no consideran indicado el cribado en pacientes asintomáticos de COVID-19 no hospitalizados, como se ha discutido mientras tanto.
Tampoco hubo diferencias clínicamente significativas en los resultados entre los seropositivos y los seronegativos en las imágenes de resonancia magnética cardiovascular (RMC) de los sujetos. En general, las anormalidades observadas fueron muy raras y distribuidas uniformemente en ambos grupos de sujetos, escriben los autores.
Aunque los resultados dan el visto bueno para los trabajadores de la salud, los autores señalan que la población del estudio no es representativa de la población general.
Berry C, Mangion K, Las complicaciones cardiovasculares son muy poco comunes en los trabajadores de la salud con infección por COVID-19 leve o asintomática, JACC: Cardiovascular Imaging (2021), doi: https://doi.org/10.1016/j.jcmg. 2021.04.022.
George Joy et al. "Estudio prospectivo de casos y controles de anomalías cardiovasculares 6 meses después de una COVID-19 leve en trabajadores de la salud, JACC: Imágenes cardiovasculares", 2021, ISSN 1936-878X, https://doi.org/10.1016/j.jcmg.2021.04.011 .
10 mayo 2021-----------------------------------------
¿Por qué la vacuna contra la gripe protege contra la COVID?
Quienes están vacunados contra la gripe son menos susceptibles a la COVID y, si lo son, tienen un curso mucho más leve. Los estudios han demostrado esto durante mucho tiempo. La razón de esto, sin embargo, aún no está clara.
¿Puede una vacuna contra la gripe proteger contra el COVID-19? Un estudio de Michigan combina los resultados de dos análisis: uno incluye los datos médicos de más de 92.000 sujetos de Brasil. Prueba: en las personas que fueron vacunadas contra el virus de la influenza estacional, el riesgo de contraer COVID-19 se redujo significativamente y la tasa de mortalidad se redujo en un 17 por ciento. Los pacientes requirieron menos cuidados críticos el 8 por ciento del tiempo y menos ventilación invasiva el 18 por ciento que los pacientes que no habían sido vacunados contra la gripe. Estos resultados apoyan otros estudios epidemiológicos.
El segundo análisis con 27 000 pacientes mostró que aquellos que habían sido vacunados contra la gripe tenían casi un 24 % menos de probabilidades de infectarse con el SARS-CoV-2. Aquellos que dieron positivo ingresaron a la clínica con menos frecuencia (32 a 46 por ciento) y solo tuvieron que ser ventilados con la mitad de frecuencia (10 a 20 por ciento). Sus estadías en el hospital fueron más cortas (12 versus 16 días) y requirieron menos cuidados intensivos (19 versus 25 por ciento).
¿Reacción cruzada o efecto de usuario saludable?
Sin embargo, todavía se está discutiendo con qué se relaciona específicamente la reducción del riesgo de un curso severo de COVID a través de una vacuna contra la gripe. Existe la suposición de que una reacción cruzada no específica puede ser responsable. Según esto, durante la vacunación se estimularían mecanismos biológicos que no sólo combaten a los propios patógenos, sino también a otros.
"El efecto protector ciertamente puede explicarse por las características, el comportamiento y las condiciones de vida de aquellas personas que luchan por la prevención. Por ejemplo, es posible que sean favorecidos socioeconómicamente”, dijo el Prof. Dr. Thomas Mertens, presidente de STIKO y portavoz del grupo de trabajo sobre influenza del Instituto Robert Koch (RKI).
Este grupo de personas tiene mejor acceso a la atención médica y vive en apartamentos más espaciosos, y puede trabajar desde casa con más frecuencia. Cualquier persona que se vacuna contra la gripe presta más atención a sus normas de salud e higiene y, como resultado, su salud es más resistente ("efecto de usuario saludable").
Los datos del análisis se evaluaron retrospectivamente. Por lo tanto, no está claro si los grupos vacunados y no vacunados son comparables. Sin embargo, el estudio ofrece pistas significativas que hablan del efecto positivo. Sin embargo, STIKO no lo califica como un gran avance. No está del todo claro si la protección se debe a la propia vacunación contra la gripe o al "efecto de usuario saludable" (ver recuadro). Más estudios prospectivos tendrían que examinar esto; luego, la recomendación para la vacunación contra la influenza, tal como lo expresó STIKO, también podría respaldarse aún más.
Conlon, A. et al.: "Impacto de la vacuna contra la influenza en las tasas y la gravedad de la infección por COVID-19", publicado en American Journal of Infection Control el 21 de febrero de 2021. DOI:https://doi.org/ 10.1016/j.ajic.2021.02.012
7. mayo 2021-----------------------------------------
La vacuna de BioNTech también es eficaz contra la variante del virus B.1.351
Investigadores de Qatar proporcionan la primera evidencia de que la vacuna de BioNTech/Pfizer también protege contra variantes de virus como B.1.1.7 y B.1.351.
El 21 de diciembre de 2020, Qatar inició su campaña de vacunación con la vacuna BioNTech/Pfizer. Al 31 de marzo de 2021, un total de 385.853 personas han recibido al menos una dosis de vacuna y 265.410 ambas dosis.
Desde mediados de enero de 2021 se observó la propagación de la variante B.1.1.7 del virus, desde mediados de febrero de 2021 la de la variante B.1.351. La secuenciación del genoma realizada del 23 de febrero al 18 de marzo encontró que el 50,0 por ciento de los casos de COVID de Qatar fueron causados por B.1.351 y el 44,5 por ciento por B.1.1.7. Casi todos los casos en los que se secuenció el virus después del 7 de marzo fueron causados por B.1.351 o B.1.1.7.
El trabajo evaluó datos sobre vacunas, pruebas de reacción en cadena de la polimerasa y características clínicas de las bases de datos nacionales de COVID, que recopilan todos los datos relacionados con el SARS-CoV-2 desde el comienzo de la epidemia. Luego se estimó la eficacia de la vacuna utilizando un diseño de estudio de casos y controles con prueba negativa, un diseño preferido para evaluar la eficacia de las vacunas contra la influenza.
La eficacia estimada de la vacuna (14 días o más después de la segunda dosis) contra cada infección documentada fue
con la variante B.1.1.7 89,5 por ciento (intervalo de confianza del 95 por ciento, rango de fluctuación de 85,9 a 92,3 por ciento).
con la variante B.1.351 75,0 por ciento (intervalo de confianza del 95 por ciento, rango de variación de 70,5 a 78,9 por ciento).
La eficacia de la vacuna contra enfermedades graves, críticas o mortales resultantes de la infección por SARS-CoV-2 (con variantes B.1.1.7 y B.1.351 predominantes en Qatar) fue del 97,4 % (intervalo de confianza del 95 %, rango de fluctuación de 92,2 a 99,5 por ciento).
Los análisis de sensibilidad confirmaron estos resultados. La eficacia de la vacuna también se evaluó mediante un estudio de cohortes, comparando la incidencia de infección en individuos vacunados con la incidencia de individuos sin anticuerpos en la cohorte nacional. La eficacia fue del 87,0 % (intervalo de confianza del 95 %, rango de variación del 81,8 al 90,7 %) en comparación con la variante B.1.1.7 y del 72,1 % (intervalo de confianza del 95 %, rango de variación del 66,4 al 76,8 %) en comparación con la variante B.1.351 - resultados que confirman los resultados anteriores, escriben los autores.
Al final del período de seguimiento, se identificaron infecciones en 6689 personas que recibieron una dosis de la vacuna y 1616 personas que recibieron dos dosis. Se registraron siete muertes relacionadas con COVID en individuos vacunados: cinco después de la primera dosis y dos después de la segunda dosis.
Laith J Abu-Raddad et al. "Efectividad de la vacuna BNT162b2 Covid-19 contra las variantes B.1.1.7 y B.1.351", N Engl J Med. 5 de mayo de 2021. doi: 10.1056/NEJMc2104974. Epub antes de la impresión. PMID: 33951357.
6. mayo 2021-----------------------------------------
Así de bien protege la vacuna BioNTech
Un estudio observacional de Israel muestra que las personas completamente vacunadas con BNT162b2 están más del 95 % protegidas contra la infección y un curso grave. Esto también se aplica a la variante de virus B.1.1.7.
Durante el período de análisis del 24 de enero al 3 de abril de 2021, hubo 232 268 infecciones por SARS-CoV-2, 7694 hospitalizaciones por COVID-19, 4481 hospitalizaciones graves o críticas por COVID-19 y 1113 muertes por COVID-19 en Israel en personas mayores de 16 años. Al 3 de abril, 4,7 millones (72,1 por ciento) de los aproximadamente 6,5 millones de habitantes de Israel mayores de 16 años habían sido vacunados completamente con dos dosis de BNT162b2.
La eficacia de la vacuna observada en el estudio 7 días o más después de la segunda dosis fue del 95 por ciento. La tasa de incidencia para las personas no vacunadas fue de 91,5 por 100.000 personas-día en comparación con 3,1 por 100.000 personas-día en personas totalmente vacunadas.
Según el estudio, la vacunación protege
97 por ciento en contra de cursos sintomáticos de COVID,
91,5 por ciento contra cursos asintomáticos,
97.2 por ciento contra hospitalizaciones relacionadas con COVID-19,
97.5 por ciento contra cursos severos o críticos de COVID-19 y
96,7 % contra las muertes relacionadas con la COVID-19.
Conclusión de los autores: después de la segunda vacunación, la vacuna BioNTech/Pfizer COVID es altamente efectiva en la prevención de infecciones sintomáticas y asintomáticas por SARS-CoV-2 y COVID-19 en todos los grupos de edad (≥16 años a ≥85 años) estancias hospitalarias condicionadas, enfermedades graves y muertes. Esto también se aplica a la variante de virus B.1.1.7.
Eric J. Haas et al. "Impacto y eficacia de la vacuna mRNA BNT162b2 contra infecciones por SARS-CoV-2 y casos, hospitalizaciones y muertes por COVID-19 después de una campaña de vacunación nacional en Israel: un estudio observacional que utiliza datos de vigilancia nacional", The Lancet, publicado: 5 de mayo de 2021, DOI: https://doi.org/10.1016/S0140-6736(21)00947-8
5. mayo 2021-----------------------------------------
Las medidas de protección en las residencias de ancianos siguen siendo obligatorias a pesar de la vacunación
Para un brote de COVID-19 en un asilo de ancianos de EE. UU., un estudio muestra que la vacuna de ARNm de BioNTech/Pfizer brinda una protección del 87 % contra los cursos sintomáticos. Hubo cuatro reinfecciones en total.
Hasta la fecha, hay datos limitados sobre la eficacia de las vacunas actuales en entornos de atención y contra nuevas variantes del virus. El Departamento de Salud Pública de Kentucky (KDPH) y un departamento de salud local estaban investigando un brote de COVID-19 en un asilo de ancianos de EE. UU. que ocurrió después de que se ofreciera una vacuna a todos los residentes y trabajadores de la salud.
De los 83 residentes, 75 (90,4 %) y 61 (52,6 %) de los 116 empleados recibieron dos dosis de la vacuna de ARNm de BioNTech/Pfizer antes del brote. 26 residentes y 20 miembros del personal recibieron resultados positivos en las pruebas de SARS-CoV-2, incluidos 18 residentes y 4 miembros del personal que recibieron su segunda dosis de la vacuna más de 14 días antes del brote.
La secuenciación del genoma reveló una variante del virus R.1 con múltiples mutaciones en la proteína espiga. A pesar de esto, los residentes y el personal vacunados tenían un 87 por ciento menos de probabilidades que los no vacunados de experimentar un curso sintomático de COVID. Mientras que el 75 por ciento de los residentes no vacunados se infectaron, solo el 25,4 por ciento de los residentes vacunados; entre los empleados, el 29,6 por ciento de los no vacunados y solo el 7,1 por ciento de los vacunados se infectaron.
La protección estimada contra la infección por SARS-CoV-2 fue
entre los residentes vacunados, el 66,2 % (intervalo de confianza del 95 %, rango del 40,5 al 80,8 %)
y entre los empleados vacunados el 75,9 % (intervalo de confianza del 95 %, repartido entre el 32,5 y el 91,4 %).
La protección estimada contra un curso sintomático de COVID fue
entre los residentes vacunados, el 86,5 % (intervalo de confianza del 95 %, rango del 65,6 al 94,7 %)
y entre los empleados vacunados el 87,1 % (intervalo de confianza del 95 %, repartido entre el 46,4 y el 96,9 %)
Se encontraron cuatro reinfecciones en un residente y tres miembros del personal, y un miembro del personal fue vacunado. Las cuatro personas padecían una enfermedad sintomática. Un residente había sido infectado 300 días antes y tuvo que ser hospitalizado, donde falleció.
Los autores enfatizan que, si bien la vacunación se asoció con una menor probabilidad de infección y un menor riesgo de desarrollar síntomas, el 25,4 % de los residentes vacunados y el 7,1 % del personal vacunado desarrollaron infecciones. Por lo tanto, habría que suponer una eficacia reducida en comparación con la variante del virus R1. Además, la inmunidad natural obviamente no protege contra la reinfección.
Conclusión de los autores: vacunar a los residentes y al personal de los hogares de ancianos es fundamental para reducir el riesgo de transmisión del SARS-CoV-2 y de la COVID-19 grave en las instituciones. A pesar de la vacunación, también sigue siendo esencial un enfoque continuo en las prácticas de prevención y control de infecciones.
Alyson M. Cavanaugh et al. "Brote de COVID-19 asociado con una variante de linaje SARS-CoV-2 R.1 en un centro de enfermería especializada después del programa de vacunación - Kentucky", marzo de 2021. MMWR Morb Mortal Wkly Rep. 30 de abril de 2021;70(17):639- 643. doi: 10.15585/mmwr.mm7017e2
3. mayo 2021-----------------------------------------
El primer día llega el gran cansancio
Fatiga, tos, dolor de cabeza: un nuevo estudio evaluó retrospectivamente la prevalencia diaria de síntomas en 313 pacientes ambulatorios con COVID durante los primeros 20 días de enfermedad y hace una recomendación urgente.
Ya en marzo de 2020, el Hospital Universitario de Münster lanzó un llamamiento para identificar a las personas que se habían recuperado de una infección por SARS-CoV-2 y llevaban un diario de síntomas durante la enfermedad. Luego, 736 participantes recibieron un cuestionario en línea detallado que preguntaba sobre la prevalencia, la gravedad, la duración y el momento de los síntomas de COVID-19. 313 participantes completaron el cuestionario en línea en su totalidad.
Resultados del análisis estadístico: la fatiga (91,1 %), la tos (85,0 %) y el dolor de cabeza (78,0 %) fueron los síntomas más comunes y ocurrieron en una mediana de un día después del inicio de los síntomas. Otros síntomas generalizados comunes incluyeron mialgia (73,2 por ciento), rinitis (70,3 por ciento) y dolor de garganta (65,2 por ciento), que ocurrieron dentro de una mediana de un día. El 61 por ciento de los participantes del estudio informaron fiebre dentro de una mediana de dos días después del inicio de los síntomas.
Los síntomas neurológicos no suelen aparecer hasta el tercer día
Los síntomas de las vías respiratorias inferiores (disnea) fueron informados por el 51,1 % de todos los participantes y ocurrieron dentro de una mediana de tres días desde el inicio de los síntomas. La aparición de síntomas neurológicos como pérdida del gusto (66,5 %), disgeusia (51,8 %) y pérdida del olfato (62,3 %) se informó en una mediana de tres a cuatro días desde la aparición de los síntomas, también significativamente más tarde que la mayoría de los otros síntomas . Los síntomas gastrointestinales como náuseas (31,9 por ciento), vómitos (3,2 por ciento) y diarrea (32,6 por ciento) también ocurrieron significativamente más tarde, en una mediana de tres a cinco días.
Además, se consultó la intensidad de los síntomas en grados de severidad de 0 a 4. La fatiga (57,2 por ciento), dolor de cabeza (54,0 por ciento), pérdida del gusto (45,3 por ciento), pérdida del olfato (41,9 por ciento) y mialgia (41,9 por ciento) se informaron con mayor frecuencia, con grados 3 y 4.
Conclusión: para identificar a las personas infectadas en las primeras etapas del curso de la enfermedad, el conocimiento preciso de la prevalencia de los síntomas es muy importante, escriben los autores y ven en sus resultados información importante que podría mejorar significativamente el diagnóstico temprano de COVID-19 .
Especialmente durante los períodos de resfriados estacionales, se requiere extrema precaución y, por lo tanto, un mayor número de pruebas en la detección temprana de pacientes infectados con SARS-CoV-2, ya que los síntomas de la COVID-19 leve son muy similares a los de las infecciones respiratorias comunes.
Patricia Nicole Wiegele et al., "Análisis del curso de la enfermedad basado en el diario de síntomas entre pacientes con enfermedad leve por coronavirus, Alemania, 2020", Emerg Infect Dis. 2021;27(5):1353-1361. https://doi.org/10.3201/eid2705.204507
29 abril 2021-----------------------------------------
Una sola vacuna puede reducir a la mitad el riesgo de infectar a personas en su propio hogar. Este es el resultado de un extenso análisis de datos realizado por la autoridad sanitaria Public Health England. La vacunación contra la COVID-10 tiene una probabilidad muy alta de prevenir un curso grave o fatal de la enfermedad. Sin embargo, todavía no está del todo claro si las personas vacunadas pueden seguir infectadas por el virus y, por lo tanto, posiblemente pasar la infección desapercibida debido a un curso leve y asintomático. Esta pregunta es fundamental para el desarrollo posterior de la pandemia.
Los científicos británicos ahora han analizado los datos de la autoridad de salud de 365,447 hogares y han hecho una comparación: ¿Con qué frecuencia ocurrieron infecciones confirmadas en las familias y hogares de personas no vacunadas en relación con las que tuvieron lugar en hogares de personas que ya habían sido vacunadas? vacunado una vez. Los resultados mostraron que la primera vacunación redujo el riesgo de infección en los hogares privados hasta en un 50 por ciento.De 960.765 miembros del hogar en los casos índice no vacunados, el 10,1 por ciento, es decir, 96.898 personas, contrajeron COVID-19. Por el contrario, en los hogares en los que el paciente índice ya había recibido la primera dosis de la vacuna Vaxzevria de AstraZeneca, solo el 5,72 por ciento de los 3.424 compañeros de habitación, 196, se enfermaron. En los hogares con un caso índice después de la primera dosis de Tozinameran de BioNTech/Pfizer, 5939 miembros desarrollaron 371 enfermedades y, por lo tanto, el 6,25 % de las infecciones. La primera vacunación redujo el riesgo de transmisión en los hogares entre un 38 y un 49 % y, por lo tanto, casi a la mitad. .Harris, Ross J. et al: "Impacto de la vacunación en la transmisión doméstica del SARS-COV-2 en Inglaterra" publicado en khub.net el 28 de abril de 2021. Servidor-PDF.
28 abril 2021-----------------------------------------
El spray nasal con carragelosa reduce el riesgo de infección en un 80 %
Los aerosoles nasales con el ingrediente activo carragelosa de algas rojas tienen un efecto protector eficaz contra el SARS-CoV-2, tanto en pruebas in vitro como en personas de prueba.
El ingrediente activo natural carragelosa de las algas rojas contribuye a la formación de una película protectora como barrera física de la mucosa nasal y, por lo tanto, evita que los virus introduzcan de contrabando su información genética en las células y se repliquen allí. El mecanismo ha tenido éxito previamente en otros virus del resfriado. Las pruebas en varios sistemas de células humanas en el laboratorio del Hospital Universitario de Erlangen demuestran el efecto antiviral del aerosol de carragelosa. Los estudios clínicos confirmaron previamente la buena tolerabilidad con respecto a otros virus del resfriado. Los hallazgos ahora se complementan con datos de estudios de Argentina. Allí, 400 trabajadores del hospital que tenían contacto directo regular con pacientes infectados se dividieron en dos grupos. A un grupo se le pidió que usara el aerosol nasal cuatro veces al día, el otro recibió un placebo. La prueba duró tres semanas. El uso del aerosol demostró ser efectivo y pudo reducir significativamente el riesgo de infección con el uso regular. "Un aerosol nasal que contiene carragelosa reduce el riesgo relativo de infección por SARS CoV-2 en un 80 por ciento", dice el Prof. Dr. Ulrich Schubert, investigador del Instituto Virológico de Virología Clínica y Molecular de Erlangen, Reino Unido, presentó los resultados del nuevo estudio. En su opinión, el spray podría usarse como medida preventiva. Desde diciembre de 2020, la Sociedad Alemana de Higiene Hospitalaria ha estado recomendando el uso de aerosoles nasales de carragelosa a los empleados en las salas de COVID. “Pero el público en general también puede usarlo para ampliar sus medidas de protección personal para la prevención”, enfatiza Schubert. Esto también se aplica a los virus mutantes: “La carragelosa es un polímero que envuelve al virus a través de la interacción electrostática y lo neutraliza en el proceso. Por lo tanto, no debería marcar ninguna diferencia en la eficacia qué variante del virus esté presente", dice el virólogo examinado en otros tres estudios clínicos en Erlangen. Figueroa, Juan M. et al: "Eficacia de un aerosol nasal que contiene iota-carragenano en el profilaxis de COVID-19 en personal hospitalario dedicado a la atención de pacientes con enfermedad por COVID-19 Un ensayo pragmático, multicéntrico, aleatorizado, doble ciego, controlado con placebo (CARR-COV-02)” publicado en medRxiv el 15 de abril de 2021. doi: https://doi.org/10.1101/2021.04.13.21255409
26 abril 2021-----------------------------------------
Hasta ahora, ha habido poco conocimiento sobre las consecuencias de la infección por SARS-CoV-2 para las mujeres embarazadas y sus hijos por nacer. Un estudio internacional está presentando ahora los resultados.
Un estudio estadounidense del año pasado no pudo confirmar la suposición de que las mujeres embarazadas tienen más probabilidades de evitar una infección porque pertenecen a la población más joven. Al igual que la gripe estacional, la gripe española y la gripe porcina, la morbilidad y la mortalidad aumentaron en mujeres embarazadas.
Durante la pandemia de coronavirus, estos pacientes tenían tres veces más probabilidades de requerir cuidados intensivos y ventilación, dijeron el año pasado los Centros para el Control y la Prevención de Enfermedades (CDC) de EE. UU.
Investigadores de la Universidad de Oxford presentan ahora los resultados obtenidos como parte del estudio INTERCOVID con 43 centros de salud participantes de 18 países. El estudio examina el desarrollo de los niños durante el embarazo y los dos primeros años de vida. Se compararon alrededor de 700 mujeres embarazadas que padecían COVID-19 con dos mujeres embarazadas lo más comparables posible y que no estaban infectadas.
Resultó que el 40 por ciento de las mujeres embarazadas enfermas sin síntomas todavía tenían una mayor morbilidad y mortalidad. Tenían un 76 por ciento más de probabilidades de desarrollar preeclampsia o eclampsia, los llamados calambres del embarazo (riesgo relativo aquí: RR 1,76; intervalo de confianza del 95: 1,27 a 2,43). En general, la infección grave fue 3 veces más frecuente (RR aquí: 3,38; 1,63 a 7,01). Además, los pacientes debían ser tratados en la unidad de cuidados intensivos 5 veces más (RR aquí: 5,04; 3,13 a 8,10).
Once mujeres embarazadas del grupo de estudio infectado murieron. La mortalidad materna relativa de 1,6 fue, por lo tanto, significativamente más alta, pero ocurrió principalmente en países más pobres donde las oportunidades para el tratamiento de cuidados intensivos eran más escasas.
El estudio comparativo internacional también mostró que la infección de la mujer embarazada también tuvo un impacto en la salud del feto. La tasa de partos prematuros (RR aquí 1,59; 1,30 a 1,94) y partos prematuros inducidos artificialmente (RR aquí 1,97; 1,56 a 2,51) fue mayor que en las madres sanas. También se incrementó el "índice de morbilidad neonatal grave" (SNMI), que incluye las complicaciones neonatales más frecuentes (RR aquí 2,66; 1,69-4,18). Esto también se aplica al índice de morbilidad y mortalidad (RR aquí 2,14; 1,66 a 2,75).
Si las madres tenían síntomas como fiebre y dificultad para respirar, esto aumentaba su riesgo de complicaciones y el de los niños. Con un 13 por ciento, 54 recién nacidos contrajeron el virus de forma perinatal. Sin embargo, no se encontraron transmisiones durante la lactancia.
Aún no se ha aclarado por qué aumenta la morbilidad y la mortalidad durante el embarazo. Los investigadores sospechan que estos riesgos podrían estar asociados con cambios fisiológicos en el cuerpo, como un aumento de la frecuencia cardíaca y un mayor consumo de oxígeno, así como una reducción de la capacidad pulmonar y un mayor riesgo de trombosis. Por otro lado, la supresión inmunológica natural, que en realidad se supone que protege al feto, podría promover una infección.
Alemania no participó en el estudio. Villar J. et al. "Morbilidad y mortalidad materna y neonatal entre mujeres embarazadas con y sin infección por COVID-19: el estudio de cohorte multinacional INTERCOVID".JAMA Pediatr. Publicado en línea el 22 de abril de 2021. doi:10.1001/jamapediatrics.2021.1050
23 abril 2021-----------------------------------------
Después de que los primeros estudios observaran correlaciones entre la COVID-19 grave y el asma, un metaestudio chino ahora da el visto bueno, más de un año después del comienzo de la pandemia.
Para el metaestudio, los investigadores evaluaron los datos sin procesar de un total de 18 artículos. Se incluyeron aquellos que informaron sobre las características epidemiológicas y clínicas de COVID-19 y su prevalencia en pacientes con asma. Como resultado, los datos evaluados mostraron que el asma no aumenta significativamente desde el punto de vista estadístico el riesgo de un curso grave de COVID (odds ratio [OR] 1,04 (intervalo de confianza del 95 por ciento, rango de variación de 0,75 a 1,46)).
Entonces, la enfermedad no es un factor de riesgo claro para el desarrollo de COVID-19 grave, concluyen los autores. El estudio buscó sistemáticamente en las bases de datos PubMed, Embase y Web of Science estudios publicados entre el 1 de enero y el 28 de agosto de 2020.
Un estudio danés, por otro lado, examinó el efecto de otras enfermedades inflamatorias crónicas, como la enfermedad inflamatoria intestinal, la artritis psoriásica, la artritis reumatoide y la espondiloartropatía.
Usando datos de casos de pacientes del 1 de marzo de 2020 al 31 de octubre de 2020, una cohorte de pacientes hospitalizados con COVID-19 y enfermedad inflamatoria intestinal (EII), artritis reumatoide (AR), espondiloartropatía (SpA) o psoriasis-artritis (PsA) (n=132) y una cohorte control sin estas enfermedades (n=2.811). Luego, los investigadores compararon la duración media de la estadía en el hospital, la necesidad de ventilación y la mortalidad a los 14 y 30 días.
El resultado aquí: no hubo diferencias estadísticamente significativas entre los pacientes expuestos y el grupo de control, tanto en términos de duración de la estancia hospitalaria (6,8 días frente a 5,5 días), la necesidad de ventilación mecánica (7,6 por ciento frente a .9,4 por ciento), así como la mortalidad. Esto fue igualmente alto en ambos grupos (odds ratio [OR] 0,71; intervalo de confianza del 95 por ciento, rango 0,42-1,22).
Ting Wu et al., "El asma no influye en la gravedad de la COVID-19: un metanálisis", Journal of Asthma, publicado en línea: 16 de abril de 2021, DOI: 10.1080/02770903.2021.1917603
Jens Kjeldsen et al., "Resultado de COVID-19 en pacientes hospitalizados con enfermedades inflamatorias crónicas. Un estudio de registro nacional basado en la población en Dinamarca.” J Autoimmune. 2021 26 de marzo; 120: 102632. DOI: 10.1016/j.jaut.2021.102632.
21 abril 2021-----------------------------------------
Los jóvenes son susceptibles a la reinfección asintomática
La infección previa por COVID-19 no protege completamente a los jóvenes de la reinfección. Esto se encontró en un estudio observacional de más de 3,000 reclutas sanos de EE. UU.
Las reinfecciones son posibles a pesar de sobrevivir a la infección inicial. Así lo demuestra un estudio de reclutas estadounidenses que tuvieron contacto cercano durante su entrenamiento básico en un campamento central. Aunque se implementaron estrictas medidas de prueba y cuarentena, se produjo un brote en el terreno. Cada segundo recluta dio positivo por SARS-CoV-2 durante los controles regulares de PCR. Algunos de ellos ya estaban infectados en un momento anterior.
Los resultados de este estudio de cohorte ahora se han publicado en Lancet Respiratory Medicine. Antes del comienzo de la capacitación en el sitio, todos los participantes se sometieron a pruebas de anticuerpos. Solo 1.079 de los 2.247 reclutas no tenían anticuerpos en la sangre en ese momento. La mayoría de las infecciones anteriores deben haber sido asintomáticas, sospechan los líderes del estudio.
En el estudio, entre mayo y noviembre de 2020, aproximadamente el 10 % (19 de 189) de los participantes previamente infectados con SARS-CoV-2 (seropositivos) se reinfectaron, en comparación con las nuevas infecciones en el 50 % (1079 de 2247). ) de participantes que no estaban previamente infectados (seronegativos).
La tasa de incidencia relativa (TIR) fue del 0,18 %, derivada del intervalo de confianza del 95 % de 0,11 a 20,8. Así, una infección previa por SARS-CoV-2 deja un 82 por ciento de protección frente a la reinfección. Los resultados son consistentes con otros estudios. Son prueba de que los jóvenes tampoco desarrollan una inmunidad fiable. Es posible que se haya producido una nueva infección debido a una respuesta inmunitaria débilmente desarrollada en el primer contacto con el virus.
Sin embargo, las reinfecciones fueron más breves y se asociaron con síntomas menos graves. Esta es otra razón por la cual las reinfecciones en personas más jóvenes a menudo se pasan por alto, escriben los autores. La carga viral detectada fue 10 veces menor en la segunda infección que en las primeras infecciones.
Aunque el estudio se realizó en reclutas de la Marina jóvenes, en buena forma física y en su mayoría hombres, los autores creen que el riesgo de reinfección encontrado en su estudio se aplica a muchos jóvenes.
Hansen, C.H. et al.: "Evaluación de la protección contra la reinfección por SARS-CoV-2 entre 4 millones de personas sometidas a pruebas de PCR en Dinamarca en 2020: un estudio observacional a nivel de población", publicado el 17 de marzo de 2021 en Lancet Medicina Respiratoria https://doi.org/10.1016/S0140-6736(21)00575-4
19 abril 2021-----------------------------------------
El SARS-CoV-2 afecta las células orales
El SARS-CoV-2 también infecta las células de la boca. Incluso podría replicarse aquí y, por lo tanto, representar una fuente de infección subestimada. Los hallazgos también respaldan el método de prueba alternativo que utiliza saliva.
Ya se ha detectado SARS-CoV-2 en la saliva de personas infectadas, incluso en altas concentraciones. Hasta el momento, no estaba claro de dónde venía el virus. Hasta ahora se ha supuesto que pueden llegar a la boca a través de las secreciones nasales o del esputo de la garganta de los enfermos. Pero, ¿de dónde vienen los virus en la saliva de las personas infectadas sin problemas respiratorios?
Investigadores de los Institutos Nacionales de Salud (NIH) de EE. UU. y de la Universidad de Carolina del Norte descubrieron que el virus también afecta a las células de la cavidad oral además de la faringe y la nariz y puede replicarse aquí. Sospechan que la transmisión por la boca podría ser posible.
Receptor ACE 2 asegurado para la entrada de células en la cavidad bucal
En su estudio, compararon el tejido de la boca de personas sanas con el de personas infectadas. Descubrieron las dos proteínas que necesita el virus para entrar en las células. Tanto el receptor ACE2 como la enzima TMPRSS2 han sido identificados en la mucosa oral, encía y glándula salival. Algunas de las células estaban equipadas con ambas proteínas, lo que indica una mayor susceptibilidad de estas áreas.
En la mitad de las muestras de tejido de las glándulas salivales de pacientes fallecidos con COVID, los investigadores identificaron el ARN del patógeno mediante estudios de expresión de proteína y ARN ortogonal. En individuos con infección aguda, se han descubierto secuencias específicas de ARN viral que indican que se están produciendo nuevas copias de virus en las células. Por lo tanto, los investigadores consideran posible la replicación del SARS-CoV-2 en las células de la cavidad bucal.
En otra prueba, la saliva de pacientes asintomáticos infectó células sanas en un plato de prueba en el laboratorio. Así, la transmisión a través de la saliva también sería posible en el caso de infecciones asintomáticas. Los resultados podrían respaldar la prueba de saliva alternativa para SARS-CoV-2.
El virus afecta numerosas áreas del cuerpo, como los tejidos de los pulmones, los riñones, el tracto digestivo y la pared de tejido de los vasos sanguíneos. Los diferentes sitios de infección también pueden explicar las diferentes manifestaciones de los numerosos síntomas. Los síntomas orales incluyen pérdida del gusto, sequedad de boca y lesiones en las mucosas, como la formación de ampollas.
Los autores no pretenden que los resultados estén completos, pero señalan que hasta ahora se ha subestimado el riesgo de transmisión en la cavidad bucal. Investigaciones posteriores deberían verificar los hallazgos.
Huang, N. et al. "Infección por SARS-CoV-2 de la cavidad oral y la saliva". Publicado el 26 de marzo de 2021 en Nature Medicine. https://doi.org/10.1038/s41591-021-01296-8
dieciséis. abril 2021-----------------------------------------
Un estudio de Oxford analizó el riesgo de desarrollar trombosis de la vena sinusal después de la COVID-19, después de vacunarse con las vacunas BioNTech o Moderna o después de una infección por influenza en comparación con la incidencia en la población general.
El equipo de investigadores del Departamento de Psiquiatría de la Universidad de Oxford y la Fundación NHS de Oxford Health estudiaron la incidencia de trombosis de la vena sinusal (TVC) que ocurre dos semanas después de un diagnóstico de enfermedad por COVID-19, influenza o la primera vacunación. Utilizaron el valor CVT de la población general como valor de comparación. A partir de ahí se derivó la incidencia de CVT.
Como resultado, la incidencia de TVC después de un diagnóstico de COVID fue de 39 por millón, significativamente más alta que el 0 por millón después de la influenza o el 4,1 por millón después de la vacunación con una vacuna de ARNm. Y también en comparación con la llamada tasa de fondo de la población general, que fue de 0,41 durante el período de prueba de dos semanas, la incidencia de trombosis de la vena sinusal después de la COVID-19 fue mayor.
Riesgo 100 veces mayor después de la infección por COVID
En comparación con las vacunas aprobadas actualmente, el riesgo de trombosis de la vena sinusal después de una infección por COVID fue de ocho a diez veces mayor, concluyen los investigadores. En relación con la incidencia de fondo en la población general, el riesgo de TVC es alrededor de 100 veces mayor después de la enfermedad de COVID-19 y representa el mayor riesgo. El estudio también prueba que la trombosis de la vena sinusal está relacionada con la COVID-19.
Los autores del estudio se refieren a las diferentes fuentes de datos para el análisis y que los flujos de datos aún no se pueden considerar completos. Por lo tanto, el trabajo proporciona las primeras pistas para una mayor discusión sobre el uso de la vacuna de AstraZeneca.
Taquet, M. et al: "Resultados neurológicos y psiquiátricos a los 6 meses en 236 379 sobrevivientes de COVID-19: un estudio de cohorte retrospectivo usando registros de salud electrónicos" publicado en The Lancet Psychiatry el 6 de abril de 2021. DOI:https: //doi.org/10.1016/S2215-0366(21)00084-5
15. abril 2021-----------------------------------------
Estudio de Rheinland: la protección de anticuerpos disminuye rápidamente
Entre abril y junio de 2020, se examinó a unos 5300 adultos residentes de Bonn para detectar anticuerpos contra el SARS-CoV-2 como parte del estudio. Se tomaron y analizaron muestras de sangre para este fin. Si el resultado inicial en un inmunoensayo era positivo, estas muestras también se sometían a una "prueba de neutralización por reducción de placa" para garantizar que los anticuerpos detectados estuvieran específicamente dirigidos contra el SARS-CoV-2, y no contra otros coronavirus que pueden causar resfriados comunes. , Por ejemplo. Para estos análisis, el equipo del estudio de Renania cooperó con el Instituto de Virología de la Charité - Universitätsmedizin Berlin.
Uno de cada cinco ya no tiene anticuerpos
Se pudieron detectar anticuerpos "neutralizantes" y, por lo tanto, particularmente efectivos que evitan directamente la penetración del SARS-CoV-2 en las células en 22 personas de prueba, lo que indica un contacto anterior con el virus. La mayoría informó solo un curso leve o incluso asintomático de la enfermedad. Se analizaron nuevamente en septiembre de 2020, aproximadamente cuatro o cinco meses después de la primera muestra de sangre. Conclusión: En la mayoría de los casos, el nivel de anticuerpos había disminuido; en cuatro personas ni siquiera se pudieron detectar anticuerpos.
Finalmente, cada quinto participante que tenía anticuerpos neutralizantes contra el SARS-CoV-2 en la sangre en la primavera del año pasado ahora ha perdido la protección contra la infección renovada.
La respuesta inmunitaria celular puede continuar
Sin embargo, no es posible derivar directamente de estos datos en qué medida la disminución de anticuerpos influye en la respuesta inmune, enfatiza el Dr. Ahmad Aziz, científico de DZNE y primer autor de la publicación actual.
"La disminución de los anticuerpos parece ser relativamente rápida. Sin embargo, el sistema inmunitario tiene otras herramientas para combatir los patógenos. Sin duda, los anticuerpos son importantes, pero solo forman parte de un arsenal más grande. Otros estudios sugieren que otro componente que llamamos respuesta inmune celular, puede continuar a pesar de la caída de los niveles de anticuerpos".
De hecho, se sabe poco sobre la duración de la inmunidad al SARS-CoV-2 después de la infección. Esto también podría depender de la variante de virus respectiva. Por lo tanto, los autores del estudio de Rhineland quieren registrar los efectos de la pandemia en la salud mental y física de la población para comprender las consecuencias e identificar los factores de riesgo.
El estudio de Renania
En el estudio, la DZNE examina cómo se desarrolla la salud de los adultos en la vejez. Alrededor de 6000 residentes de Bonn participan actualmente en el estudio, que comenzó en 2016; a largo plazo se espera que su número aumente hasta 20.000. Cada tres o cuatro años, se invita a los participantes a una evaluación integral de su estado físico y mental.
Aziz, N. A. et al. "Seroprevalencia y correlatos de anticuerpos neutralizantes del SARS-CoV-2 de un estudio poblacional en Bonn, Alemania". publicado el 9 de abril de 2021 en Nat Commun 12 https://doi.org/10.1038/s41467-021-22351-5
13 abril 2021-----------------------------------------
La combinación de anticuerpos monoclonales protege contra la infección por COVID
En un estudio reciente de fase III, una combinación de anticuerpos pudo proteger eficazmente contra la infección en contactos domésticos positivos para COVID-19. Además, la progresión a COVID-19 sintomático se redujo significativamente en pacientes asintomáticos positivos confirmados.
Los anticuerpos monoclonales se conocen por la terapia de varios tipos de cáncer y enfermedades autoinmunes, pero actualmente también se están probando para su uso contra el COVID-19.
En un estudio de fase III, doble ciego, controlado con placebo, se investigó el efecto preventivo de la combinación de anticuerpos monoclonales REGEN-COV (casirivimab e imdevimab) en individuos no infectados sin anticuerpos anti-SARS-CoV-2. Los sujetos vivían en el mismo hogar con una persona que había dado positivo por SARS-CoV-2 en los últimos cuatro días.
Un total de 1505 sujetos participaron en el estudio de fase III, que fue realizado por la compañía farmacéutica Regeneron Pharmaceuticals en cooperación con el Instituto Nacional de Alergias y Enfermedades Infecciosas (NIAID). A todos se les realizó inicialmente la prueba de SARS-CoV-2 mediante una prueba de RT-PCR con hisopo nasofaríngeo. Luego fueron aleatorizados (1:1) para recibir una dosis de REGEN-COV (1200 mg) o un placebo mediante inyección subcutánea.
Las infecciones se redujeron en un 81 %
Los resultados muestran que la inyección de anticuerpos redujo el riesgo de infección en un promedio del 81 % (p<0,0001). En la primera semana después de la inyección hay una protección del 72 por ciento, que aumenta hasta el 93 por ciento a partir de la segunda semana.
Los resultados son muy significativos. De 753 sujetos que recibieron REGEN-COV, solo 11 sujetos se infectaron en general. Esto corresponde a sólo el 1,5 por ciento. En el grupo de placebo, 59 (7,8 por ciento) de los 752 participantes se infectaron.
Curso más leve y más corto de la enfermedad
En las 11 personas tratadas con REGEN-COV que experimentaron una infección sintomática, los síntomas se resolvieron en promedio en una semana, en comparación con tres semanas con placebo. Los cursos bajo REGEN-COV también fueron significativamente más leves que en el grupo de placebo.
En general, el 31 % de los participantes tenía al menos un factor conocido que los ponía en mayor riesgo de desarrollar un curso más grave de COVID-19, por ejemplo, diabetes mellitus o un trastorno inmunosupresor. La mediana de edad fue de 44 años, el sujeto más joven tenía 12 años, el mayor 92 años.
Efecto terapéutico de la combinación de anticuerpos monoclonales
En otro estudio, se examinó el efecto terapéutico de la combinación de anticuerpos. El estudio involucró a 204 personas que dieron positivo por SARS-CoV-2 pero que no tenían síntomas al comienzo del estudio y aún no tenían anticuerpos. Fueron aleatorizados para recibir una inyección subcutánea de REGEN-COV (1200 mg) o un placebo.
REGEN-COV redujo el riesgo general de progresión a COVID-19 sintomático en un 31 % (criterio de valoración principal a los 29 días) y en un 76 % después del tercer día.
Además de reducir el riesgo de infecciones sintomáticas, la cantidad total de semanas que los pacientes tuvieron síntomas se redujo casi a la mitad (45 %) en el grupo de REGEN-COV en comparación con el grupo de placebo, y las cargas virales se redujeron en más del 90 % reducido.
Aunque no se incluyó en el plan de análisis original, los investigadores también encontraron que seis de los pacientes con placebo fueron hospitalizados o asistieron a la sala de emergencias debido al COVID-19 durante la evaluación de eficacia de 29 días. Ningún paciente del grupo REGEN-COV acudió al hospital.
Estudio de COVID-19 que evalúa la eficacia y la seguridad de los anticuerpos monoclonales anti-Spike SARS CoV-2 para la prevención de la infección asintomática por SARS CoV-2 en adultos y adolescentes sanos que son contactos domésticos de una persona con un SARS-CoV- positivo 2 ensayo de RT-PCR
9. abril 2021-----------------------------------------
Más de un tercio de los estadounidenses con COVID-19 experimentan trastornos neurológicos o psiquiátricos durante los primeros seis meses después de la infección y requieren tratamiento.
Un equipo de la Universidad de Oxford presentó los resultados de un extenso análisis de datos en The Lancet Psychiatry. A partir de los registros médicos electrónicos de 81 millones de pacientes estadounidenses, evaluaron 236.379 casos de pacientes adultos con COVID que habían sobrevivido a la infección. Los expertos estaban interesados en saber con qué frecuencia los que se habían recuperado eran tratados por enfermedades neurológicas o psiquiátricas en los primeros seis meses después de la enfermedad. Este fue el caso en el 33,6 por ciento de los pacientes.
Entre ellos, los trastornos de ansiedad fueron los más comunes con un 17,4 %, seguidos de la depresión con un 13,7 %. El 7,1 por ciento requirió tratamiento por abuso de sustancias y el 5,4 por ciento por trastornos del sueño. Neurológicamente, el 2,1 por ciento presenta síntomas debido a un accidente cerebrovascular, el 0,7 por ciento a demencia y el 0,6 por ciento a hemorragia cerebral.
La evaluación separó a los pacientes hospitalizados de aquellos con curso leve y moderado. Un total de 38,7 por ciento de los pacientes hospitalizados atendidos sufrieron secuelas a largo plazo. Para los pacientes en cuidados intensivos, fue del 46,4 por ciento. Y en pacientes con encefalopatía al 62,3 por ciento.
Debido a que estos síntomas también pueden ocurrir sin COVID-19, los científicos relacionaron los números con la influenza. Aquí se demostró que el riesgo de enfermedades neurológicas o psiquiátricas es un 44 por ciento mayor. En conclusión, sin embargo, los hallazgos no son suficientes para capturar la amplitud total de los efectos.
Taquet, M. et al: "Resultados neurológicos y psiquiátricos a los 6 meses en 236 379 sobrevivientes de COVID-19: un estudio de cohorte retrospectivo usando registros de salud electrónicos" publicado en línea por primera vez en The Lancet Psychiatry el 6 de abril de 2021 DOI: https ://doi.org/10.1016/S2215-0366(21)00084-5
7. abril 2021-----------------------------------------
Si aparecen cinco síntomas específicos en los primeros siete días de infección con una infección corona, aumenta el riesgo de COVID prolongado. Así lo demuestra un análisis de los datos sanitarios internacionales.
Se analizó un total de 4182 informes de síntomas y datos de pacientes en el estudio de cohorte observacional prospectivo. De los pacientes examinados, un buen 13 por ciento informó quejas residuales y síntomas de enfermedad, el 4,5 por ciento tuvo síntomas durante más de 8 semanas y el 2,3 por ciento durante más de 12 semanas.
Los 4182 sujetos se habían sentido físicamente normales al registrarse en una aplicación corona, lo que permitió determinar con precisión la aparición de los síntomas. Luego declararon que habían dado positivo por SARS-CoV-2.
El riesgo aumenta con los síntomas, la edad y el peso
Durante la evaluación, los investigadores encontraron que el riesgo generalmente aumenta con la edad y el peso. En el grupo de pacientes, las mujeres se vieron afectadas con mayor frecuencia que los hombres. Los síntomas predictivos incluyen ronquera, fatiga, dolor de cabeza, dolor muscular y disnea en la primera semana de la enfermedad. Si estos ocurrieron, la asociación con la larga-COVID fue más frecuente.
Con base en los hallazgos, los investigadores desarrollaron un modelo para diferenciar entre enfermedades de COVID cortas y largas. Se podría utilizar de forma simplificada en las clínicas. El modelo se creó con datos de 2149 pacientes y se validó con un grupo independiente de 2472 pacientes que dieron positivo.
Las personas enfermas que muestran síntomas más de 28 días después de la infección por SARS-CoV-2 reciben Long-COVID como diagnóstico. Los principales síntomas son fatiga, dolor de cabeza, disnea y alteraciones en el sentido del olfato. De acuerdo con el estado actual del conocimiento, los médicos aconsejan que si los síntomas persisten durante más de doce semanas, se deben realizar más exámenes y aclarar las quejas.
Sudre, C.H. et al: "Attributes and predicters of long COVID" publicado en Nature Med. el 10 de marzo de 2021. DOI: 10.1038/s41591-021-01292-y
30 marzo 2021-----------------------------------------
Según el conocimiento actual, cualquier persona que haya sido infectada con el nuevo tipo de coronavirus tiene un 80 por ciento de protección contra la recurrencia, al menos temporalmente. Entonces, ¿qué tan útil es vacunar a las personas infectadas?
Científicos de la Universidad de Sheffield analizaron los datos de trabajadores de la salud que ya habían sido infectados y los compararon con los de personas no infectadas que ya habían sido vacunadas dos veces. Como parte del estudio SIREN (SARS-CoV-2 Immunity and Reinfection Evaluation), el subestudio PITCH (Protective Immunity from T-cells in Healthcare Workers) analizó hasta qué punto la protección inmunológica en personas que ya habían sobrevivido a una infección se mejoró la vacunación de una sola vez con la vacuna BioNTech/Pfizer BNT162b2.
La vacunación también "potencia" la respuesta inmunitaria de las personas infectadas
Para el estudio comparativo se realizaron dos pruebas en los dos grupos. En primer lugar, la protección proporcionada por los anticuerpos se midió utilizando la respuesta de las células B, en la que los virus quedan atrapados y se vuelven inofensivos fuera de las células humanas. Por otro lado, los investigadores también analizaron la respuesta de las células T, que es más compleja de probar. Las células T destruyen el virus que ya ha entrado en las células. Esta respuesta inmunitaria celular juega un papel importante en la defensa contra el virus corona, como resultado, la protección volvió a aumentar significativamente. Después de la dosis única de vacunación y la propia respuesta inmunológica del cuerpo que ya se había formado, fue incluso más alta que la protección inmunológica de las personas que aún no se habían infectado pero que habían sido vacunadas dos veces. Por lo tanto, la vacunación puede aumentar considerablemente el efecto protector de una infección anterior y, por lo tanto, los investigadores la recomiendan. Es compatible con una respuesta inmunitaria amplia porque las células T y los anticuerpos reconocen más sitios de proteínas de punta que después de una sola vacunación o una infección. Las investigaciones también encontraron anticuerpos contra las variantes B.1.1.7 de Gran Bretaña, B.1.135 de Sudáfrica y P.1 de Brasil. Por tanto, según los investigadores, no se debe prescindir de una vacunación de refuerzo.
Concretamente, los títulos de anticuerpos fueron 6,8 veces más altos que en personas sin infección después de la primera vacunación y alrededor de tres veces más altos que después de la segunda dosis.
Angyal, A. et al: "Respuestas de células T y anticuerpos a la primera dosis de la vacuna BNT162b2 en trabajadores sanitarios del Reino Unido previamente infectados por el SARS-CoV-2 y sin experiencia previa en infecciones: un estudio de cohorte observacional, prospectivo y multicéntrico" publicado el 25 de marzo de 2021 en The Lancet. DOI: http://dx.doi.org/10.2139/ssrn.3812375
18 marzo 2021-----------------------------------------
Un gran estudio de Dinamarca muestra que la reinfección por SARS-CoV-2 es rara. La protección promedio después de una infección es del 80 por ciento. Las personas mayores tienen más riesgo.
Los investigadores daneses han analizado exhaustivamente los datos microbiológicos de las pruebas masivas gratuitas ofrecidas a todos los daneses en 2020. El año pasado, se evaluaron alrededor de 4 millones de daneses, es decir, el 69 por ciento de la población total. Se realizaron un total de 10,6 millones de pruebas PCR como parte del proyecto de prueba. Esto incluyó una gran cantidad de pruebas múltiples.
Los científicos analizaron los datos de pacientes reinfectados que dieron positivo durante la primera ola de marzo a junio de 2020 y durante la segunda ola de la pandemia de septiembre a diciembre de 2020, y luego los analizaron por edad y sexo. Pudieron determinar que las personas mayores de 65 años tienen un mayor riesgo de una segunda infección.
Además, sin embargo, no hubo evidencia de que las reinfecciones ocurrieran con más frecuencia en un sexo que en el otro. Los científicos tampoco encontraron evidencia de si la protección fue mayor en los primeros tres a seis meses de una infección que después de siete meses. La protección después de recuperarse de una infección promedió el 80 por ciento. Las reinfecciones eran bastante raras.
Los hallazgos del estudio son importantes para el desarrollo posterior de la estrategia de vacunación, ya que es más probable que el sistema inmunitario de las personas mayores permita la reinfección, esa es la conclusión.
Hansen, C.H. et al: "Evaluación de la protección contra la reinfección por SARS-CoV-2 entre 4 millones de personas sometidas a pruebas de PCR en Dinamarca en 2020: un estudio observacional a nivel de población", publicado el 17 de marzo de 2021. En The Lancet . doi.org/10.1016/S0140-6736(21)00575-4
dieciséis. marzo 2021-----------------------------------------
Un estudio de Escocia confirma la suposición de que las personas vacunadas contra el SARS-CoV-2 son menos infecciosas: después de que los trabajadores de la salud fueran vacunados con AstraZeneca y BionTech, las infecciones en sus familias también disminuyeron significativamente.
Escocia está vacunada contra el SARS-CoV-2 desde el 8 de diciembre de 2020. El personal del sector sanitario también está dando el salto. Para un estudio, un proyecto dirigido por David McAllister de la Universidad de Glasgow examinó la medida en que la vacunación afecta la frecuencia de infección en la familia o los miembros del hogar. Como resultado, hubo significativamente menos infecciones en sus familias después de la primera vacunación de los empleados de las profesiones de la salud. Esto subraya la esperanza de la llamada inmunidad estéril, es decir, que las personas vacunadas no transmitan el virus.
A principios de marzo de 2021, el 78,3 % de los trabajadores de la salud se habían vacunado al menos una vez. Para ello se utilizaron las vacunas de AstraZeneca y BioNTech. Incluso después de la primera vacunación, las enfermedades entre los vacunados retrocedieron en un 55 por ciento. Además, el número de enfermedades graves con ingreso hospitalario se redujo en un 84 por ciento. Entre los familiares, el número de contagios se redujo en un 30 por ciento.
Después de la segunda vacunación, el efecto fue particularmente claro: las infecciones disminuyeron en un 92 por ciento y las hospitalizaciones ya no fueron necesarias. Las infecciones entre los miembros del hogar se redujeron en un 54 por ciento. Dado que estas personas también tuvieron contacto con otras personas fuera del hogar, no se pueden descartar por completo las infecciones aquí. Por lo tanto, los científicos asumen un efecto protector que va más allá de su propia protección contra la infección.
McAllister, D. et al: "Efecto de la vacunación en la transmisión de COVID-19: un estudio observacional en trabajadores de la salud y sus hogares", publicado como preimpresión el 12 de marzo de 2021.
11 marzo 2021-----------------------------------------
Un estudio en Corea del Sur sugiere que la inmunidad dura más en los ancianos, los enfermos graves y especialmente en pacientes con neumonía manifiesta.
Un estudio de cohorte de Corea del Sur que determina los anticuerpos de personas infectadas asintomáticas, así como de personas con diferentes grados de enfermedad con y sin neumonía. El objetivo era evaluar la duración de la inmunidad humoral y celular específica del SARS-CoV-2 en función de la gravedad clínica de la enfermedad.
Más del 85 % tiene anticuerpos durante más de seis meses
Los anticuerpos del virus podrían detectarse hasta seis meses después del diagnóstico. Los niveles específicos de inmunoglobulina G (IgG) fueron detectables en el 66,7 por ciento de los pacientes y anticuerpos neutralizantes en el 86,9 por ciento.
Se notó que los pacientes mayores, los pacientes con cursos severos y especialmente aquellos con neumonía manifiesta mostraron una inmunidad más prolongada. Las respuestas de células T específicas de SARS-CoV-2 fueron muy pronunciadas en pacientes con neumonía.
En resumen, según los autores, más del 85 % de los pacientes son portadores de NAb hasta seis meses después del diagnóstico de la infección por SARS-CoV-2, lo que proporciona información para establecer estrategias de vacunación contra la COVID-19.
Noh, J. et al. "Evaluación longitudinal de las respuestas inmunes anti-SARS-CoV-2 durante seis meses según la gravedad clínica de COVID-19". Publicado en The Journal of Infectious Diseases, 4 de marzo de 2021. https://doi.org/10.1093/infdis/jiab124
10 marzo 2021-----------------------------------------
La vacunación contra el SARS-CoV-2 puede prevenir la enfermedad sintomática de COVID-19. Ahora, tres estudios muestran por primera vez que el efecto protector de las vacunas también incluye infecciones asintomáticas.
Los hallazgos indican que no solo la protección contra la enfermedad, sino también la protección contra la infección puede resultar de la vacunación. Este efecto protector tendría un gran impacto en el proceso de infección y reduciría significativamente el curso de la pandemia, según comentan los resultados.
Publicaciones de la Universidad de Cambridge, Public Health England Colindale de Inglaterra y un estudio rico en datos de Israel examinaron la eficacia protectora de las vacunas BioNTech (BNT162b2) y AstraZeneca (AZD1222). Nuevos datos del Hospital de Addenbrooke en Cambridge sugieren que una sola dosis de la vacuna de Pfizer BioNTech puede reducir la cantidad de infecciones asintomáticas por SARS-CoV-2 en un 75 por ciento. Esto implica que la vacuna podría reducir significativamente el riesgo de transmisión del virus de personas asintomáticas y también proteger a otros de contraer la enfermedad. El estudio de Public Health England Colindale del personal del hospital también encontró que la vacuna BNT162b2 fue efectiva para prevenir infecciones sintomáticas y asintomáticas en adultos en "edad laboral". La cohorte fue vacunada cuando la variante dominante en circulación era B1.1.7, demostrando así eficacia contra esta variante.
En Tel Aviv, los datos nacionales sobre vacunación muestran que las personas vacunadas portan menos virus. Así lo demuestran las pruebas PCR basadas en los ciclos necesarios para determinar la carga viral. Los investigadores aquí aún no saben cuánto durará la protección contra las infecciones asintomáticas.
Los resultados de los estudios previos a la impresión ahora deben evaluarse y verificarse más a fondo.
Jones, N.K. et al: "La vacuna BNT162b2 de dosis única protege contra la infección asintomática por SARS-CoV-2" en Authorea. 24 de febrero de 2021. DOI: 10.22541/au.161420511.12987747/v1
Hall, V.J. et al: "Efectividad de la vacuna de ARNm BNT162b2 contra la infección y la cobertura de la vacuna COVID-19 en trabajadores de la salud en Inglaterra, estudio de cohorte prospectivo multicéntrico" en The Lancet el 22 de febrero de 2021. DOI: http:// dx.doi.org/10.2139/ssrn.3790399
Dagon, N. et al: "BNT162b2 mRNA Covid-19 Vaccine in a Nationwide Mass Vaccination Setting" en NEJM el 24 de febrero de 2021. DOI: 10.1056/NEJMoa2101765
3. marzo 2021-----------------------------------------
El riesgo de hospitalización de pacientes con COVID aumenta con enfermedades cardiometabólicas
Para su estudio, investigadores de la Escuela Friedman de Ciencias y Políticas de Nutrición de Boston (EE. UU.), evaluaron datos representativos sobre la prevalencia de enfermedades cardiometabólicas en EE. UU. entre 2015 y 2018, así como registros estadounidenses sobre la hospitalización de pacientes con COVID. .
Resultado: hasta el 18 de noviembre de 2020, más de 906 000 adultos han sido hospitalizados por COVID-19 en los Estados Unidos. Según un estudio, se estima que
20,5 por ciento (intervalo de incertidumbre 95 por ciento, rango de variación 18,9 a 22,1 por ciento) para diabetes mellitus,
30,2 por ciento (intervalo de incertidumbre 95 por ciento, rango de variación 28,2 a 32,3 por ciento) para la obesidad,
26,2 por ciento (intervalo de incertidumbre 95 por ciento, rango de variación 24,3 a 28,3 por ciento) para presión arterial alta y
11,7 por ciento (intervalo de incertidumbre 95 por ciento, rango de variación 9,5-14,1 por ciento) para insuficiencia cardíaca.
En conjunto (las comorbilidades a menudo estaban presentes), el COVID-19 Los autores concluyen además que las hospitalizaciones se pueden atribuir a estas cuatro condiciones. Se encontraron grandes diferencias en las proporciones de hospitalizaciones por COVID-19 de riesgo cardiometabólico por edad y raza/etnicidad, con diferencias menores por género.
Conclusión: una parte significativa de las hospitalizaciones por COVID-19 en los EE. UU. parece deberse a enfermedades cardiometabólicas importantes, escriben los investigadores. Su esperanza es que los hallazgos ayuden a informar las estrategias de prevención para reducir la carga de los proveedores de atención médica.
Meghan O'Hearn y otros. "Enfermedad por coronavirus 2019 Hospitalizaciones atribuibles a condiciones cardiometabólicas en los Estados Unidos: un análisis de evaluación de riesgo comparativo", Journal of the American Heart Association, publicado el 25 de febrero de 2021, https://doi.org/10.1161/JAHA.120.019259
1. marzo 2021-----------------------------------------
B.1.1.7 conduce a una mayor duración de la infección
Los resultados preliminares del estudio sugieren que la variante B.1.1.7 del SARS-CoV-2 es más transmisible porque pasa más tiempo en su huésped que el tipo salvaje.
En un estudio publicado anteriormente como preimpresión, los investigadores de la Escuela de Salud Pública TH Chan de Harvard en Boston (EE. UU.) examinaron las pruebas diarias de SARS-CoV-2 de 65 personas infectadas, incluidas siete con B.1.1.7. Observaron cuánto duraba la infección y cuánto virus había presente en cada punto.
Resultado: en las personas infectadas con B.1.1.7, las infecciones duraron un promedio de 13,3 días, en comparación con los 8,2 días de otras variantes. De lo contrario, hubo poca diferencia en los niveles máximos del virus entre los dos grupos.
Estos resultados sugieren que B.1.1.7 se transmite más fácilmente que otras variantes simplemente porque las personas han estado infectadas durante más tiempo y, por lo tanto, pueden infectar a una mayor cantidad de contactos. Los científicos de Boston concluyen que los hallazgos pueden justificar períodos de cuarentena más prolongados para las personas infectadas con esta variante.
Kissler, Stephen et al. "Las trayectorias virales densamente muestreadas sugieren una mayor duración de la infección aguda con la variante B.1.1.7 en relación con el SARS-CoV-2 que no es B.1.1.7". Preimpresión, 2021, https://dash.harvard.edu/handle/1/37366884
25 febrero 2021-----------------------------------------
Escocia: la vacunación reduce los casos graves de COVID hasta en un 94 %
Las personas vacunadas con las vacunas de BioNTech/Pfizer y AstraZeneca tienen un riesgo reducido de COVID-19 grave hasta en un 94 %. Así lo demuestra un estudio de cohorte escocés.
El estudio cubre toda la población escocesa (n=5,4 millones). Los datos se recopilaron entre el 8 de diciembre y el 15 de febrero de 2020. Durante este período, 1,14 millones de personas fueron vacunadas contra Corona en Escocia. 650.000 personas recibieron la vacuna BioNTech/Pfizer y 490.000 la vacuna AstraZeneca.
Los investigadores analizaron los datos cada semana, incluidos los registros de vacunación del médico de cabecera, los ingresos hospitalarios, los registros de defunciones y los resultados de las pruebas de laboratorio, y compararon los resultados con los datos de sujetos no vacunados.
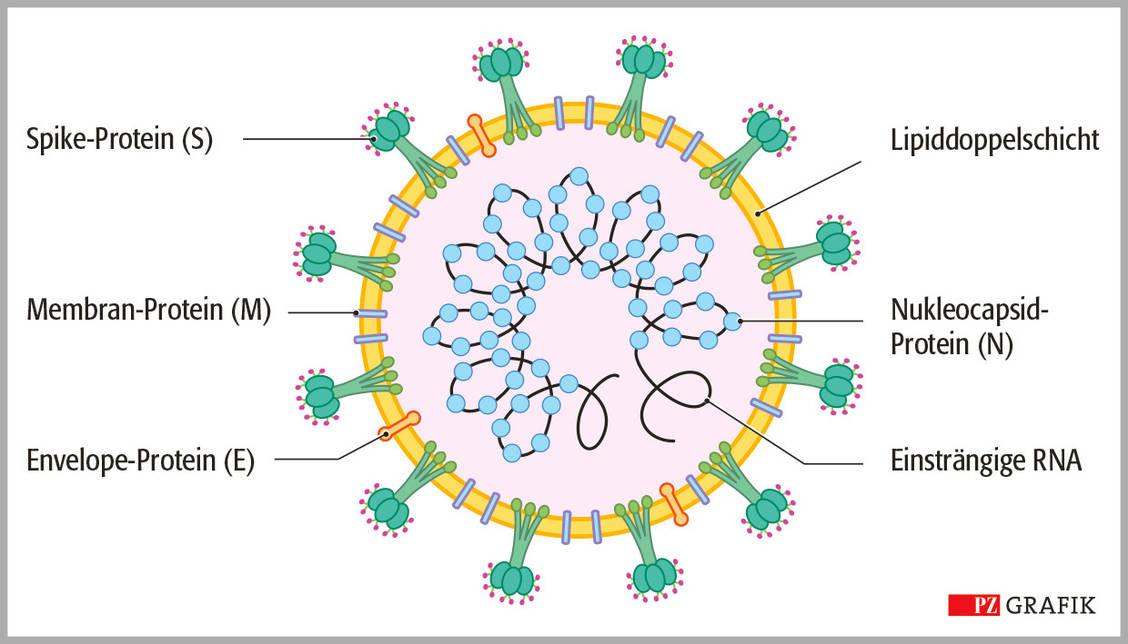
El resultado: la primera dosis de la vacuna BioNTech/Pfizer por sí sola redujo la cantidad de hospitalizaciones por COVID-19 en un 85 % entre 28 y 34 días después de la vacunación. En el mismo período, el efecto de la vacunación con la vacuna de AstraZeneca fue del 94 por ciento.
En personas de 80 años o más, la vacunación se asoció con una reducción del 81 % en el riesgo de hospitalización en la semana 4 cuando se combinaron ambas vacunas.
El equipo de estudio asume que los resultados se pueden transferir a otros países. Señalan que los datos no permiten comparaciones entre las dos vacunas.
Eleftheria Vasileiou et al.: "Eficacia de la primera dosis de las vacunas contra la COVID-19 frente a los ingresos hospitalarios en Escocia: estudio de cohorte prospectivo nacional de 5,4 millones de personas". se publica en línea en The Lancet el 19 de febrero de 2021. Doi: https://papers.ssrn.com/sol3/papers.cfm?abstract_id=3789264
24 febrero 2021-----------------------------------------
Londres: daño cardíaco en la mitad de las personas con COVID grave
En el caso de enfermedades graves por COVID-19, el daño cardíaco se manifiesta en aproximadamente la mitad de los pacientes hospitalizados, especialmente en el músculo cardíaco.
Un indicador de esto es el nivel elevado de troponina, ya que la troponina es parte de las células del músculo cardíaco. Su aumento también se asocia, por ejemplo, con la caída de los cardiomiocitos, lo que indica una infección de las células del músculo cardíaco o una miocarditis. Una oclusión trombótica de una arteria coronaria, que puede derivar en un infarto, también puede aumentar el valor y ser una consecuencia tardía de la infección por COVID.
Un equipo de cardiólogos del University College London examinó a 148 pacientes de diferentes clínicas utilizando imágenes de resonancia magnética cardiovascular para un estudio. Un tercio de los pacientes fueron tratados en unidades de cuidados intensivos. Sin embargo, no se encontró ninguna reducción en la capacidad de bombeo del corazón del paciente anteriormente gravemente enfermo. Solo 17 pacientes mostraron un desempeño levemente debilitado, lo que probablemente se deba a enfermedades previas.
Por lo tanto, los especialistas asumen que en caso de un curso severo debido al aumento de troponina, se producirá una insuficiencia cardíaca a corto plazo. Aún no se ha aclarado por completo si el daño al corazón puede ser permanente. Sin embargo, el equipo documentó daños en el músculo cardíaco, como cicatrices en el músculo o daños que indican un ataque cardíaco o un patrón de lesión isquémica (anemia) en la mitad de los pacientes.
Kotecha, T. et al: "Patrones de lesión miocárdica en pacientes con COVID-19 positivos para troponina recuperados evaluados mediante resonancia magnética cardiovascular", publicado en European Heart Journal el 18 de febrero de 2021 https://doi.org/10.1093/ eurheartj/ehab075
22 febrero 2021-----------------------------------------
La obesidad aumenta el riesgo de muerte en pacientes con COVID en un 42 %
La obesidad se ha asociado con una mayor mortalidad desde el comienzo de la pandemia de coronavirus. Científicos de Taiwán han realizado ahora una revisión sistemática con metanálisis, examinando 17 publicaciones publicadas entre enero y agosto de 2020, que comprenden un total de más de 540 000 casos de pacientes.
El resultado: 16 de estos estudios informaron un riesgo significativamente mayor de muerte en pacientes con COVID-19, un estudio informó un riesgo reducido de muerte. En la evaluación general, el metanálisis reveló un riesgo significativamente mayor de mortalidad (+42 %, intervalo de confianza del 95 %, rango de fluctuación de 1,24 a 1,63, p < 0,001) en la obesidad. Según los autores, los estudios evaluados mostraron solo una heterogeneidad moderada.
En su análisis, los investigadores también diferenciaron entre las diferentes clases de obesidad: la clase III se asoció fuertemente con un mayor riesgo de mortalidad (+92 %, intervalo de confianza del 95 %, rango de fluctuación de 1,50 a 2,47, p < 0,001). La obesidad de clase I y II también mostró una fuerte asociación con un mayor riesgo de mortalidad, aumentando el riesgo en un 27 % (intervalo de confianza del 95 %, rango de 1,05 a 1,54, p=0,01) y un 56 % (intervalo de confianza del 95 %, respectivamente). , rango 1,11 a 2,19, p<0,01).
Los investigadores enfatizan que solo los artículos revisados por pares se incluyeron en el cálculo del tamaño del riesgo. La calidad general de la evidencia del metanálisis fue sólida, según las revisiones que utilizan la herramienta QUIPS (Quality In Prognosis Studies). El metanálisis también examinó cómo las diferentes comorbilidades de los pacientes obesos con COVID afectan el riesgo de muerte. Fueron expulsados:
Accidente cerebrovascular +80 % (intervalo de confianza del 95 %, rango 0,89-3,64, p=0,10)
Enfermedad renal crónica ERC +57 %, intervalo de confianza del 95 %, rango de 1,57 a 1,91, p < 0.001)
Enfermedad pulmonar obstructiva crónica EPOC +34 % (intervalo de confianza del 95 %, rango de 1,18 a 1,52, p<0,001)
Diabetes +19 % (intervalo de confianza del 95 %, rango de 1,07 a 1,32, p=0,001) y
Hipertensión +7 %, intervalo de confianza del 95 %, rango de 0,92 a 1,25, p=0,35)
Los médicos deben ser conscientes de estos factores de riesgo y tomar una decisión rápida para intervenir, concluyen los autores. Además, se necesitan urgentemente más estudios para aclarar la relación fisiopatológica entre la obesidad y el riesgo de mortalidad en pacientes con COVID-19.
Tahmina Nasrin Poly et al. "Obesidad y mortalidad entre pacientes diagnosticados con COVID-19: una revisión sistemática y metanálisis", Front. Med., 05 febrero 2021 | doi.org/10.3389/fmed.2021.620044
18 febrero 2021-----------------------------------------
¿Primero COVID, luego diabetes?
El SARS-CoV-2 infecta el páncreas en casos graves. Esto puede explicar la aparición de síntomas similares a los de la diabetes en pacientes con COVID-19 y el deterioro del metabolismo de la glucosa en diabéticos coronarios.
En un estudio, los investigadores de Ulm ahora han podido demostrar que el SARS-CoV-2 infecta las células beta del páncreas productoras de insulina en el caso de una progresión grave de la enfermedad.
Las células beta infectadas muestran cambios en forma y función
Para el estudio, los investigadores pusieron tejido del páncreas en contacto con el SARS-CoV-2 y descubrieron que los islotes de Langerhans pueden infectarse con el virus.
"Las células beta expresan ciertas moléculas de proteína sin las cuales el SARS-CoV-2 no puede infectar las células. Las proteínas endógenas TMPRSS2 y ACE2 son, por así decirlo, la cerradura a través de la cual penetran los virus corona en las células. El edificio del virus Luego, los bloques se multiplican y se liberan muchas partículas virales infecciosas nuevas", explica el Prof. Jan Münch, jefe del estudio en el Instituto de Virología Molecular.
El examen de pacientes fallecidos también reveló que el virus causó una infección del páncreas. Sorprendentemente, parte del virus ya no era detectable en el tejido pulmonar, pero sí en el páncreas. Esto puede indicar que el nuevo coronavirus no solo está activo fuera de los pulmones e infecta otros órganos, sino que estas infecciones son más frecuentes y persistentes de lo que se pensaba anteriormente.
El estudio también encontró que la liberación de insulina se vio interrumpida en estos casos.
Müller, J. A. et al. "SARS-CoV-2 infecta y replica en células del páncreas endocrino y exocrino humano" publicado el 3 de febrero de 2021 en Nature Metabolism DOI: 10.1038/s42255-021-00347-1
15. febrero 2021-----------------------------------------
Los autoanticuerpos podrían desencadenar cursos graves de COVID
Los estudios han indicado durante mucho tiempo que los autoanticuerpos podrían ser responsables de los cursos graves de COVID-19. Ahora se ha descrito un mecanismo que puede explicar los hallazgos clínicos más importantes.
En enero de 2021, investigadores de la Universidad de Nueva York (NYU) analizaron muestras de suero de 86 personas hospitalizadas con COVID-19 en busca de autoanticuerpos contra proteínas como la anexina A2. Es necesario para la estabilización y reparación de la membrana celular y asegura la integridad de los pequeños vasos sanguíneos en los pulmones.
Los investigadores encontraron niveles medios significativamente más altos de anticuerpos anti-anexina A2 en pacientes con un curso crítico que en aquellos con un curso menos severo. Por el contrario, no se encontraron diferencias significativas en los autoanticuerpos contra la anexina A5. A diferencia del nivel de anticuerpos anti-anexina A5, el nivel de anticuerpos A2 se correlacionó fuertemente con la mortalidad del paciente.
Dado que se sabe que la inhibición de la anexina A2 induce trombosis sistémica, muerte celular y edema pulmonar no cardiogénico, los autores concluyen que la autoinmunidad a la anexina A2 es un mecanismo potencial que explica los principales hallazgos clínicos de la enfermedad grave por COVID-19.
Marisol Zuniga et al."La autoinmunidad a la anexina A2 de la proteína de unión a fosfolípidos protectora pulmonar predice la mortalidad entre los pacientes hospitalizados con COVID-19", medRxiv 2020.12.28.20248807; doi: https://doi.org/10.1101/2020.12.28.20248807
Los coronavirus en los murciélagos pueden infectar a los humanos directamente
Investigadores de la Universidad de Carolina del Norte implantaron tejido pulmonar humano en ratones e infectaron el tejido con varios coronavirus, incluidos el SARS-CoV, el MERS-CoV y el SARS-CoV-2, así como con dos coronavirus estrechamente relacionados aislados de murciélagos.
Resultado: en este modelo, la infección y la replicación del virus no requerían la adaptación del virus. La infección aguda por SARS-CoV-2 fue altamente citopática e indujo una respuesta robusta y sostenida de interferón tipo I y citocinas/quimiocinas inflamatorias. Los resultados sugieren que los murciélagos albergan coronavirus endógenos capaces de infectar directamente a los humanos sin un huésped intermediario.
Los investigadores también utilizaron el modelo animal para demostrar que la administración terapéutica y profiláctica de EIDD-2801, un fármaco antiviral oral de amplio espectro actualmente en ensayos clínicos de fase II-III, podría reducir la replicación del SARS-CoV 2 in vivo. Según los autores, la preparación podría tener un potencial significativo para la prevención y el tratamiento de la COVID-19.
Wahl, Angela et al. "La infección por SARS-CoV-2 se trata y previene eficazmente con EIDD-2801". Naturaleza (2021). https://doi.org/10.1038/s41586-021-03312-w
12 febrero 2021-----------------------------------------
Los aerosoles para el asma que contienen esteroides evitan la replicación del SARS-CoV-2 y, por lo tanto, pueden prevenir cuadros graves.
Médicos de China notaron desde el principio que los pacientes con asma tienen menos probabilidades de enfermarse gravemente con COVID-19, aunque tengan inflamación crónica de las vías respiratorias. ¿Podría ser porque la mayoría de los asmáticos hoy en día inhalan esteroides a través de aerosoles?
Los estudios de laboratorio han demostrado que los esteroides que contienen los aerosoles para el asma disponibles en el mercado, como los glucocorticoides, pueden inhibir la proliferación del SARS-CoV-2 en el epitelio respiratorio. Otro estudio de Recover mostró que el curso de la infección fue significativamente más fácil. Las personas que recibieron una dosis baja de dexametasona, el glucocorticoide artificial, tenían menos probabilidades de morir. Desde entonces, los esteroides se han utilizado como estándar en casos graves.
Un estudio de Oxford ahora confirma que el uso de aerosoles para el asma que contienen esteroides puede prevenir la progresión grave de la enfermedad de COVID-19 y acortar la progresión leve. El nuevo estudio encontró que la budesonida inhalada administrada a pacientes con COVID-19 dentro de los siete días posteriores al inicio de los síntomas también redujo el tiempo de recuperación. La budesonida es un corticoesteroide utilizado en el tratamiento a largo plazo del asma y la enfermedad pulmonar obstructiva crónica (EPOC).
Con una aplicación dos veces al día de alrededor de 800 μg del ingrediente activo durante 28 días, el riesgo de un curso grave de la enfermedad se redujo en un 90 por ciento. Además, el estudio aleatorizado de dos fases encontró que incluso los ciclos leves de infección se acortaron en un promedio de un día cuando se usaba el aerosol para el asma.
Los participantes que recibieron el inhalador de budesonida también tuvieron una resolución más rápida de la fiebre y los síntomas, y menos síntomas persistentes después de 28 días. El estudio también mostró que hubo una reducción en los síntomas persistentes en aquellos que recibieron budesonida.
Dado que el estudio incluyó solo a 146 pacientes, se debe realizar un estudio aleatorizado doble ciego más grande para obtener evidencia confiable.
Ramakrishnan, S. et al. "Budesonida inhalada en el tratamiento de la enfermedad temprana de COVID-19: un ensayo controlado aleatorio" Preprint publicado en MedRxiv el 8 de febrero de 2021 DOI: https://www.medrxiv.org/content/10.1101/2021.02.04.21251134v1
10 febrero 2021-----------------------------------------
La vacuna CoronaVac previene el 100 por ciento de los casos graves de COVID
El fabricante chino de vacunas Sinovac ha anunciado los resultados de sus estudios de fase III. La vacuna está diseñada para brindar protección absoluta a los trabajadores de la salud altamente expuestos. Pero quedan preguntas abiertas.
El fabricante chino de vacunas Sinovac Biotech ha anunciado los resultados de los estudios de fase III de su vacuna en un comunicado de prensa. Sin embargo, los resultados del estudio aún no se han publicado. Los ensayos de la vacuna COVID-19 CoronaVac se realizaron en Brasil, Turquía, Indonesia y Chile con un total de 25.000 sujetos.
Los ensayos de fase III en Brasil y Turquía evaluaron la eficacia de la vacuna en trabajadores de la salud que tratan a pacientes con COVID-19. Ambos estudios fueron aleatorizados, doble ciego y controlados con placebo.
Resultado: 14 días después de la vacunación con dos dosis, la vacuna previno la infección sintomática por SARS-CoV-2 en el 50,65 % de los casos. La vacuna previno el 100 por ciento de las enfermedades graves que requerían hospitalización.
Anteriormente hubo informes contradictorios en los medios sobre la efectividad de la vacuna: un subestudio brasileño más pequeño con casi 1400 participantes tuvo una efectividad de casi el 70 %, el subestudio de Indonesia fue del 63,5 % y el subestudio de Turquía fue del 91,25 %. por ciento efectivo ha sido reportado.
En un comunicado, Sinovac dijo que el subestudio en Brasil encontró que hubo un aumento del 20 por ciento en la eficacia si la segunda dosis de la vacuna se administraba tres semanas en lugar de dos. Además, los sujetos de prueba en Brasil fueron personal médico que atendió a pacientes con COVID. Estos estaban más expuestos al patógeno altamente infeccioso que las personas en otros estudios de fase III.
Brasil y Turquía ya aprobaron la vacuna de Sinovac. La empresa también ha firmado acuerdos de suministro con al menos ocho países, que son Hong Kong, Malasia, Singapur, Indonesia, Filipinas, Tailandia, además de Chile y Ucrania.
1. febrero 2021-----------------------------------------
Un estudio francés comparó las características de las dos enfermedades, desde la morbilidad hasta la mortalidad, utilizando datos de la base de datos administrativa nacional francesa de casi 90 000 pacientes con COVID hospitalizados durante la primera ola. Esto se contrasta con el grupo de comparación de casi 46,000 pacientes con influenza de la última temporada de invierno. En promedio, los pacientes tenían entre 68 y 71 años.
Muchas más personas con sobrepeso enfermaron de COVID-19, incluidos pacientes muy jóvenes de entre 11 y 17 años, así como diabéticos o pacientes con presión arterial alta. Tenían dificultad para respirar, embolia pulmonar y accidentes cerebrovasculares más frecuentes durante la infección. Los enfermos de gripe, en cambio, padecían más insuficiencia cardiaca, enfermedades respiratorias crónicas, cirrosis y anemia. También tenían más probabilidades de sufrir ataques cardíacos y fibrilación auricular.
Más pacientes están muriendo por COVID-19
Según el análisis de datos, los pacientes con COVID tenían una tasa de mortalidad más alta del 16,9 % frente al 5,8 %. También se notó que muchos menos niños acudieron al hospital con COVID-19 que con influenza: 1.4 a 19.5 por ciento. Esto respalda los hallazgos de estudios anteriores de que los niños rara vez se enferman gravemente con COVID-19. Si los niños menores de cinco años acudían a la clínica con el coronavirus, tenían que ser tratados en cuidados intensivos con más frecuencia que con gripe: 2,3 a 0,9 por ciento. Dado que los niños estaban subrepresentados en el estudio, los autores dicen que los resultados deben validarse en estudios posteriores.
Por lo tanto, estos resultados subrayan la importancia de las medidas preventivas adecuadas para el COVID-19 y la necesidad de una vacuna.
Los resultados de un vistazo:
Los pacientes hospitalizados con COVID-19 tenían más probabilidades que los pacientes con influenza de tener sobrepeso y otras afecciones preexistentes.
El riesgo de muerte fue significativamente mayor con COVID-19.
Menos niños fueron hospitalizados con COVID-19 que con influenza.
Piroth, L. et al. "Comparación de las características, morbilidad y mortalidad de COVID-19 y la influenza estacional: un estudio de cohorte retrospectivo basado en la población a nivel nacional" publicado el 27 de diciembre en The Lancet DOI: https://doi.org/10.1016/S2213-2600 (20)30527-0
28 enero 2021-----------------------------------------
La nueva vacuna tiene una eficacia de hasta el 100 %: comenzó la producción
Las primeras declaraciones sobre el efecto son buenas: incluso para personas mayores de 65 años, los efectos secundarios son mínimos. Los resultados de la fase III para la vacuna candidata Ad26.COV2.S deberían estar disponibles pronto. La producción ya está en marcha.
Un estudio de fase 1-2a multicéntrico y controlado con placebo evaluó el efecto y los efectos de la vacuna candidata Ad26.COV2.S tanto en adultos sanos de 18 a 55 años (cohorte 1) como en personas de 65 años o más (cohorte 3) efectos secundarios.
Resultado: después de la primera dosis, más del 90 % de los 805 participantes del estudio desarrollaron anticuerpos neutralizantes contra el SARS-CoV-2. Después de 57 días, incluso el 100 por ciento había formado anticuerpos. La vacuna también tuvo un efecto muy bueno en los ancianos. Los títulos de anticuerpos se mantuvieron estables hasta al menos el día 71, escriben los autores. Una segunda dosis de vacunación aumentó el título por un factor de 2,6 a 2,9. Las respuestas de anticuerpos de unión a picos se parecían a las respuestas de anticuerpos neutralizantes.
La solicitud de aprobación podría presentarse en febrero
El grupo estadounidense Johnson & Según los informes de los medios, Johnson (J&J) está trabajando a toda máquina en el lanzamiento al mercado planificado de su vacuna contra el coronavirus Ad26.COV2.S en Europa. Según una portavoz de la empresa, la producción "ya ha comenzado" en la planta de Leiden, Países Bajos. Los resultados del estudio de fase III aún se esperan para enero, también se dijo. Dependiendo de los resultados, la compañía quiere "presentar rápidamente la solicitud de aprobación a la Agencia Europea de Medicamentos (EMA)".
Fatiga, dolor de cabeza, mialgia y dolor en el lugar de la inyección fueron los únicos síntomas observados después de la primera dosis de la vacuna en las cohortes 1 y 3 y después de la segunda dosis en la cohorte 1. El evento adverso sistémico más común fue la fiebre. Los efectos secundarios sistémicos ocurrieron con menos frecuencia en la cohorte 3 que en la cohorte 1.
La cohorte 2 recopilará datos a más largo plazo comparando un régimen de dosis única versus dos dosis. Los resultados de esta cohorte no son objeto de la publicación.
Jerald Sadoff et al, "Resultados provisionales de un ensayo de fase 1-2a de la vacuna Ad26.COV2.S Covid-19", Resultados provisionales de un ensayo de fase 1-2a de la vacuna Ad26.COV2.S Covid-19. N Engl J Med. 13 de enero de 2021. doi:10.1056/NEJMoa2034201.
26 enero 2021-----------------------------------------
El SARS-CoV-2 ataca el corazón
Las infecciones por SARS-CoV-2 no solo suponen una carga para los pulmones. El virus también afecta masivamente al sistema cardiovascular.
El equipo de investigación del Instituto de Estrategias de Terapia Molecular y Traslacional de la Escuela de Medicina de Hannover (MHH), en cooperación con las Clínicas de Cardiología y Angiología y de Neumología de MHH, examinó muestras de sangre de 38 pacientes con COVID-19 que fueron tratados en cuidados intensivos y ventilados.
La tesis: los llamados microARN no codificantes, que no llevan ningún modelo de información genética, desempeñan un papel regulador esencial en la reacción inmunitaria desbordante y el trabajo de remodelación posterior en el tejido conectivo de los pulmones y el corazón.
Para ello, se examinó la sangre de pacientes con gripe y síndrome de dificultad respiratoria aguda (SDRA), que también tuvieron que ser tratados en cuidados intensivos y ventilados, y se comparó con la de un grupo de control sano. Resultado: en comparación con personas sanas, la concentración de marcadores de microARN en el suero sanguíneo de pacientes con COVID-19 gravemente enfermos fue significativamente mayor. Sin embargo, también difería significativamente de los valores de los pacientes con gripe grave que también estaban ventilados mecánicamente.
Los autores escriben que la evidencia de que el corazón también se ve directamente afectado por las infecciones por SARS-CoV-2 puede tener implicaciones para el tratamiento de los pacientes. "Según nuestra evaluación, la función cardíaca de los pacientes con COVID-19 debe controlarse a largo plazo", dice el líder del estudio, el Prof. Dr. dr. Tomás Thum.
El equipo de investigación ahora quiere investigar si los biomarcadores también se pueden usar para estimar el pronóstico del curso de la enfermedad y la recuperación. Otra esperanza es que los microARN puedan permitir enfoques para nuevas terapias.
Ankita Garg et al, "MicroRNAs cardiovasculares circulantes en pacientes críticamente enfermos con COVID-19 Título breve: firmas de microARN en COVID-19", European Journal of Heart Failure, Primera publicación: 09 de enero de 2021 https://doi.org/ 10.1002/ejhf.2096
25 enero 2021-----------------------------------------
Wuhan: Seis meses después del tratamiento en una clínica, los médicos examinaron a los antiguos pacientes como parte de un estudio prolongado de COVID. Resultado: Un total del 76 por ciento se quejó de síntomas persistentes.
En la primavera de 2020, alrededor de 2500 pacientes con COVID fueron tratados en la Clínica Jin Yin-tan en Wuhan. Seis meses después, los médicos preguntaron a unos 1.700 sobre su estado de salud actual. 390 personas fueron ampliamente seguidas para el estudio. Un total del 76 por ciento de los ex pacientes encuestados afirmaron que sintieron efectos a largo plazo incluso después de seis meses: el 63 por ciento experimentó fatiga y debilidad muscular. Además, el 26 por ciento reportó insomnio y el 23 por ciento incluso reportó depresión.
La capacidad de difusión reducida se midió en muchos pacientes en las pruebas de función pulmonar. Las opacidades de vidrio esmerilado existentes en las imágenes de control de la TC indican que una neumonía diagnosticada aún no se había curado por completo.
Se realizaron pruebas de anticuerpos específicos en el 94 por ciento de los participantes. Aquí, la seropositividad cayó del 96 al 58 por ciento y el título promedio de anticuerpos neutralizantes del 19 al 10. Debido a la disminución de la protección inmunológica, los investigadores no descartan la posibilidad de una reinfección con el SARS-CoV-2.
Aunque este estudio no contenía ninguna información sobre el estado de salud o las quejas y enfermedades antes de la infección por COVID, las posibles consecuencias a largo plazo de la COVID no pueden descartarse de plano.
Huang, C. et al. "Consecuencias de 6 meses de COVID-19 en pacientes dados de alta del hospital: un estudio de cohorte" publicado en The Lancet el 6 de enero de 2021 DOI: https://www.thelancet.com/journals/lancet/article/PIIS0140-6736(20 )32656-8/texto completo
22 enero 2021-----------------------------------------
Informe de EE. UU.: solo 21 casos de anafilaxia en 1,9 millones de vacunas corona
La anafilaxia es una reacción alérgica grave y potencialmente mortal que rara vez ocurre después de la vacunación. Durante el período del 14 al 23 de diciembre de 2020, se informaron 21 casos de anafilaxia luego de la administración de una primera dosis de vacuna en los Estados Unidos. Durante el período se administraron un total de 1.893.360 dosis de vacuna Pfizer-BioNTech. Esto se traduce en 11,1 casos por millón de dosis, resume la autoridad estadounidense CDC (Centro para el Control y la Prevención de Enfermedades) en un primer informe sobre el tema. De estos, el 71 por ciento de estas reacciones ocurrieron dentro de los 15 minutos posteriores a la vacunación.
Se identificó un total de 175 informes de casos para una revisión adicional como posibles casos de reacciones alérgicas graves, incluida la anafilaxia. De los 21 casos finalmente definidos como anafilaxia, 17 eran personas con antecedentes documentados de alergias o reacciones alérgicas, siete de los cuales tenían antecedentes de anafilaxia.
Los datos sobre la vacuna Moderna aún no están incluidos en el informe
Los CDC afirman, sin embargo, que los resultados de su informe están sujetos a varias limitaciones. Primero, los informes de reacciones alérgicas se recopilaron mediante vigilancia pasiva basada en informes espontáneos. Sin embargo, la información espontánea está sujeta a un sesgo de información, argumenta la autoridad. Una segunda fuente potencial de sesgo surge de la notificación estimulada relacionada con una mayor conciencia de un posible problema de seguridad.
Es posible que la intensa atención de los medios en torno al programa nacional de inmunización contra el COVID-19 y una mayor conciencia de los informes de anafilaxia resulten en una mayor cantidad de casos sospechosos y un umbral más bajo para el tratamiento temprano de los casos sospechosos, lo que conducirá a un aumento en el diagnóstico de sospecha de anafilaxia. Además, es posible que los retrasos en los datos y los informes incompletos sobre las dosis de vacunas administradas den lugar a valores temporalmente distorsionados.
Actualmente, el enfoque del informe está en la vacuna COVID-19 de Pfizer-BioNTech. La razón: los datos sobre la vacuna Moderna, que estuvo disponible en los EE. UU. una semana después, fueron inicialmente limitados. La vacunación con la vacuna Moderna COVID-19 comenzó el 21 de diciembre de 2020 y al 23 de diciembre de 2020 se han administrado un estimado de 224,322 primeras dosis de la vacuna.
Tom Shimabukoru, "Reacciones alérgicas, incluida la anafilaxia después de recibir la primera dosis de la vacuna contra el COVID-19 de Pfizer-BioNTech - Estados Unidos, 14-23 de diciembre de 2020", Semanal / 15 de enero de 2021 / 70(2);46 -51, https://www.cdc.gov/mmwr/volumes/70/wr/mm7002e1.htm
19 enero 2021-----------------------------------------
El personal hospitalario recuperado está bien protegido contra la reinfección
El estudio británico SIREN (Sarscov2 Immunity & REinfection EvaluatioN) está investigando el impacto de los anticuerpos detectables contra el SARS-CoV-2 en la incidencia de COVID-19 en trabajadores de la salud utilizando una cohorte prospectiva multicéntrica. Los más de 20.000 participantes están empleados en hospitales públicos del Reino Unido y se someten a pruebas de anticuerpos y PCR cada dos o cuatro semanas y completan cuestionarios quincenales sobre síntomas y exposición.
En el momento de la inscripción, los participantes se asignaron a la cohorte positiva (anticuerpo positivo o anterior PCR/prueba de anticuerpos positiva) o a la cohorte negativa (anticuerpos negativos, anteriormente desconocido como PCR/anticuerpos positivos). Posteriormente, se compararon las tasas de reinfección en la cohorte positiva con los nuevos positivos por PCR en la cohorte negativa.
Resultado: entre el 18 de junio y el 9 de noviembre de 2020, se detectaron 44 posibles reinfecciones en la cohorte positiva (6614 participantes). Tras comprobar si las pruebas no solo habían detectado virus residuales de la primera infección, los científicos clasificaron solo dos de los 44 casos como reinfecciones "probables". Esto contrasta con 318 nuevas infecciones PCR positivas y 94 seroversiones, es decir, la primera aparición de anticuerpos en el suero sanguíneo, en la cohorte negativa (14 173 participantes).
Según los autores, los resultados provisionales, que aún no se han revisado, muestran que sobrevivir a una infección por SARS-CoV-2 durante al menos cinco meses (esto corresponde a la duración del estudio evaluado hasta ahora) conduce a una 83 por ciento de reducción en el riesgo de infección. El valor es posiblemente incluso mayor porque las seroconversiones observadas no se tuvieron en cuenta en este cálculo.
Sin embargo, el equipo también descubrió que las personas reinfectadas pueden portar altos niveles del virus en la nariz y la garganta sin mostrar ningún síntoma. Tales cargas virales podrían aumentar el riesgo de transmisión del virus.
El estudio ahora está en curso para evaluar la protección más allá de los cinco meses. También se trata de investigar los efectos de la variante B.1.1.7 del SARS-CoV-2, que se secuenció por primera vez en Gran Bretaña. Porque no está claro si la respuesta inmune contra diferentes variantes del virus es efectiva en diferentes grados.
Hall, V. et al., "¿Los trabajadores de la salud con anticuerpos positivos tienen tasas de infección por SARS-CoV-2 más bajas que los trabajadores de la salud con anticuerpos negativos? Gran estudio de cohorte prospectivo multicéntrico (estudio SIREN), Inglaterra: de junio a noviembre 2020", Preprint en medRxiv, https://doi.org/10.1101/2021.01.13.21249642.
18 enero 2021-----------------------------------------
Los hombres tienen un 18 % más de probabilidades de desarrollar COVID-19 grave
Un metanálisis de 59 estudios en los que participaron 36 470 pacientes muestra que los hombres tienen un mayor riesgo de sufrir una COVID grave, necesitan más cuidados intensivos y tienen un mayor riesgo de muerte. El riesgo relativo (RR) de un curso grave aumentó en un promedio del 18 por ciento (el rango de variación estuvo en un intervalo de confianza del 95 por ciento con un riesgo relativo de +10 a +27 por ciento), para una mayor necesidad de cuidados intensivos en un 38 por ciento (rango de +9 a +74 por ciento) y un 50 por ciento más de riesgo de muerte (rango de +18 a +91 por ciento)
Según los análisis, esto también se aplica a pacientes de 70 años o más. Tienen un riesgo significativamente mayor de infección (RR +65 por ciento, rango de +50 a +81 por ciento), un mayor riesgo de enfermedad grave por COVID-19 (+105 por ciento, rango de +27 a +232 por ciento), un mayor Necesidad de cuidados intensivos (RR +170 por ciento, rango de +59 a +360 por ciento) y mayor riesgo de muerte después de la infección (RR +261 por ciento, rango de +170 a +384 por ciento) en comparación con pacientes menores de 70 años .
Bart G. Pijls y otros. "Factores de riesgo demográficos para la infección por COVID-19, la gravedad, el ingreso en la UCI y la muerte: un metanálisis de 59 estudios". Abierto BMJ. 11 de enero de 2021; 11 (1): e044640. doi: 10.1136/bmjopen-2020-044640.
14 enero 2021-----------------------------------------
El coronavirus también ataca las células de la mucosa intestinal: las muestras de heces revelan un cambio significativo en la aparición de ciertas bacterias intestinales en casos graves, como muestra un pequeño estudio de Hong Kong.
COVID-19 ataca varios órganos o sus células en el cuerpo, incluidas las células de la mucosa intestinal. Dado que una parte importante del sistema inmunitario se encuentra en el intestino y aquí es donde se controla la aparición de bacterias en el intestino, es razonable suponer que la enfermedad de COVID-19 puede provocar un cambio en la flora intestinal. Dado que el sistema inmunológico a menudo reacciona al virus con una reacción exagerada, los investigadores sospechan que esto podría tener un impacto en la composición de la flora intestinal.
En la Universidad China de Hong Kong, los investigadores evaluaron muestras de heces de pacientes que fueron tratados en la clínica universitaria en la primavera. Algunas bacterias, como Ruminococcus gnavus, Ruminococcus torques y Bacteroides dorei, en realidad aumentaron en las muestras. Otros, sin embargo, fueron menos frecuentes que en personas sin infección, incluidos Bifidobacterium adolescenciais y Eubacterium rectale.
Esta incidencia más baja se asoció con casos graves después de ajustar por edad y uso de antibióticos. En general, la flora cambiada a esta composición se correlacionó con los valores inflamatorios de los pacientes.
Hasta ahora, sin embargo, el estudio solo proporciona indicaciones iniciales y aún no es adecuado para sacar una conclusión general. No se puede descartar que los cambios también puedan estar relacionados con enfermedades previas existentes, como diabetes y obesidad, así como con el uso previo de antibióticos.
Yun Kit Yeoh et al. "La composición de la microbiota intestinal refleja la gravedad de la enfermedad y las respuestas inmunitarias disfuncionales en pacientes con COVID-19" DOI: https://gut.bmj.com/content/early/2021/01/04/gutjnl-2020-323020 publicado el 11 de enero de 2021 en buena microbiota
+++
Estudio explica limitaciones de remdesivir
Investigadores del Instituto Max Planck (MPI) de Química Biofísica en Göttingen y la Universidad de Würzburg ahora han aclarado cómo remdesivir interfiere con la copia de la polimerasa viral y por qué no la inhibe por completo. Sus resultados explican por qué la droga tiene un efecto bastante débil. Al comienzo de la pandemia, el equipo había aclarado cómo el coronavirus duplica su genoma de ARN. Esta es una tarea colosal para el patógeno, ya que su genoma contiene alrededor de 30.000 bloques de construcción de ARN, lo que lo hace particularmente largo.
La estructura de Remdesivir es similar a la de los bloques de construcción de ARN, por lo que la polimerasa se engaña e integra la sustancia en la cadena de ARN en crecimiento. Por lo tanto, los investigadores examinaron los complejos de polimerasa-ARN utilizando métodos bioquímicos y microscopía crioelectrónica. Descubrieron que el proceso de copia se interrumpe precisamente cuando se agregan tres bloques de construcción más después de que remdesivir se haya incorporado a la cadena de ARN. La polimerasa no permite posteriormente la instalación de una cuarta. Esta pausa es causada por solo dos átomos en la estructura de remdesivir.
El problema: Remdesivir no bloquea por completo la producción de ARN. La polimerasa a menudo continúa su trabajo después de que se ha corregido el error, explican los autores. Sin embargo, comprender cómo funciona remdesivir abre nuevas posibilidades en el desarrollo de nuevas terapias contra el COVID-19.
Goran Kokic et al. "Mecanismo de inhibición de la polimerasa SARS-CoV-2 por remdesivir". Comunicaciones de la naturaleza 12, 279 (2021), doi: 10.1038/s41467-020-20542-0
13 enero 2021-----------------------------------------
Un estudio en Brasil examinó la reinfección de dos trabajadores de la salud en el norte del país, que se infectaron nuevamente en unos pocos meses con un mutante de SARS-CoV-2.
Hasta ahora, los informes de infecciones múltiples no han preocupado a los científicos. Sin embargo, en el caso de las dos mujeres de Brasil, cabe señalar que las nuevas infecciones fueron causadas por una variante del virus diferente. El cambio genético detectado se llama E484K y también se sospecha que está en la mutación del virus mucho más contagioso de Sudáfrica.
Las pruebas de laboratorio iniciales muestran que los anticuerpos formados contra la mutación tienen un efecto más débil porque se unen más débilmente al virus. Esto también facilita la reinfección y la cuestión de la eficacia de las vacunas contra las nuevas mutaciones del virus también da lugar a un examen más detenido.
Los casos: con cuatro meses de diferencia, una de las dos mujeres dio positivo por el virus dos veces. "La secuenciación de todo el genoma mostró que las dos infecciones fueron causadas por las líneas brasileñas Sars-CoV-2 B.1.1.33 y B.1.1.28", dice el estudio no probado previamente del laboratorio para virus respiratorios y sarampión en Rio de Janeiro. La segunda mujer se infectó dos veces en cinco meses: primero con la misma línea de virus, luego con la variante B.1.1.248, que está estrechamente relacionada con la línea variante B.1.1.28.
Estos casos de reinfección por mutaciones del virus SARS-CoV-2 son desalentadores según los investigadores, pero por otro lado aún no son aptos como casos individuales para conclusiones finales. Sin embargo, queda la duda de cuánto tiempo dura la respuesta inmune protectora después de haber superado una infección o vacunación.
Resende, PC y cols. "Mutación de Spike E484K en el primer caso de reinfección por SARS-CoV-2 confirmado en Brasil, 2020" publicado el 11 de enero de 2021 como preimpresión en virological.org
8. enero 2021-----------------------------------------
Hallazgos clave sobre la memoria inmunitaria para el SARS-CoV-2: estable hasta por ocho meses
Comprender la memoria inmunitaria contra el SARS-CoV-2 es fundamental para mejorar los diagnósticos y las vacunas, así como para predecir el curso de la pandemia. Un estudio estadounidense sobre el tema es alentador.
Los investigadores analizaron múltiples compartimentos de la memoria inmunitaria circulante para SARS-CoV-2 en 254 muestras de 188 casos de COVID-19, incluidas 43 muestras ≥ 6 meses después de la infección. Resultado: Los anticuerpos contra la proteína espiga se mantuvieron relativamente estables durante más de seis meses. Las células B de memoria específicas de Spike fueron aún más comunes seis meses después del inicio de los síntomas que cinco meses antes. Las células T CD4 + específicas del SARS-CoV-2 y las células T CD8 +, por otro lado, disminuyeron con una vida media de tres a cinco meses.
Según los autores del estudio, cabe señalar que cada componente de la memoria inmunitaria tiene una cinética diferente y en el presente estudio solo se evaluó la memoria inmunitaria circulante. La importancia de la memoria inmunológica local tras una infección primaria por SARS-CoV-2 sigue abierta. Además, la heterogeneidad de las respuestas inmunitarias al SARS-CoV-2 entre individuos es una característica central de todos los estudios previos sobre el tema. Según los autores, esta heterogeneidad significa que se necesitan más estudios longitudinales a largo plazo con muestreo cercano para definir la cinética de anticuerpos contra el SARS-CoV-2 con mayor precisión.
Sin embargo, los datos disponibles hasta la fecha sugirieron que la memoria de las células T puede alcanzar una meseta más estable o una fase de descomposición más lenta más allá de los primeros ocho meses después de la infección por SARS-CoV-2. Un hallazgo que, sin embargo, no permite sacar conclusiones directas sobre la inmunidad protectora.
Jennifer M. Dan et al. "Memoria inmunológica frente al SARS-CoV-2 evaluada hasta 8 meses después de la infección", publicado en Science el 6 de enero de 2021, DOI: 10.1126/science.abf4063
La disfunción olfativa ocurre principalmente en casos leves de COVID
Un nuevo estudio de Bélgica, Francia y España está dedicado a la prevalencia y convalecencia de la disfunción olfativa (DO) en pacientes con COVID. Para ello, se evaluó y entrevistó un conjunto de datos de 2.581 pacientes de 18 hospitales europeos recopilados entre el 22 de marzo y el 3 de junio de 2020. De los 1.916 pacientes con DO, 1.363 completaron la encuesta (71,1 por ciento).
Resultado: la prevalencia de OD fue significativamente mayor en los cursos leves de COVID-19 (85,9 %) que en los cursos moderados a críticos (4,5-6,9 %; P = 0,001). Un total de 328 pacientes (24,1 por ciento) no se recuperaron, según su evaluación subjetiva, incluso hasta 60 días después del inicio de la disfunción. La duración media de la DO autoinformada fue de 21,6 ± 17,9 días.
Las evaluaciones olfativas objetivas revelaron hiposmia/anosmia en el 54,7 % y el 36,6 %, respectivamente, de leve a crítico (P=0,001). Dentro de los 60 días, el 84,7 por ciento de los pacientes objetivamente anósmicos/hipósmicos se recuperaron por completo. Después de seis meses, esta cifra era del 95,3 por ciento.
J. R. Lechien et al. "Prevalencia y recuperación a los 6 meses de la disfunción olfativa: un estudio multicéntrico de 1363 pacientes con COVID‐19", publicado en Journal of Internal Medicine, 5 de enero de 2021, https://doi.org/10.1111/joim.13209
6. enero 2021-----------------------------------------
Si bien el cierre de instituciones educativas como escuelas y universidades ha logrado reducir la infección hasta en un 40 por ciento, los toques de queda aparentemente no son muy efectivos.
En vista de la acalorada discusión sobre la extensión y el endurecimiento de las medidas pandémicas, los datos científicos pueden aportar claridad: en la Universidad británica de Oxford, los investigadores utilizaron análisis de datos sobre el proceso de infección en 41 países principalmente europeos para calcular qué medidas son que efectivo
Para ello, compararon datos del 20 de enero al 30 de mayo de 2020 sobre contagios y defunciones registrados y los relacionaron con la normativa aplicable en el periodo.
Resultados: Según los cálculos, los cierres de escuelas y universidades y las restricciones de contacto en el ámbito privado tuvieron el efecto más claro en la propagación del virus.
En cambio, el cierre de restaurantes y tiendas solo tuvo un impacto moderado. Los toques de queda solo fueron efectivos en una medida tan pequeña que esta restricción no habría sido necesaria, escriben los autores del estudio.
Como primer paso, se calculó el curso real de la pandemia en el período de la primera ola en función del número de infecciones y muertes reportadas. A continuación, se utilizó el número real de reproducciones resultante para calcular la eficacia real de las medidas. Dado que estos diferían entre países, los investigadores pudieron comparar la efectividad y sacar conclusiones.
El cierre de escuelas ha reducido el número de reproducciones hasta en un 40 por ciento. Los toques de queda, por otro lado, solo mostraron un efecto de reducción del 10 por ciento. Incluso si las declaraciones del estudio son bastante generales, se puede ver una clara tendencia, resumen los autores.
Brauner, J.M. et al. "Inferir la efectividad de las intervenciones gubernamentales contra COVID-19" publicado en Science el 15 de diciembre de 2020 DOI: 10.1126/science.abd9338
5. enero 2021-----------------------------------------
Un estudio experimental muestra que los niveles altos de presión arterial promueven la inflamación causada por el SARS-CoV-2. Sin embargo, este riesgo se puede reducir significativamente con los inhibidores de la ECA.
La hipertensión es uno de los factores de riesgo más comunes de enfermedad grave por COVID-19. Si no se detecta o no se trata, aumenta el riesgo de enfermarse gravemente después de la infección por el virus.
Los científicos dirigidos por la profesora de Berlín Irina Lehmann de la Charité de Berlín han determinado más datos como parte de un pequeño estudio y también enfatizan el uso de inhibidores de la ECA: la terapia con medicamentos para la presión arterial alta puede, por lo tanto, reducir el riesgo de procesos inflamatorios graves. Sin embargo, esto no se aplica a los sartanes como agentes terapéuticos. En Alemania, un tercio de los adultos tienen presión arterial elevada. A partir de los 60 años, una de cada dos personas tiene presión arterial alta; junto con el aumento de la edad, esto resulta en un factor de riesgo significativo para COVID-19. Pero como muestra el estudio, si no se trata, la presión arterial alta también es el único factor de riesgo.
El estudio evaluó los datos de los pacientes y sus hisopos nasofaríngeos. En pacientes con hipertensión arterial, las células inmunes mostraron una reacción inflamatoria más fuerte que en pacientes sin valores elevados de presión arterial. Las infecciones tardaron más en sanar en promedio y eran más propensas a desarrollar infecciones respiratorias graves. El estudio también muestra que los inhibidores de la ECA administrados reducen el riesgo de un curso grave a casi el nivel de un paciente con valores normales de presión arterial alta. Según los autores, este hallazgo subraya la importancia de reconocer y tratar la hipertensión durante la pandemia.
Los resultados se están discutiendo actualmente en los círculos de especialistas. El estudio no es lo suficientemente extenso en términos del número de participantes para comparar diferentes fármacos antihipertensivos entre sí. Hasta entonces, se siguen aplicando las recomendaciones de la Liga Alemana de Hipertensión de no cambiar la medicación existente durante la enfermedad de COVID-19.Lukassen, S. et al. "La hipertensión retrasa la eliminación viral y exacerba la hiperinflamación de las vías respiratorias en pacientes con COVID-19". publicado en Nature Biotechnology el 24 de diciembre de 2020. DOI: https://doi.org/10.1038/s41587-020-00796-1
4. enero 2021-----------------------------------------
Mucho más contagioso, pero no más letal: un estudio utilizó datos de pacientes para comparar la mutación del virus B.1.1.7 con variantes antiguas, lo que confirma las suposiciones científicas.
Según las investigaciones actuales de la autoridad sanitaria británica Public Health England, la nueva mutación del virus no provoca un curso más grave, como inicialmente temían varios expertos en salud. Por otro lado, la tasa de infestación, la llamada tasa de ataque secundario, es más alta que con las variantes conocidas. Las personas de contacto pueden infectarse más fácilmente con la nueva mutación.
Para los hallazgos, los investigadores evaluaron datos de 1769 personas infectadas con la mutación y de 1769 personas infectadas con los patógenos SARS-CoV-2 conocidos. La comparación tuvo en cuenta información sobre la edad, el sexo, el lugar de residencia de los infectados y la hora de la prueba. De las 3.538 personas infectadas, 42 fueron hospitalizadas, 16 de las cuales presentaban la nueva mutación. Doce personas murieron a causa de esta nueva variante. En el grupo de control, en cambio, diez.
El estudio está en curso y sus hallazgos se están discutiendo actualmente. Confirman los hallazgos provisionales de un estudio de Birmingham, que encontró que las personas infectadas sintomáticas con la variante B.1.1.7 tienen hasta un 35 por ciento más de carga viral en sus muestras que las asintomáticas. Con las variantes convencionales, por otro lado, fue solo el diez por ciento. Por el momento, los autores señalan que el estudio no muestra diferencias estadísticamente significativas en la hospitalización y la tasa de mortalidad a los 28 días asociadas con la mutación.
La nueva mutación ya se detectó en Alemania en noviembre. Anteriormente, también se habían detectado en Chile y el estado estadounidense de Colorado.
Chand, M. et al en "Investigación de la nueva variante SARS-CoV-2Variant of Concern 202012/01" Public Health England el 28 de diciembre de 2020
18 diciembre 2020-----------------------------------------
El 9 de marzo de 2020, los gemelos varones de 60 años desarrollaron síntomas que comenzaron con fiebre y congestión nasal, progresaron a fatiga, disnea y tos seca, y llevaron a la hospitalización después de 10 días.
Los frotis nasofaríngeos mediante una prueba de reacción en cadena de la polimerasa con transcriptasa inversa en tiempo real dieron positivo. Ninguno de los gemelos tenía antecedentes de enfermedad crónica, factores de riesgo cardiovascular o terapia a largo plazo. Vivían en la misma casa y trabajaban en el mismo lugar en un taller de carrocería, reparando automóviles. El rastreo de contactos identificó a uno de sus clientes que interactuó estrechamente con ellos sin medidas de protección como la fuente probable de sus infecciones.
Los gemelos tenían neumonía intersticial leve. El mismo equipo médico atendió a ambos gemelos durante las primeras dos semanas de su estadía en el hospital, donde fueron tratados con oxígeno suplementario, paracetamol, hidroxicloroquina, darunavir/cobicistat y dosis profilácticas de enoxaparina.
Sin embargo, los gemelos tuvieron diferentes cursos clínicos. El gemelo 1 fue dado de alta sin complicaciones y se recuperó sin problemas. Por el contrario, el gemelo 2 tuvo un aumento progresivo en el recuento de leucocitos y los niveles de proteína C reactiva asociados con un aumento variable de la temperatura corporal. Además, requirió ventilación no invasiva por disminución del cociente Pao2/FIo2.
Después de 3 días de ventilación ineficaz, fue trasladado a la unidad de cuidados intensivos, donde fue intubado y ventilado mecánicamente. Desarrolló shock séptico por una infección bacteriana anaeróbica que requirió vasopresores, antibióticos, esteroides y 4 días de ventilación invasiva. A la estancia en la unidad de cuidados intensivos le siguieron 17 días de hospitalización sin complicaciones y con una recuperación lenta, pero finalizando con restauración completa del intercambio gaseoso sin secuelas a largo plazo.
Los investigadores no pudieron determinar el motivo del curso diferente. Excepto que el gemelo gravemente enfermo no estaba casado, las características del paciente eran idénticas. Los autores sospechan que las diferencias en el virus (diferencias en la dosis infecciosa o virus con diferentes mutaciones) explican las diferencias en la gravedad de la enfermedad.
Davide Lazzeroni, Simultaneous COVID-19 in Homozygous Twins, publicado en Annals.org el 8 de diciembre de 2020, https://doi.org/10.7326/L20-1207
14 diciembre 2020-----------------------------------------
Las máscaras en público reducen la propagación del virus en un 50 por ciento
Durante la primera ola de la pandemia, Jena fue la primera ciudad de Alemania en hacer obligatorio el uso de mascarillas en los espacios públicos. Con éxito: después de que el 6 de abril se tuviera que usar protección para la boca y la nariz en lugares públicos, en tiendas y en el transporte local, la incidencia de infecciones se redujo en un 75 por ciento en los siguientes 20 días. En el grupo de edad de más de 60 años, la disminución fue incluso del 90 por ciento.
El ejemplo de Jena sirvió a los científicos de la Universidad de Mainz como punto de partida para una comparación a nivel nacional para examinar el efecto general de un requisito de máscara. Para el estudio, compararon las tasas de infección en las ciudades de Cloppenburg, Trier, Darmstadt y Rostock antes y tres semanas después de la introducción de la medida de protección. Estas ciudades son comparables a Jena en términos de tamaño y densidad de población, la edad promedio de los residentes, la proporción de personas mayores, la incidencia de infecciones y la variedad de médicos y farmacias.
Como resultado, el efecto de contención no fue tan significativo como en Jena, pero fue claro: la propagación del virus se redujo en casi un 50 por ciento después de que se pidiera a las personas que usaran mascarilla en los espacios públicos. Según los autores del estudio, los nuevos contagios cayeron de 100 a 55. Por el contrario, esto significa que sin mascarillas habría 38.000 en lugar de 20.000 nuevos contagios al día en Alemania.
Este resultado es coherente con la evaluación de epidemiólogos y virólogos de que la protección de la boca y la nariz inhibe el flujo de aire al hablar, lo que frena la transmisión de partículas infecciosas. Las máscaras también podrían tener una especie de función de señal para que la población se adhiera a las restricciones de contacto. "Nuestros resultados sugieren que un requisito de máscara también es un componente básico para una mayor contención de Covid-19", dice el Prof. Dr. Klaus Wälde, economista de la Universidad Johannes Gutenberg de Maguncia.
Mitze, T. et al: "Las máscaras faciales reducen considerablemente los casos de COVID-19 en Alemania" publicado el 3 de diciembre de 2020 en PNAS https://doi.org/10.1073/pnas.2015954117
9. diciembre 2020-----------------------------------------
Así de alto es el riesgo de complicaciones con el COVID-19
Científicos de Buffalo, Nueva York, calcularon el riesgo de las complicaciones más comunes en función de los datos de 70 288 pacientes con COVID-19. En consecuencia, 28 pacientes desarrollaron neumonía viral, 23 sufrieron insuficiencia pulmonar aguda, doce insuficiencia renal aguda y diez sepsis.
Estas condiciones tienen una fuerte asociación con COVID-19 y un alto riesgo absoluto. Menos riesgosos y aún asociados son efectos secundarios como la acumulación de aire en el pecho (neumotórax) con un riesgo absoluto de 0,4 por ciento, miocarditis (0,1 por ciento) y coagulación vascular (coagulopatía intravascular diseminada) con 0,1 por ciento de 100 pacientes con COVID-19. Alrededor del cinco por ciento de los pacientes fueron tratados en la unidad de cuidados intensivos, una buena mitad de los pacientes hospitalizados. La edad media de los pacientes fue de 65 años. Los datos fueron recolectados entre el 1 de marzo y el 30 de abril de 2020.
Murk, W. et al. "Análisis de todo el diagnóstico de las complicaciones de COVID-19: un estudio cruzado de exposición" dic. 07 2020 en CMAJ DOI: https://www.cmaj.ca/content/early/2020/12/07/cmaj.201686
7. diciembre 2020-----------------------------------------
Un estudio ha encontrado que un buen diez por ciento de los 987 pacientes con COVID examinados con neumonía potencialmente mortal desarrollaron anticuerpos contra las proteínas centrales de su propio sistema inmunitario: los interferones. Estas proteínas tienen un efecto inmunoestimulante y antiviral.
Los científicos consideran que una inmunodeficiencia congénita de células B, que existe con la inmunidad a las citocinas, es la causa de los cursos graves. Aquí es donde se activan los autoanticuerpos neutralizantes. En los pacientes, la autoinmunidad adaptativa compromete la inmunidad antiviral intrínseca e innata. Como muestra el estudio, el 94 por ciento de los pacientes examinados eran hombres. Esta podría ser una explicación de por qué más pacientes masculinos se enferman gravemente.
En un segundo estudio, los investigadores pudieron determinar que otro 3,5 por ciento de los enfermos críticos tienen mutaciones en sus genes que impiden que los interferones combatan el virus. Se supone que los autoanticuerpos ya se habían formado antes de la pandemia, pero no se habían activado hasta entonces. Todavía no está claro por qué esto no causó ningún problema a los afectados. Los investigadores sospechan que el virus corona en sí suprime los interferones.
Bastardo, pág. et al: "Autoanticuerpos contra IFN tipo I en pacientes con COVID-19 potencialmente mortal" publicado el 23 de octubre. 2020 en Ciencias DOI: 10.1126/science.abd4585
4. diciembre 2020-----------------------------------------
COVID-19 también causa inflamación en los intestinos y, por lo tanto, cambia el mundo bacteriano
La infección por SARS-CoV-2 puede afectar una variedad de órganos, incluido el tracto digestivo. Los vómitos, las náuseas y, sobre todo, la diarrea son ahora síntomas establecidos. Ocurren principalmente en la fase temprana de la infección. Los pacientes reaccionan aquí con inflamación, que desencadena el virus. La infestación también cambia significativamente el microbioma, informa Herbert Tilg, director de la Clínica de Medicina Interna de la Universidad de Innsbruck. Los estudios han demostrado que alrededor del 50 por ciento de los afectados tienen valores hepáticos anormalmente altos. Aquí también se producen procesos inflamatorios.
Por lo tanto, COVID-19 no solo causa inflamación en los pulmones, sino probablemente también en el intestino delgado y grueso.
"Hemos aprendido que esta enfermedad tiene un cuadro clínico muy amplio", explica Tilg. "Esto significa que diferentes órganos pueden estar involucrados. No hay otra infección viral que cause inflamación en el cuerpo a una escala tan grande". COVID -19 es por tanto una enfermedad inflamatoria que "atropella" al organismo. En las heces del paciente se puede detectar la proteína inflamatoria calprotectina, lo que indica inflamación en el intestino grueso y delgado y tiene una fuerte influencia en la microbiota, presumiblemente en función de la gravedad de la enfermedad Esto a su vez puede promover una mayor propagación en el organismo y tener un "efecto duradero en el cuadro clínico", dice Tilg.
2. diciembre 2020-----------------------------------------
COVID-19: el contacto con los virus del resfriado no parece ofrecer ninguna protección
Muchas personas ya estaban en contacto con otros coronavirus antes de que apareciera el nuevo coronavirus, por ejemplo, como desencadenante de resfriados. Por lo tanto, una hipótesis fue que estos contactos anteriores también podrían contribuir a una mejor protección inmunológica contra la infección por SARS-CoV-2. Investigadores del Instituto de Inmunología de la Universidad de Kiel (CAU) y el Centro Médico Universitario de Schleswig-Holstein (UKSH) han vuelto a analizar esta cuestión.
Pudieron demostrar que las personas que aún no se han infectado con el SARS-CoV-2 en realidad tienen ciertas células inmunitarias, las llamadas células T de memoria, que también pueden reconocer el SARS-CoV-2 como un cuerpo extraño. Sin embargo, estas células T de memoria "preexistentes" aparentemente no son particularmente capaces de reconocer y combatir la infección por SARS-CoV-2, ya que solo se unen débilmente al virus. En cambio, estas células de memoria podrían incluso ser más propensas a contribuir a un curso severo de la enfermedad.
Si el sistema inmunitario se encuentra con un patógeno previamente desconocido, se activan las llamadas células T vírgenes, que forman una reacción inmunitaria que, después de una fase de aprendizaje, impulsa la reacción inmunitaria contra el nuevo patógeno. Este "conocimiento" sobre el patógeno específico se almacena en el cuerpo en forma de células T de memoria después de la reacción inmunitaria aguda. Si el sistema inmunitario vuelve a entrar en contacto con el mismo patógeno, estas células de memoria se activan y pueden combatir el patógeno de forma más rápida y eficaz que las células ingenuas. Estas células de memoria también pueden reaccionar ante patógenos similares, por ejemplo, diferentes cepas de virus corona, en una reacción cruzada y combatirlos más rápidamente.
Para el estudio, se analizó la sangre de sujetos de prueba que no habían tenido contacto previo con el SARS-CoV-2 en busca de células inmunitarias. Muchos en realidad tenían células T de memoria que pueden reconocer el virus. "Sin embargo, contrariamente a las expectativas, las personas más jóvenes que contraen resfriados comunes con mayor frecuencia no tienen una mayor cantidad de estas células. Además, solo una pequeña proporción de estas células también reaccionan con los virus del resfriado corona. Por lo tanto, las células de memoria aparentemente tienen poca con contacto previo con los virus del resfriado corona que hacer", explica el Prof. Alexander Scheffold, Director del Instituto de Inmunología de la CAU. Su capacidad para reconocer el nuevo coronavirus es bastante accidental, ya que el repertorio de reacciones inmunitarias con la formación de células T aumenta a lo largo de la vida. En ciencia, esto se llama "edad inmunológica", que es comparable a la edad biológica.
Pero aunque estas células de memoria están presentes en todos, aparentemente no están involucradas en la defensa contra la infección por SARS-CoV-2. Esto probablemente se deba a su calidad: "Estas células T de memoria reconocen los virus SARS-CoV-2, pero no lo hacen muy bien. Como resultado, probablemente no puedan garantizar que el virus se combata con éxito". ", explica la primera autora, la profesora Petra Bacher. De hecho, el equipo de investigación encontró principalmente células T en pacientes con un curso leve, que reconocen muy bien el virus. En el caso de cursos severos, esto se invierte: las células T reconocieron mal el virus, al igual que las células T de memoria. "Esto podría indicar que estas células inmunitarias descienden de las células T de memoria preexistentes que se unen mal en los casos graves de COVID", dijo Bacher.
Esta también podría ser una explicación simple de por qué las personas mayores tienen un mayor riesgo de desarrollar una enfermedad grave. "En muchos casos, también tienen una mayor edad inmunológica y, por lo tanto, una mayor probabilidad de que el sistema inmunitario recurra a estas células de memoria preexistentes "incompetentes", dice Bacher.Bacher et al.: "Respuestas de células T CD4+ de baja avidez a SARS-CoV -2 en individuos no expuestos y humanos con COVID-19 grave". Inmune (2020). DOI: 10.1016/j.inmune.2020.11.016
26 noviembre 2020-----------------------------------------
La memoria inmunitaria podría proteger contra casos graves de COVID durante años
Un estudio analizó la memoria inmunitaria hasta 240 días después de la aparición de los síntomas de la COVID. Sorprendentemente, las células de memoria no tienen una vida media perceptible.
Comprender la memoria inmunitaria es crucial en la lucha contra el SARS-CoV-2. Un estudio estadounidense reclutó a 185 personas de entre 19 y 81 años con COVID-19. Los sujetos (43 por ciento hombres, 57 por ciento mujeres) representaron un rango de cursos asintomáticos, leves, moderados y severos. La mayoría tuvo un curso leve de la enfermedad, solo el 8 por ciento tuvo que ser hospitalizado.
La mayoría de los sujetos proporcionaron una muestra de sangre a los 6 y 240 días después del inicio de los síntomas. 41 de estas muestras se recolectaron más de seis meses después del inicio de los síntomas. Treinta y ocho voluntarios proporcionaron muestras de sangre en dos a cuatro momentos durante un período de varios meses.
Al evaluar las muestras, los investigadores descubrieron que cada componente de la memoria inmunitaria del SARS-CoV-2 mostraba una cinética diferente. Spike IgG fue relativamente estable durante más de 6 meses, las células B de memoria específicas de pico fueron incluso más frecuentes después de 6 meses que después de 1 mes. Las células T CD4 + específicas del SARS-CoV-2 y las células T CD8 + disminuyeron con una vida media de 3-5 meses. Sin embargo, los resultados variaron mucho de un paciente a otro, hasta 200 veces en un solo sujeto.
Según los investigadores, es notable que se hayan detectado células B de memoria sin una vida media reconocible en casi todos los casos de COVID-19. Por lo tanto, sospechan que la memoria inmunológica podría proteger a muchos pacientes de cursos severos de COVID durante años. Sin embargo, no se pudieron sacar conclusiones directas sobre la inmunidad protectora en base a la cuantificación de los anticuerpos contra el SARS-CoV-2 circulantes, las células B de memoria, las células T CD8+ y las células T CD4+.
Jennifer M. Dan et al., "Memoria inmunológica al SARS-CoV-2 evaluada durante más de seis meses después de la infección", bioRxiv 2020.11.15.383323; doi: https://doi.org/10.1101/2020.11.15.383323
25 noviembre 2020-----------------------------------------
Los niveles altos de azúcar en la sangre también son un factor de riesgo para las personas que no son diabéticas
Los niveles altos de azúcar en la sangre también pueden ser un factor de riesgo de una mayor mortalidad por COVID-19, independientemente de la presencia de diabetes. Este fue el resultado de la evaluación de más de 11.000 datos de pacientes de 109 hospitales españoles, que habían determinado el valor de azúcar en sangre.
En consecuencia, el 41 por ciento de los pacientes ingresados murieron con un nivel de azúcar en la sangre de más de 180 mg/dl, aunque aquí no se conocía diabetes a largo plazo. Si el valor estaba entre 140 y 180 mg/dl, el riesgo de muerte seguía siendo del 33 por ciento. A modo de comparación: en pacientes cuyo nivel de azúcar en la sangre estaba por debajo del 140 por ciento, el análisis de datos mostró un riesgo de muerte del 15,7 por ciento. El ingreso en la unidad de cuidados intensivos y la respiración artificial también fueron necesarios con mayor frecuencia en el caso de hiperglucemia.
La diabetes se considera uno de los mayores factores de riesgo de enfermedad grave por COVID-19. La conexión aquí aún no se ha aclarado completamente. Hay evidencia que sugiere que el patógeno infecta el páncreas endocrino, dañando las células beta que contienen receptores ACE2 que permiten la entrada celular. En los diabéticos, una alteración en el metabolismo de la glucosa ya está presente y ejerce presión sobre el páncreas. Las reacciones inflamatorias violentas que ocurren durante la enfermedad grave de COVID-19 también pueden provocar resistencia a la insulina.
Carrasco-Sánchez, F. et al.: "La hiperglucemia al ingreso como predictor de mortalidad en pacientes hospitalizados con COVID-19 independientemente del estado de la diabetes: datos del Registro Español SEMI-COVID-19" publicado el 4 de noviembre de 2020 en Anales de Medicina DOI: https://doi.org/10.1080/07853890.2020.1836566
23 noviembre 2020-----------------------------------------
Estudio danés cuantifica el efecto protector de las mascarillas quirúrgicas
El principal uso de las mascarillas quirúrgicas en público es para proteger a los demás. Este hecho lo destaca un estudio de Dinamarca, cuyo resultado confirma el conocimiento existente de que usar una máscara quirúrgica no ofrece al usuario una protección confiable contra infecciones.
El estudio "Danmask-19" se llevó a cabo desde mediados de abril hasta principios de junio. Durante este tiempo hubo recomendaciones sobre higiene de manos y distanciamiento social. El transporte público y las tiendas permanecieron abiertas, mientras que los restaurantes y cafés permanecieron cerrados hasta mediados de mayo. Las visitas a hospitales y hogares de ancianos solo se permitieron de forma limitada. Sin embargo, todavía no había un requisito de máscara.
Se aleatorizó un total de 6024 adultos en dos grupos, a la mitad de los cuales se les pidió que usaran mascarillas quirúrgicas desechables de tres capas con una tasa de filtración del 98 %. Todos los participantes pasaron alrededor de tres horas al aire libre cada día del estudio. Posteriormente, se utilizó un hisopado de garganta, un análisis de sangre para anticuerpos o un diagnóstico clínico para determinar cuántos participantes se habían infectado.
La tasa no fue muy diferente: 42 personas en el grupo que usaba máscaras se infectaron, mientras que hubo 53 personas en el grupo de control sin máscara de protección. Eso dio una tasa de infección de 1,8 por ciento a 2,1 por ciento. Después de evaluar otros parámetros, los científicos determinaron que el riesgo de infección para el usuario de la máscara era un 18 por ciento menor.
Sin embargo, el estudio no aborda el riesgo de infección para otras personas y no proporciona una evaluación clara del beneficio de las máscaras como medida para combatir la pandemia. La liberación reducida de virus de personas infectadas al medio ambiente puede ser el mecanismo para mitigar la transmisión en comunidades donde el uso de máscaras es común u obligatorio. Los resultados también sugirieron que las personas no deberían abandonar otras medidas de seguridad de COVID-19 independientemente del uso de máscaras.
Henning Bundgaard et al, "Efectividad de agregar una recomendación de mascarilla a otras medidas de salud pública para prevenir la infección por SARS-CoV-2 en usuarios de mascarillas danesas", Annals of Iternal Medicine, 18 de noviembre de 2020, https://doi.org /10.7326/M20-6817
Metaestudio: uno de cada tres pacientes de cuidados intensivos con COVID muere
Un análisis sistemático evaluó 32 estudios sobre los cursos clínicos de pacientes de cuidados intensivos con COVID que se publicaron hasta el 15 de agosto de 2020. También se incluyeron preprints e informes si cumplían con los criterios de inclusión. Los criterios fueron publicaciones de texto completo prospectivas, retrospectivas o basadas en registros que describieran los resultados en pacientes ingresados en la UCI por COVID-19 utilizando una prueba validada.
Los artículos incluidos evaluaron un total de 69 093 casos de pacientes. La mayoría de los pacientes incluidos en los estudios eran hombres (59 por ciento), la edad media de los pacientes era de 56 años (IC 95% 48,5-59,8) años, la duración media de la estancia en la UCI era 9,0 (IC 95% 6, 5- 11.2) días. Más de la mitad de los pacientes ingresados en la UCI requirieron ventilación mecánica (58 %) durante una media de 8,4 (IC 95 % 1,6-13,7) días. Según el metaestudio, la mortalidad entre ellos fue muy alta (59 por ciento). En general, la tasa de mortalidad de pacientes con COVID-19 en la unidad de cuidados intensivos fue del 32,3 por ciento. Las principales intervenciones descritas fueron el uso de ventilación no invasiva, oxigenación por membrana extracorpórea, terapia de reemplazo renal y vasopresores.
Rodrigo B. Serafim et al., "Curso clínico y resultados de pacientes críticos con infección por COVID-19: una revisión sistemática", Clin Microbiol Infect. 23 de octubre de 2020, doi: 10.1016/j.cmi.2020.10.017
20 noviembre 2020-----------------------------------------
La vacuna contra el coronavirus de Oxford genera una fuerte respuesta inmunológica incluso en los ancianos
Durante el estudio de fase 2, la vacuna se estudió en 560 adultos sanos de 18 a 55 años, de 56 a 69 años y mayores de 70 años. Los voluntarios recibieron 2 dosis de la vacuna ChAdOx1 nCoV-19 o una vacuna MenACWY de placebo. No se observaron efectos secundarios graves. Estos datos son consistentes con los datos de la Fase I informados a principios de este año para adultos sanos de 18 a 55 años.
"Los adultos mayores son un grupo prioritario para la vacunación contra el COVID-19 porque tienen un mayor riesgo de enfermarse gravemente", explica el Dr. Maheshi Ramasamy del grupo de investigación. "Sin embargo, sabemos que tienden a tener peores reacciones a la vacunación".
Por lo tanto, nos complace ver que la vacuna fue bien tolerada en los adultos mayores y estimuló respuestas inmunitarias similares a las de los voluntarios más jóvenes. El siguiente paso es examinar el efecto protector. Los ensayos de fase III de la vacuna ChAdOx1 nCov-2019 están en curso, dijeron los autores. En las próximas semanas, sin embargo, deberían ser posibles las primeras mediciones de la efectividad.
Maheshi N Ramasamy et al., "Seguridad e inmunogenicidad de la vacuna ChAdOx1 nCoV-19 administrada en un régimen de refuerzo en adultos jóvenes y adultos mayores (COV002): un ensayo simple ciego, aleatorizado, controlado, de fase 2/3 ", The Lancet, 18 de noviembre de 2020; DOI: https://doi.org/10.1016/S0140-6736(20)32466-1
19 noviembre 2020-----------------------------------------
Las mujeres embarazadas con COVID-19 tienen un mayor riesgo de enfermedades graves
Los Centros para el Control y la Prevención de Enfermedades (CDC) de EE. UU. ajustaron su evaluación de riesgos para las mujeres embarazadas: las mujeres embarazadas tenían muchas más probabilidades que las mujeres no embarazadas de ser admitidas en una unidad de cuidados intensivos (1,05 % frente a 0,39 %). El número de mujeres embarazadas con ventilación invasiva también fue significativamente mayor que en el grupo de comparación (0,29 frente a 0,11 por ciento). Se informaron 34 muertes (0,15 por ciento) en 23.434 mujeres embarazadas sintomáticas frente a 447 (0,12 por ciento) en 386.028 mujeres no embarazadas.
Para reducir el riesgo de enfermedad grave y muerte por COVID-19, concluyen los CDC, se debe aconsejar a las mujeres embarazadas sobre la importancia de buscar atención médica inmediata después de darse cuenta de la infección. Las mujeres embarazadas y sus familias también deben recibir información específica sobre las medidas para prevenir la infección por SARS-CoV-2 en todas las visitas al médico.
Laura D. Zambrano et al., "Actualización: Características de mujeres sintomáticas en edad reproductiva con infección por SARS-CoV-2 confirmada por laboratorio por estado de embarazo - Estados Unidos, 22 de enero al 3 de octubre de 2020", https:/ /www.cdc.gov/mmwr/volumes/69/wr/mm6944e3.htm?s_cid=mm6944e3_w
Remdesivir ayuda en experimentos de laboratorio con síntomas como náuseas y diarrea
Dado que aproximadamente la mitad de los pacientes con COVID-19 experimentan síntomas de náuseas y diarrea y estos también están asociados con una progresión grave de la enfermedad (consulte el anuncio del 16 de noviembre de 2020), los investigadores están tratando de comprender cómo el nuevo coronavirus afecta al ser humano. ataques del tracto digestivo. Un equipo de la Universidad de Ulm formado por gastroenterólogos y virólogos investigó el proceso de infección molecular en un modelo intestinal en intestinos delgados especialmente cultivados a partir de células madre embrionarias.
El profesor Jan Münch del Instituto de Virología Molecular del Hospital Universitario de Ulm explica dónde se acopla el virus en el intestino: "La infección por SARS-CoV-2 solo es posible si el receptor ACE2, al que puede acoplarse el virus, y el La proteasa TMPRSS2 está presente en el tejido. En intestinos sanos encontramos estas proteínas de manera constante y particularmente frecuente en el duodeno". Muchos de estos sitios de acoplamiento también están disponibles en los intestinos cultivados.
La infección conduce a la pérdida de células intestinales especializadas, lo que en última instancia puede provocar diarrea y náuseas. La pregunta central del trabajo de investigación es, por lo tanto, cómo se puede prevenir este proceso. De hecho, remdesivir mostró un buen efecto porque el principio activo bloquea la ARN polimerasa y, por lo tanto, la replicación del SARS-CoV-2, informan los autores.
Krüger, J. et al "Inhibición farmacológica de la replicación del SARSCoV-2 en organoides intestinales derivados de células madre pluripotentes humanas, Gastroenterología y hepatología celular y molecular (2020), https://www.sciencedirect.com/science/article /pii/S2352345X2030182X3
dieciséis. noviembre 2020-----------------------------------------
Uno de cada seis pacientes solo tiene dolor abdominal
Los investigadores dirigidos por Mitchell Wilson de la Universidad de Alberta, Canadá, analizaron 36 estudios existentes que observaron los síntomas de los pacientes con COVID-19.
También se evaluaron exámenes por imágenes del tracto gastrointestinal de los afectados. Estos mostraron cambios parcialmente visibles en los órganos en forma de engrosamiento de la pared intestinal, colon lleno de líquido, acumulaciones raras de gas en la pared intestinal (neumatosis) y acumulación de gas en la cavidad abdominal (neumoperitoneo), invaginaciones intestinales, acumulación de líquido en la cavidad abdominal (ascitis) e inflamación del intestino grueso y delgado.
En general, resultó que los síntomas gastrointestinales ocurren con mucha más frecuencia de lo que se pensaba anteriormente. En consecuencia, los investigadores aconsejan que también se debe considerar una posible infección viral cuando aparecen estos signos de enfermedad. Porque el SARS-CoV-2 puede infectar las células del intestino y, por lo tanto, causar cambios visibles en el tracto gastrointestinal.
Además del tracto respiratorio, y como resultado, los síntomas generalizados parecidos a la gripe de la enfermedad viral, también pueden verse afectados otros órganos, como el tracto digestivo, que a menudo se ve afectado. Aunque ya hubo informes de estas complicaciones desde China al comienzo de la pandemia, el trabajo del equipo de investigación ahora revela por primera vez que el dolor abdominal, las náuseas y la diarrea también pueden presentarse como los únicos síntomas de la enfermedad. Alrededor del 18 por ciento de los pacientes sufrieron los síntomas, el 16 por ciento incluso afirmó que solo notaron los síntomas.
Lui, K., Wilson, M.P. &erio; Low, G. "Hallazgos de imágenes abdominales en pacientes con infección por SARS-CoV-2: una revisión de alcance". Abdomen Radiol (2020). doi.org/10.1007/s00261-020-02739-5
5. noviembre 2020-----------------------------------------
Incluso en personas mayores, una mascarilla quirúrgica no limita el contenido de oxígeno
En Canadá, los médicos de la Universidad McMaster en Hamilton investigaron si el uso de una mascarilla quirúrgica reducía el suministro de oxígeno en un pequeño grupo de estudio de 25 participantes con una edad promedio de 76 años y sin más de una condición crónica restringida.
Contrariamente al argumento de los llamados críticos de las mascarillas de que las mascarillas causarían problemas a las personas mayores en particular, los científicos pudieron demostrar que no es así: en ningún estudio de ancianos el contenido de oxígeno en la sangre cae por debajo del 92 por ciento. Por lo tanto, usar una máscara es inofensivo para la vida cotidiana, teniendo en cuenta las enfermedades previas (crónicas).
Para la prueba, a los residentes de una residencia de ancianos se les entregó el mismo tipo de mascarilla y se les equipó con un oxímetro de pulso. Ninguno de ellos padecía disnea de reposo, es decir, dificultad para respirar que ya se manifiesta en la fase de reposo. Las medidas se tomaron una hora antes, durante y después del uso de las mascarillas en reposo y durante las actividades normales de la vida diaria, y se determinó la saturación periférica de oxígeno (SpO2). En promedio, esto fue del 96,1 por ciento antes de usar la mascarilla, del 96,5 por ciento durante y del 96,3 por ciento después de usarla. En ningún momento el valor cayó por debajo del 92 por ciento y, por lo tanto, a un rango peligroso para la salud que indica un déficit de oxígeno.
Chan, N.C. et al.: "Saturación de oxígeno periférico en personas mayores que usan máscaras faciales no médicas en entornos comunitarios", publicado en JAMA el 1 de octubre. 30, 2020 doi:10.1001/jama.2020.21905
++++++++++++
Los eventos de superpropagación de covid-19 juegan un papel descomunal en la transmisión
Un análisis matemático realizado por científicos de la Universidad de Priceton y el Instituto de Tecnología de Massachusetts sugiere que evitar grandes reuniones podría reducir significativamente las tasas de infección por COVID19. El examen de alrededor de 60 eventos de superpropagación muestra que los eventos en los que una persona infecta a más de seis personas son mucho más comunes de lo esperado. Con base en sus hallazgos, los investigadores también desarrollaron un modelo matemático de transmisión de COVID-19, que muestra que limitar las reuniones a diez personas o menos puede reducir significativamente la cantidad de eventos de súper propagación y disminuir la cantidad total de infecciones. Los investigadores definieron superpropagadores como personas que transmitieron el virus a más de otras seis personas. Usando esta definición, identificaron 45 eventos de superpropagación de la actual pandemia de SARS-CoV-2 y 15 eventos adicionales del brote de SARS-CoV de 2003, todos los cuales están documentados en artículos de revistas científicas. Entre 10 y 55 personas se infectaron durante la mayoría de estos eventos, pero dos de ellos, ambos del brote de 2003, involucraron a más de 100. Los resultados sugieren que prevenir eventos de superpropagación tiene un impacto significativo en la transmisión total de Covid-19. dicen los investigadores. "Nos da una visión general de cómo controlar la pandemia en curso mediante la identificación de estrategias dirigidas a los superpropagadores", concluye. Una forma es evitar que alguien interactúe con más de 10 personas en una gran reunión.
Felix Wong, James J. Collins, "Evidence that coronavirus superspreading is fat-tailed", Actas de la Academia Nacional de Ciencias, noviembre de 2020, 202018490; DOI: 10.1073/pnas.2018490117
4. noviembre 2020-----------------------------------------
COVID-19 puede conducir a la remodelación de la estructura del órgano en los pulmones
Los rasgos característicos de las lesiones pulmonares encontradas incluyen trombosis en el sistema macro y microvascular pulmonar, la persistencia de células infectadas por virus, neumocitos pulmonares y células endoteliales. Las células dismórficas muy a menudo mostraban características de un sincitio: se habían desarrollado varias células grandes, cada una caracterizada por varios núcleos celulares con abundante citoplasma. Finalmente, un hallazgo especial e inesperado en todos los pacientes estudiados fue la presencia de características atípicas de los condrocitos bronquiales, que a menudo eran muy grandes y dismórficos.
También llamó la atención que en la cohorte de pacientes examinados, los otros órganos carecían de signos evidentes de una infección viral directa, a menudo a pesar de los cambios masivos en los pulmones.
Rossana Bussani et al., "La persistencia del ARN viral, los sincitios de neumocitos y la trombosis son características de la patología avanzada de la COVID-19", publicado en Ebiomedicine por The Lancet, 3 de noviembre de 2020 https://doi.org/10.1016 /j.ebiom.2020.103104
++++++++++++
Alto riesgo de infección entre personas del mismo hogar
Parece lógico que las personas que viven en el mismo hogar puedan infectarse fácilmente con el SARS-CoV-2. Al vivir juntos en el mismo local, el riesgo de entrar en contacto con el virus es mayor aquí que en casi cualquier otro lugar. Investigadores estadounidenses han analizado cómo sucede exactamente esto y cuánto tiempo transcurre antes de que ocurra la infección.
Después de eso, el virus se propagó más rápido y más lejos en los hogares estadounidenses de lo que se informó anteriormente. Eso es según una nueva investigación preliminar de un estudio multicéntrico dirigido por investigadores del Centro Médico de la Universidad de Vanderbilt y publicado en un informe semanal de los Centros para el Control y la Prevención de Enfermedades (CDC).
Entre abril y septiembre en Nashville, Tennessee, y Marshfield, Wisconsin, también se tomaron muestras de familiares que vivían con una persona que se demostró que estaba infectada. Además, los participantes mantuvieron diarios sobre posibles síntomas. En siete días, 102 de un total de 192 personas en hogares infectados dieron positivo, dando una tasa de infección secundaria del 53 por ciento. De estos, sin embargo, solo 41 personas tuvieron síntomas el primer día con un resultado positivo en la prueba. En el curso posterior del estudio, 68 personas eran sintomáticas. Sus síntomas aparecieron unos días después de los de los pacientes índice.
El estudio encontró que al menos el 75 por ciento de las infecciones secundarias ocurrieron dentro de los cinco días posteriores al inicio de los síntomas en la primera persona en el hogar. Estudios similares en los EE. UU., Europa y Asia, por otro lado, llegaron a la conclusión de que un máximo del 30 por ciento de los miembros del hogar también estaban infectados.
Casi el 70 por ciento de los pacientes de Index estuvieron en la misma habitación con miembros del hogar durante más de cuatro horas el día anterior al inicio de la enfermedad. Después del inicio de la enfermedad, todavía era del 40 por ciento.
Sin embargo, el estudio no pudo tener en cuenta las diferentes situaciones del espacio vital y la conciencia de riesgo de los participantes del estudio. En los hogares estadounidenses, había aproximadamente un dormitorio para cada persona.
En principio, el riesgo de infección se puede reducir si hay dormitorios y baños separados, escriben los científicos en su análisis. La autocuarentena debe iniciarse inmediatamente antes de que los resultados de la prueba estén disponibles. Siempre que no se pueda mantener la distancia mínima, todos los miembros del hogar deben usar máscaras y mantenerse alejados de los pacientes de riesgo potencial.
Grijalva, C.G., et al: "Transmisión de infecciones por SARS-COV-2 en los hogares: Tennessee y Wisconsin, abril-septiembre de 2020", publicado en el Informe semanal de morbilidad y mortalidad (MMWR), 1 de octubre de 2020. 30 de enero de 2020. https://www.cdc.gov/mmwr/volumes/69/wr/mm6944e1.htm
3. noviembre 2020-----------------------------------------
El aerosol de aprotinina aprobado en Rusia podría prevenir la COVID-19 grave
El trabajo adicional de un equipo internacional de investigadores de Frankfurt am Main, Hannover y Kent (Reino Unido) confirmó las observaciones anteriores que apuntan al uso prometedor de un compuesto ya aprobado: la aprotinina, utilizada anteriormente para tratar el sangrado causado por la hiperfibrinólisis. La aprotinina está aprobada en Rusia como aerosol para el tratamiento de la influenza. El análisis mostró que la replicación del SARS-CoV-2 está asociada con la regulación a la baja de los inhibidores de la proteasa de la célula huésped. Por lo tanto, la aprotinina podría compensar las proteasas de la célula huésped reguladas a la baja durante los ciclos posteriores de replicación del virus.
Según los investigadores, el tratamiento local de las vías respiratorias con aerosol de aprotinina podría ser una estrategia particularmente prometedora para suprimir la replicación viral y la lesión pulmonar de manera temprana y prevenir la progresión de la COVID-19 a una enfermedad grave.
Bojkova, D. et al, "La aprotinina inhibe la replicación del SARS-CoV-2". Celdas 2020, 9, 2377. https://doi.org/10.3390/cells9112377
++++++++++++
Antidepresivo como posible terapéutica contra el COVID-19
En el Instituto de Bioquímica Médica, Centro de Biología Molecular de la Inflamación (ZMBE) de la Westfälische Wilhelms-Universität Münster (WWU), los científicos encabezados por la Prof. Ursula Rescher están trabajando en el potencial terapéutico de medicamentos ya aprobados clínicamente que son utilizado en la interfaz huésped-patógeno. En estudios in vitro, el equipo descubrió que el antidepresivo fluoxetina y también el antifúngico itraconazol como tratamientos combinados con remdesivir inhiben tanto la absorción de los virus SARS-CoV-2 en el cultivo celular como su posterior propagación (producción de SARS-CoV-2 infeccioso). -Partículas > 90%) sin dañar células ni tejidos.
El resultado es esperanzador, ya que se ha demostrado que el tratamiento farmacológico es bien tolerado y se puede observar un fuerte deterioro de la replicación viral. Según los investigadores, la combinación de ingredientes activos muestra actividades antivirales más fuertes contra el SARS-CoV-2 que la monoterapia con remdesivir.
Por lo tanto, en la publicación escriben: "Las combinaciones de itraconazol-remdesivir y fluoxetina-remdesivir son opciones terapéuticas prometedoras para controlar la infección por SARS-CoV-2 y la progresión grave de la COVID-19". El objetivo del estudio era encontrar una preparación que pudiera usarse lo más rápido posible y fuera económica para el tratamiento de cursos severos y moderadamente severos.
Rescher, U. et al: "La sinergia farmacológica del tratamiento combinado con remdesivir y los fármacos reutilizados fluoxetina e itraconazol afecta eficazmente la infección por SARS-CoV-2 in vitro", publicado el 1 de octubre. 16, 2020 en bioRxiv https://www.biorxiv.org/content/10.1101/2020.10.16.342410v1
29 octubre 2020-----------------------------------------
La tasa de mortalidad de pacientes con COVID cae en Inglaterra después de la primera ola
Un análisis de la Universidad de Exeter en Inglaterra muestra que la tasa de mortalidad de pacientes gravemente enfermos con COVID-19 disminuyó durante la segunda fase de la pandemia en junio. Los hallazgos no se deben solo al hecho de que menos personas mayores y multimórbidas son tratadas en el hospital. Los científicos también asumen que el tratamiento cada vez mejor tendrá un efecto.
Se compararon los datos del registro central "COVID-19 Hospitalization in England Surveillance System" (CHESS) de marzo y junio, que incluye los detalles de casi 15.400 pacientes de 108 hospitales ingleses. La mortalidad a los 30 días en las salas de "cuidados intermedios" cayó del 26 al 7 por ciento, en las unidades de cuidados intensivos del 41 al 21 por ciento. Otro resultado: los pacientes hospitalizados eran más jóvenes en promedio a principios del verano y tenían menos comorbilidades.
Pero incluso después de tener en cuenta estos factores, la mortalidad en el área de "cuidados intermedios" se redujo en un 12,7 % y en las unidades de cuidados intensivos en un 8,9 %.
Dennis, J. et al. "Mejora de la supervivencia de pacientes en cuidados intensivos con enfermedad por coronavirus 2019 en Inglaterra. Un estudio de cohorte nacional, de marzo a junio de 2020" publicado el 26 de octubre de 2020 en Critical Care Medicine doi: 10.1097/CCM.0000000000004747
++++++++++++
Los anticuerpos neutralizantes contra la infección por SARS-CoV-2 persisten durante meses
Hasta ahora, se han explorado poco las preguntas sobre la solidez, la funcionalidad y la longevidad de la respuesta de anticuerpos al virus SARS-CoV-2. Los científicos estadounidenses ahora han podido demostrar que la gran mayoría de las personas infectadas con COVID-19 de leve a moderado tienen respuestas sólidas de anticuerpos IgG contra la proteína de pico viral.
Para este propósito, se evaluó un conjunto de datos de 30 082 personas que dieron positivo y que fueron examinadas en el Sistema de Salud Mount Sinai en la ciudad de Nueva York. Según el estudio, esta respuesta de anticuerpos es relativamente estable durante un período de aproximadamente cinco meses y el título de unión anti-pico se correlaciona significativamente con la neutralización del SARS-CoV-2 auténtico.
Ania Wajnberg y otros; "Los anticuerpos neutralizantes robustos contra la infección por SARS-CoV-2 persisten durante meses", publicado en línea el 28 de octubre de 2020, DOI: 10.1126/science.abd7728
28 octubre 2020-----------------------------------------
La contaminación del aire es un cofactor en las muertes por COVID-19
Un estudio publicado en la revista científica Cardiovascular Research estima que alrededor del 15 % de las muertes mundiales por COVID-19 se deben a la contaminación del aire. Los autores del Instituto Max Planck de Química, el Harvard T.H. Según la Escuela de Salud Pública Chan, el Centro de Londres para el Cambio Climático y la Salud Planetaria, la Charité de Berlín y la Universitätsmedizin Mainz, la proporción de muertes por COVID-19 relacionadas con la contaminación del aire es del 19 % en Europa, el 17 % en América del Norte y el 27 %. por ciento en el este de Asia. Primer autor Dr. Andrea Pozzer, del Instituto Max Planck de Química de Mainz, destaca que la proporción atribuible no demuestra una conexión directa entre la contaminación del aire y la mortalidad por COVID-19, sino un efecto indirecto, por lo que él y sus colegas también dan cifras relativas: "Nuestro Las estimaciones muestran el impacto de la contaminación del aire en las comorbilidades, es decir, los factores de salud que se agravan entre sí y, por lo tanto, pueden desencadenar consecuencias fatales para la salud de la infección por el virus".
El coautor, el profesor Thomas Münzel de Mainz, agrega: "Cuando las personas respiran aire contaminado, las partículas contaminantes muy pequeñas, las PM2.5, migran de los pulmones a la sangre y los vasos sanguíneos y causan inflamación y estrés oxidativo severo. Este es un desequilibrio entre los radicales libres y los oxidantes en el cuerpo, que normalmente reparan el daño celular. Esto daña el revestimiento interno de las arterias, el endotelio, lo que hace que las arterias se estrechen y se endurezcan. El virus COVID-19 también ingresa a través de los pulmones. el cuerpo y causa un daño similar a los vasos sanguíneos, por lo que ahora se considera una enfermedad endotelial.Cuando coinciden tanto la exposición a largo plazo a la contaminación del aire como la infección con el virus COVID-19, entonces tenemos un impacto negativo aditivo en la salud, específicamente en el corazón y los vasos sanguíneos, lo que da como resultado una mayor vulnerabilidad y una menor resiliencia al COVID-19. Si ya tiene una enfermedad cardíaca, la contaminación del aire y la infección por el coronavirus causan problemas que pueden provocar ataques cardíacos, insuficiencia cardíaca y accidentes cerebrovasculares".
Para los países individuales, las estimaciones de las muertes por COVID-19 relacionadas con la contaminación del aire pintan un panorama muy diferente: la proporción es comparativamente alta en la República Checa con un 29 %, en China con un 27 % y en Alemania con un 26 %. - la proporción es menor en Italia (15 por ciento) o Brasil (12 por ciento), por ejemplo. Los valores para Israel (6 por ciento), Australia (3 por ciento) y Nueva Zelanda (1 por ciento) son de un solo dígito.
Para su evaluación, los investigadores utilizaron evaluaciones de un estudio estadounidense que estimó la conexión entre la mortalidad por COVID-19 y la exposición a partículas. Los resultados se compararon con estudios chinos que analizaron el impacto de la contaminación por partículas en la epidemia de SARS-CoV-1 de 2003 y confirmaron que las áreas con contaminación del aire tenían un menor riesgo de morir a causa de la enfermedad en comparación con las áreas con aire relativamente limpio. superior al 80 por ciento.
Los científicos concluyen que es muy probable que exista un vínculo entre las muertes por COVID-19 y la exposición prolongada a PM2.5. Los científicos determinaron la proporción regional de muertes por COVID-19 utilizando datos sobre la distribución global de partículas, que obtuvieron de datos satelitales, redes terrestres de contaminación del aire y modelos numéricos. Dado que los resultados se basan en datos epidemiológicos de la tercera semana de junio de 2020, los científicos planean realizar una evaluación final de todos los datos una vez que la pandemia de COVID-19 haya disminuido.
Andrea Pozzer et al., "Contribuciones regionales y globales de la contaminación del aire al riesgo de muerte por COVID-19", Cardiovascular Research, cvaa288, https://doi.org/10.1093/cvr/cvaa288
++++++++
Las personas con trisomía 21 tienen 25 veces más probabilidades de morir por COVID-19
Para las personas con trisomía 21 (síndrome de Down), es mucho más probable que la COVID-19 sea mortal que para las personas sin trisomía 21. Este es el hallazgo de un estudio de cohorte británico que examinó los datos de salud de más de 8,2 millones de británicos. De los examinados, 4.053 tenían síndrome de Down.
Resultado: 68 personas con síndrome de Down fallecieron en el período de observación del 24 de enero al 30 de junio, 27 (39,7 por ciento) de ellas por/con COVID-19, 17 (25,0 por ciento) por neumonía o neumonitis y 24 (35,3 por ciento) ) por otras causas. De los que no tenían síndrome de Down, 41.685 fallecieron, 8.457 (20,3 por ciento) por COVID-19, 5.999 (14,4 por ciento) por neumonía o neumonitis y 27.229 (65,3 por ciento) por otras causas.
Ajustada por edad y sexo, la probabilidad de muerte relacionada con COVID-19 aumentó 24,94 veces (IC del 95 %, 17,08 a 36,44) en adultos con síndrome de Down versus sin síndrome de Down. Después de ajustar por edad, sexo, raza, IMC, diagnóstico de demencia, residencia en un hogar de ancianos, cardiopatía congénita y una variedad de otras condiciones y tratamientos comórbidos, la probabilidad de muerte relacionada con COVID-19 fue 10,39 veces (IC 7,08 a 15 . 23); la hospitalización fue 4,94 veces (IC 3,63 a 6,73) más probable.Antecedentes del estudio: en el Reino Unido, se ha recomendado el autoaislamiento estricto (protección) para aquellos que se consideran clínicamente más vulnerables en función de condiciones preexistentes seleccionadas o según el criterio de sus médicos de cabecera. El síndrome de Down no está en la lista de protección del Reino Unido, ni tampoco en la lista de grupos de "mayor riesgo" de los CDC.
Ashley Kieran Clift et al., "Riesgo de mortalidad por COVID-19 en el síndrome de Down: resultados de un estudio de cohorte de 8 millones de adultos", Annals.org, 21 de octubre de 2020, https://doi.org/10.7326/ M20 -4986
27 octubre 2020-----------------------------------------
¿Cómo cambian los componentes del aire que respiran las personas infectadas con SARS-CoV-2?
En caso de infección por SARS-CoV-2, se forman los llamados compuestos orgánicos volátiles (COV) en el aire que respiramos. Su análisis podría usarse para diagnosticar la enfermedad viral, escriben investigadores de la Universidad de Edimburgo y la Clínica de Dortmund. En su estudio, probó un método de análisis en pacientes con COVID-19.
Al igual que la diabetes, el aire que respiramos cambia con una infección por coronavirus. Las narices de perros especialmente entrenadas pueden oler estos cambios y advertirlos. Sin embargo, el entrenamiento de los animales es largo y, por lo tanto, no es muy práctico para un uso clínico más amplio. Es por eso que los científicos están buscando un método electrónico para detectar los COV.
Entre otras cosas, se utiliza un cromatógrafo de gases, que está conectado a una espectrometría de movilidad de iones (GC-IMS). Para el análisis, los pacientes examinados soplan en un tubo de plástico desechable, del cual luego se extrae el aire con una jeringa simple y se alimenta al cromatógrafo de gases. Los resultados ya están disponibles después de un breve período de tiempo y sin reactivos. Según los autores, este método de diagnóstico también es adecuado para pruebas rápidas in situ.
La concordancia con las pruebas PCR es del 80 %
Para el estudio, se compararon muestras de pacientes con COVID-19 con las de pacientes con enfermedades respiratorias como asma, EPOC u otras infecciones virales y bacterianas. Además, los científicos compararon los resultados de las pruebas de hisopos con los del análisis del aliento. Esto mostró una precisión del 80 por ciento (sensibilidad/especificidad 82,4%/75%; valor AUC 0,87).
De dónde provienen los COV en el SARS-CoV-2, que en las investigaciones incluyeron etanol, metanol, octanal, acetona y también isopreno, propanol, propanal y heptanal, los investigadores actualmente solo pueden adivinar. La acetona liberada probablemente se deba a que el virus ataca a las células beta del páncreas y el metanol a una flora intestinal alterada. Los aldehídos resultantes podrían tener algo que ver con otros procesos inflamatorios.
Ruszkiewicza, D., M. et al. "Documento de investigación Diagnóstico de COVID-19 mediante análisis de aliento con cromatografía de gases-espectrometría de movilidad de iones: un estudio de viabilidad" 9 de octubre de 2020 en The Lancet DOI: 10.1016/j.eclinm.2020.100609++++++++++
El mecanismo patológico de los cursos graves de COVID es similar al del lupus eritematoso sistémico
Un estudio publicado en Nature Immunology muestra que los casos graves de COVID-19 conducen a la misma activación de células B y formación de autoanticuerpos que en pacientes con brotes agudos de lupus eritematoso sistémico (LES). Según los expertos, esto plantea la cuestión de si el uso de terapias inmunomoduladoras dirigidas, que se utilizan en el LES, también podría ser prometedor en enfermedades graves por COVID-19.
El lupus eritematoso sistémico (LES) es una enfermedad autoinmune crónica, inflamatoria, en su mayoría recidivante, con cursos a veces potencialmente mortales. Las manifestaciones ocurren en varios órganos como la piel, los pulmones, el corazón, el sistema nervioso central, los músculos, las articulaciones y los riñones. Las causas son multifactoriales, los mecanismos patológicos complejos. Lo que sí se sabe es que las células inmunitarias se activan y se forman varios autoanticuerpos, que atacan a las propias células sanas del organismo, dando como resultado depósitos de complejos inmunitarios que desencadenan procesos inflamatorios severos en el organismo.
El grupo de trabajo de EE. UU. ahora ha demostrado en su trabajo que el mismo patomecanismo subyacente está en la raíz de los pacientes con COVID-19 gravemente enfermos. En estos pacientes, también hay un aumento de las células formadoras de autoanticuerpos, las llamadas células B CD19+ extrafoliculares, y su activación en células secretoras de anticuerpos, como en los pacientes con LES.
Matthew C Woodruff et al., "Las respuestas de células B extrafoliculares se correlacionan con anticuerpos neutralizantes y morbilidad en COVID-19". Inmunología de la naturaleza, 2020; DOI: 10.1038/s41590-020-00814-z. https://www.nature.com/articles/s41590-020-00814-z
20 octubre 2020-----------------------------------------
La prueba de olor muestra una correlación entre la intensidad del olor y la prevalencia de infección
Las mediciones de la intensidad del olor podrían servir para la prevalencia de infecciones y, por lo tanto, convertirse en un método de detección de corona. Para el proyecto científico Smelltracker, investigadores de Suecia han mostrado una forma de estimar la prevalencia consultando la calificación de olor de olores domésticos de intensidad media, como la miel, el café o la pasta de dientes. La pérdida de la capacidad de oler o incluso la pérdida del sentido del olfato se encuentran entre los posibles síntomas de la enfermedad de COVID-19.
En el estudio, se pidió a 2440 adultos enfermos que proporcionaran información sobre la percepción del olor en el hogar y luego se comparó con cualquier otro síntoma de COVID que pudiera estar presente. Luego, se comparó la estimación de la intensidad promedio del olor con la prevalencia prevista de COVID-19 en la población sueca. Durante un período de varios días, los participantes completaron un cuestionario en línea sobre la intensidad y la percepción positiva o negativa de las cinco fuentes comunes de olores en el hogar. El resultado: la intensidad media percibida del olor y la prevalencia de infecciones se correlacionaron (r = -0,83). Además, se obtuvo información sobre el curso de los síntomas: si los pacientes inicialmente no desarrollaron síntomas, el rendimiento olfativo disminuyó notablemente con el tiempo. Los datos también muestran que hubo una gran diferencia en la intensidad estimada entre las personas con y sin síntomas de COVID-19. El método se probará más adelante en una masa amplia y representativa y podría usarse especialmente en países económicamente pobres donde los fondos financieros para Faltan pruebas de laboratorio, se puede utilizar como indicador. Además de las medidas de higiene y las estrategias sociales contra la propagación de infecciones por coronavirus, el monitoreo de la prevalencia de la infección juega un papel importante. El método de control olfativo es sencillo y aplicable al público en general. Behzad, I. et al. "Relación entre las estimaciones de intensidad de olor y la predicción de prevalencia de COVID-19 en una población sueca". Publicado el 7 de julio en Chemical Senses https://doi.org/10.1093/chemse/bjaa034
dieciséis. octubre 2020-----------------------------------------
El riesgo de infección de los recién nacidos de madres con SARS-CoV-2 positivo es bajo
Un análisis de cohorte retrospectivo revisó los registros médicos de 101 recién nacidos y 100 madres que dieron positivo entre el 13 de marzo y el 24 de abril de 2020. 82 recién nacidos vivían con sus madres, que debían usar mascarillas, y 19 recibieron cuidados intensivos para el parto. Se fomentó la lactancia materna directa con una higiene adecuada.
Dos bebés dieron positivo por el virus, pero no mostraron ningún signo clínico de COVID-19. Por lo demás, no hubo signos de transmisión del virus en los niños examinados. Se realizó un seguimiento de 55 bebés en las primeras dos semanas de vida en una nueva clínica de cuidados posteriores neonatales de COVID-19, todos permanecieron saludables. Según los autores, estos resultados sugieren que, durante la pandemia de COVID-19, es posible que no se justifique separar a las madres infectadas de sus recién nacidos y que la lactancia materna directa también parece ser segura.
Dani Dumitriu et al., "Resultados de recién nacidos de madres con infección por coronavirus 2 del síndrome respiratorio agudo severo en un centro médico grande en la ciudad de Nueva York", JAMA Pediatr. Publicado en línea el 12 de octubre de 2020. doi:10.1001/jamapediatrics.2020.4298
15. octubre 2020-----------------------------------------
Caso de EE. UU.: la reinfección por SARS-CoV-2 conduce a un curso de COVID más grave
Un estudio publicado en The Lancet describe el primer caso confirmado de reinfección por SARS-CoV-2 en los Estados Unidos. Apenas 48 días después de la primera prueba, el paciente de 25 años volvió a dar positivo con una prueba PCR. Según los autores del estudio, lo preocupante es que la reinfección por SARS-CoV-2 condujo a una enfermedad peor que la primera infección. El paciente tuvo que ser hospitalizado y recibir oxígeno. Después de la reinfección, el paciente tenía anticuerpos positivos. No se sabe si ya tenía anticuerpos después de la primera infección.
La secuenciación del genoma viral mostró que ambas muestras pertenecían a un grupo mutacional prevalente en el norte de Nevada, pero diferían significativamente, lo que hace que la probabilidad de que el virus se origine a partir de la misma infección sea baja.
La OMS encarga una investigación
¿Es posible la reinfección con COVID-19?
¿Pueden recaer los pacientes con COVID-19? En Corea del Sur, las renovadas pruebas positivas de quienes ya se recuperaron, que se consideraban inmunes, son desconcertantes. ¿Qué pasa con el potencial de reactivación del SARS-CoV-2?
El caso descrito (hombre, 25 años) es la cuarta reinfección documentada por SARS-CoV-2, después de los casos de Hong Kong (hombre, 33 años), Bélgica (mujer, 51 años) y Ecuador (hombre, 46 años). ) . Sin embargo, los autores enfatizan que las reinfecciones solo pueden detectarse en el caso de cursos sintomáticos con pruebas posteriores. Debido a la falta de pruebas y vigilancia integrales, sigue siendo una pregunta abierta cómo ocurre la reinfección común en personas que se han recuperado de su primera infección. Los casos asintomáticos de reinfección solo podían detectarse mediante pruebas de rutina o relacionadas con la situación, por ejemplo, en los aeropuertos.
Los autores creen que es probable que se subestime enormemente el número de reinfecciones asintomáticas. Por lo tanto, son necesarias más investigaciones.
Según un comentario en "The Lancet", basado en los casos documentados de reinfección, ya está claro que la sociedad no puede confiar en la inmunidad adquirida a través de infecciones naturales. La estrategia de lograr la inmunidad colectiva de esta manera "no solo es mortal para muchos, sino también ineficaz", escribe Akiko Iwasak. En cambio, la inmunidad colectiva requiere vacunas seguras y efectivas y una sólida implementación de vacunas.
Richard L. Tillett et al. "Evidencia genómica de reinfección por SARS-CoV-2: un estudio de caso", Publicado: 12 de octubre de 2020, DOI: https://doi.org/10.1016/S1473-3099(20)30764-7
Akiko Iwasak, "Qué significan las reinfecciones para el COVID-19", Lancet infect Dis 2020, publicado en línea el 12 de octubre de 2020, https://doi.org/10.1016/S1473-3099(20)30783-0
++++++++++++
Un estudio calcula el exceso de mortalidad relacionado con la pandemia en 21 países
Un estudio internacional ha calculado el efecto global de la pandemia en la mortalidad de 19 países industrializados de Europa central y occidental, así como de Australia y Nueva Zelanda. Según esto, desde mediados de febrero hasta mayo de 2020 murieron en estos países 206.000 personas más que sin la pandemia. El número de muertes, las muertes por cada 100.000 habitantes y el aumento relativo de las muertes fueron similares para hombres y mujeres en la mayoría de los países.
Inglaterra, Gales y España experimentaron el mayor efecto: Inglaterra y Gales experimentaron un aumento relativo del 37 (30-44) por ciento y España del 38 (31-45) por ciento. Las tasas de mortalidad han cambiado en Bulgaria, Nueva Zelanda, Eslovaquia, Australia, la República Checa, Hungría, Polonia, Noruega, Dinamarca y Finlandia, desde posibles pequeñas disminuciones hasta aumentos del 5 por ciento o menos. Según los autores, los efectos heterogéneos en la mortalidad de la pandemia de COVID-19 reflejan qué tan bien los países han enfrentado la pandemia y qué tan resilientes son los respectivos sistemas de salud. Alemania no está entre las naciones consideradas.
Kontis, V., Bennett, J.E., Rashid, T. et al. Magnitud, demografía y dinámica del efecto de la primera ola de la pandemia de COVID-19 sobre la mortalidad por todas las causas en 21 países industrializados. Nat Med (2020). https://doi.org/10.1038/s41591-020-1112-0
13 octubre 2020-----------------------------------------
Concentración de anticuerpos después de la enfermedad COVID-19 detectable por más tiempo de lo que se pensaba anteriormente
Estudios anteriores habían intentado demostrar que los pacientes desarrollan inmunidad después de contraer COVID-19 que es solo temporal. En los dos nuevos estudios, se examinó un número significativamente mayor de casos, y los científicos llegaron a conclusiones diferentes a las de sus colegas: incluso tres meses después de la enfermedad, la concentración de anticuerpos no había vuelto a caer y los anticuerpos protectores eran detectables tanto en la sangre como en la sangre. la saliva de los pacientes.
Por ejemplo, investigadores estadounidenses dirigidos por Richelle Charles del Hospital General de Massachusetts en Boston examinaron repetidamente muestras de sangre de un total de 343 pacientes que anteriormente habían estado gravemente enfermos con COVID-19. El 93 por ciento de ellos había estado en el hospital. La tasa de mortalidad fue del 13 por ciento. Para el estudio, las respuestas de anticuerpos en plasma y/o suero se midieron hasta 122 días después del inicio de los síntomas y se compararon con las respuestas de 1548 personas cuyas muestras de sangre se extrajeron antes de la pandemia.
Investigadores canadienses dirigidos por Baweleta Isho analizaron la respuesta de anticuerpos contra el SARS-CoV-2 durante un período de 115 días en el suero y la saliva de 567 pacientes y también encontraron respuestas de anticuerpos que duraron más de tres meses.
Anita S. Iyer et al., "Persistencia y deterioro de las respuestas de anticuerpos humanos al dominio de unión al receptor de la proteína espiga del SARS-CoV-2 en pacientes con COVID-19", publicado el 8 de octubre de 2019. 2020 en Ciencia Inmunología, doi: 10.1126/sciimmunol.abe0367
Baweleta Isho et al, "Persistencia de las respuestas de anticuerpos en suero y saliva a los antígenos de pico del SARS-CoV-2 en pacientes con COVID-19", publicado el 8 de octubre de 2019. 2020 en Ciencia Inmunología, doi: 10.1126/sciimmunol.abe5511
++++++++++++
Las mujeres embarazadas y las que acaban de dar a luz tienen un curso prolongado e inespecífico de COVID
Un estudio de cohorte prospectivo a nivel nacional en EE. UU. está inscribiendo a mujeres embarazadas y mujeres hasta seis semanas después del embarazo con diagnóstico o sospecha de infección por SARS-CoV-2. Se analiza el aspecto clínico y el curso de la enfermedad.
De 991 participantes registrados entre el 22 de marzo y el 10 de julio de 2020, 736 tenían síntomas de COVID-19 en el momento de la prueba, 594 de los cuales dieron positivo por SARS-CoV-2. La edad media fue de 31,3 años. El 95 por ciento recibió atención ambulatoria.
Los síntomas iniciales más comunes en la cohorte de pacientes que dieron positivo para la infección por SARS-CoV-2 fueron tos (20 %), dolor de garganta (16 %), dolores corporales (12 %) y fiebre (12 %). . La mediana del tiempo hasta la resolución de los síntomas fue de 37 días (IC del 95 %: 35-39). Una cuarta parte (25 por ciento) de los participantes que dieron positivo por SARS-CoV-2 tuvieron síntomas que duraron ocho semanas o más.
Los resultados sugieren, argumentan los autores, que las pacientes embarazadas tienen una presentación clínica y una morbilidad diferentes a las de la población no embarazada infectada con COVID-19. Por ejemplo, las mujeres embarazadas muestran una menor prevalencia de fiebre y mayores índices de fatiga, dolores corporales y de cabeza. Además, el embarazo en pacientes con COVID conduce a un curso prolongado de la enfermedad.
Yalda Afshar et al., "Presentación clínica de la enfermedad por coronavirus 2019 (COVID-19) en personas embarazadas y recientemente embarazadas", Obstetrics & Ginecología: 7 de octubre de 2020 - Volumen Artículos más recientes - Edición - 10.1097/AOG.0000000000004178 doi: 10.1097/AOG.00000000000004178
12 octubre 2020-----------------------------------------
La pérdida del olfato también es común en los casos leves y moderados de COVID
La pérdida del olfato y el gusto se encuentran entre los síntomas registrados de la infección por SARS-CoV-2. Se sospecha que existe una conexión neuronal entre la enfermedad viral y que se ve afectada la zona del bulbo olfativo que está destinada a la formación del sentido del olfato, aquí es donde anida la enzima que ayuda al virus a entrar en el cuerpo. Investigadores de la Escuela de Medicina de la Universidad Johns Hopkins en Baltimore encontraron que las muestras de tejido de la nariz contenían un nivel muy alto de la enzima ACE-2 (enzima convertidora de angiotensina II).
Estudio de EE. UU.
Enzima responsable de la pérdida del olfato en la COVID-19
Una enzima permite que el coronavirus entre en las células y, por lo tanto, es responsable de la pérdida del sentido del olfato en muchos pacientes. Los investigadores estadounidenses llegan a esta conclusión y hacen una propuesta para una terapia.
Sin embargo, hasta ahora ha habido pocos resultados cualitativos sobre los trastornos del olfato. Por lo tanto, no se documenta exactamente cuántos pacientes tienen realmente trastornos temporales del olfato y el gusto. Un pequeño estudio indio ahora ha proporcionado datos medidos objetivamente. Según las pruebas objetivas, más pacientes se ven afectados por la alteración del sentido de lo que ellos mismos dicen.
Las pruebas objetivas muestran una preocupación real
Los pacientes tenían cursos de COVID de leves a moderados y no estaban en la unidad de cuidados intensivos. Cuando se les preguntó acerca de los síntomas, casi el 27 por ciento afirmó que tenía un deterioro del sentido del olfato (n = 62). Casi el once por ciento había perdido el sentido del gusto. Objetivamente, sin embargo, hubo significativamente más: según las pruebas, un buen 41 por ciento de los participantes del estudio (n = 95) tienen deficiencias aquí. Un tercio de los participantes del estudio había perdido por completo el sentido del olfato. Los resultados confirman nuevamente el síntoma de una infección por SARS-CoV-2, que es una de las quejas más comunes después de la tos, la fiebre y la fatiga.
Rajkumar, I. et al. "Análisis contemporáneo de la disfunción olfativa en pacientes leves a moderados con Covid 19 en un centro de atención médica terciaria" publicado el 30 de septiembre de 2020 en Indian J Otolaryngol Head Neck Surg, doi: 10.1007/s12070-020-02175-3
++++++++++++
Los pacientes jóvenes de COVID con comorbilidades tienen un alto riesgo
El 21 % de los pacientes hospitalizados con COVID-19 de 18 a 34 años requirieron cuidados intensivos, el 10 % requirió ventilación mecánica y el 2,7 % murió. Eso muestra un nuevo estudio de EE. UU. que examinó los perfiles clínicos y las historias de 3222 adultos jóvenes hospitalizados por COVID-19 en los EE. UU.
Según los autores del estudio, llamó la atención que la tasa de mortalidad de los pacientes jóvenes en el hospital, aunque más baja que la de los adultos mayores con COVID-19, es aproximadamente el doble que la de los adultos jóvenes con infarto agudo de miocardio. Los adultos jóvenes con más de una comorbilidad (obesidad, hipertensión o diabetes) tenían un riesgo similar de mala evolución de la enfermedad que los adultos de mediana edad sin comorbilidad.
Y, más de la mitad de los pacientes que tuvieron que ser hospitalizados eran afroamericanos o hispanos, lo que concuerda con hallazgos previos de gravedad desproporcionada de la enfermedad en estas poblaciones. Dado el fuerte aumento de las tasas de infección por COVID-19 entre los adultos jóvenes, estos resultados subrayan la importancia de las medidas de prevención de infecciones en este grupo de edad.
Cunningham, J., Vaduganathan, M., Claggett, B., et al. "Resultados clínicos en adultos jóvenes estadounidenses hospitalizados con COVID-19". JAMA Intern Med. Publicado en línea el 9 de septiembre de 2020. doi:10.1001/jamainternmed.2020.5313
9. octubre 2020-----------------------------------------
Los niños con COVID-19 sufren deficiencia de vitamina D
A principios de septiembre, un estudio de cohorte retrospectivo concluyó que la deficiencia de vitamina D aumenta el riesgo relativo de dar positivo por SARS-CoV-2 (ver cuadro). Un estudio turco está examinando ahora si esto también se aplica a los niños. Este estudio incluyó a 85 niños entre las edades de un mes y 18 años, incluidos 40 pacientes diagnosticados con COVID-19 y 45 controles sanos con niveles normales de vitamina D.
Estudio de cohortes
El estado de la vitamina D podría influir en el riesgo de infección
Según un estudio, el riesgo relativo de dar positivo por SARS-CoV-2 es 1,77 veces mayor en pacientes con un estado deficiente de vitamina D que en pacientes con valores normales.
Resultado: los niños con COVID-19 tenían significativamente más probabilidades de tener niveles bajos de vitamina D (n: 29, 72,5 %) que los del grupo de control (n: 11, 27,5 %). Al mismo tiempo, el síntoma de fiebre fue significativamente más común en el grupo 1 (34,5 por ciento) que en el grupo 2 (0 por ciento). Sin embargo, no se encontraron correlaciones significativas entre otros parámetros clínicos y los niveles de vitamina D. Por lo tanto, los autores no asumen que la vitamina D desempeñe un papel en la fisiopatología de los pacientes jóvenes con COVID-19.
K Yilmaz K, V. Şen, "¿Es la deficiencia de vitamina D un factor de riesgo para Covid 19 en niños?", Pediatr Pulmonol. 5 de octubre de 2020. doi: 10.1002/ppul.25106. Epub antes de la impresión. PMID: 33017102.
8. octubre 2020-----------------------------------------
Las infecciones con otros coronavirus que ya se han superado pueden debilitar el curso
Investigadores de la Facultad de Medicina de la Universidad de Boston, en colaboración con el Centro Médico de Boston, han realizado un estudio para investigar hasta qué punto las infecciones pasadas asociadas con los cuatro coronavirus endémicos comunes pueden influir en el curso de la enfermedad COVID-19. Estos virus (OC43, HKU1, NL63 y 229E) se encuentran en casi todo el mundo y causan principalmente infecciones respiratorias.
Para ello, los científicos utilizaron los datos de casi 16 000 pacientes a los que se les había realizado la prueba de uno de los coronavirus patógenos humanos en los últimos cinco años. Aquí 875 casos dieron un resultado de prueba positivo. En comparación con el grupo de pruebas negativas, no hubo indicios graves de comorbilidades. Por otro lado, los hallazgos de las comparaciones de pacientes de COVID-19 con pruebas positivas anteriores, cuyo número era de 1.812 en la base de datos, son diferentes: El grupo de los que tuvieron que ser hospitalizados con una infección comprobada y ya recuperada con uno de los otros cuatro coronavirus y murió fue del 4,8 por ciento, muy por debajo de la tasa de mortalidad de aquellos que murieron sin reacciones inmunes a los otros corona virus (17,7 por ciento).
La conclusión de la investigación es, por tanto, que las infecciones previas por coronavirus pueden atenuar un curso de COVID-19. Los datos muestran una tasa de mortalidad más baja para este grupo de pacientes. Sin embargo, según los conocimientos actuales, la infección por el nuevo virus no se puede prevenir.
Sagar, M. et al. "La infección endémica reciente por coronavirus está asociada con una COVID-19 menos grave" publicado en línea el 30 de septiembre de 2020 en JCI: https://doi.org/10.1172/JCI143380
++++++++++++
El accidente cerebrovascular puede ser el primer síntoma en pacientes más jóvenes con COVID-19
Para su metanálisis, un equipo internacional de científicos examinó diez estudios que informaron la incidencia de accidentes cerebrovasculares en pacientes con COVID-19 y los combinó con trabajos inéditos de Canadá. También realizaron una búsqueda sistemática adicional de series de accidentes cerebrovasculares en pacientes con COVID-19 (n=125) y las consideraron junto con casos no publicados previamente de Canadá, EE. UU. e Irán (n=35).
El análisis de las características clínicas y la mortalidad se realizó por separado por grupo de edad (<50, 50-70,> 70 años). Resultado: la proporción de pacientes con COVID-19 con accidente cerebrovascular (1,8 %, IC del 95 %, 0,9-3,7 %) y mortalidad fue del 34,4 %, IC del 95 %, 27,2-42,4 %).“Extraordinariamente alta”, escriben los científicos. La oclusión de grandes vasos fue alta en todos los grupos de edad, incluso en ausencia de factores de riesgo o comorbilidades. La conclusión: el accidente cerebrovascular es relativamente común en pacientes con COVID-19 y tiene consecuencias devastadoras para todos los grupos de edad.
Hallazgos adicionales: el 42,9 % de los pacientes con accidente cerebrovascular menores de 50 años no tenían factores de riesgo ni comorbilidades anteriores, y el 48,3 % de los accidentes cerebrovasculares ocurrieron antes de la aparición de los síntomas de la COVID-19.
Sebastian Fridman et al., "Riesgo de accidente cerebrovascular, fenotipos y muerte en COVID-19: revisión sistemática y casos notificados recientemente", Neurología, publicado antes de la impresión el 15 de septiembre de 2020 DOI:10.1212/WNL.000000000001085
5. octubre 2020-----------------------------------------
Los errores en el sistema inmunitario juegan un papel importante en los casos graves
En un estudio in vitro, un equipo de investigación internacional de la Universidad Rockefeller de Nueva York examinó muestras de sangre de 987 personas con una infección por covid-19 potencialmente mortal. En 101 pacientes, encontraron anticuerpos dirigidos contra el propio interferón del cuerpo y neutralizaron su capacidad para bloquear el SARS-CoV-2. Estos anticuerpos no se encontraron en 663 personas con infección asintomática o leve y solo estaban presentes en 4 de 1227 personas sanas. También llama la atención que el 95 por ciento de los pacientes afectados por esta inmunodeficiencia son hombres. Según los científicos, la inmunodeficiencia encontrada es responsable del desarrollo de neumonía COVID-19 potencialmente mortal en al menos el 2,6 por ciento de las mujeres y el 12,5 por ciento de los hombres.
Paul Bastard et al, "Autoanticuerpos contra IFN tipo I en pacientes con COVID-19 potencialmente mortal", publicado en línea
24 de septiembre de 2020,
DOI: 10.1126/ciencia.abd4585
++++++++++++
La deficiencia genética de interferón puede influir en el curso de la enfermedad
Un segundo estudio trata sobre la conexión entre los cambios genéticos y los cursos severos de COVID-19. Los autores examinaron los 13 segmentos de genes en 659 pacientes que, según estudios previos, se habían asociado con un defecto en el mecanismo del interferón. Identificaron mutaciones raras en ocho de estas secciones de genes en los genomas de 23 de los pacientes examinados. Los niveles de interferón en la sangre de estos pacientes también eran extremadamente bajos.
Según los autores, se puede suponer que en este 3,5 por ciento de los pacientes gravemente enfermos, una falta de interferón determinada genéticamente dificultó la infección. Esto también sugiere, se dice, que la administración de interferón en pacientes seleccionados puede tener un beneficio terapéutico, al menos al principio del curso de una infección por SARS-CoV-2.
Qian Zhang et al., "Errores congénitos de la inmunidad de IFN tipo I en pacientes con COVID-19 potencialmente mortal", publicado en línea el 24 de septiembre de 2020, DOI: 10.1126/science.abd4570
30 septiembre 2020-----------------------------------------
COVID-19 también es significativamente más peligroso que la gripe para adultos de mediana edad
Un nuevo análisis de metarregresión muestra que existe una relación exponencial entre la edad y la tasa de mortalidad por infección (IFR) de COVID-19. Sin embargo, si bien las IFR específicas por edad estimadas para niños y adultos jóvenes son muy bajas, aumentan progresivamente al 0,4 % a los 55 años, al 1,3 % a los 65 años, al 4,2 % a los 75 años y al 14 % a los 85 años.
A modo de comparación: en los EE. UU., por ejemplo, la gripe tiene una IFR del 0,05 % durante un período de varios años. Otro hallazgo: el 90 por ciento de la variación geográfica observada internacionalmente en el IFR puede explicarse por la estructura de edad de la población respectiva.
En opinión de los autores, la IFR para COVID-19 no debe considerarse como un parámetro fijo, sino como estrechamente relacionado con el patrón de infección específico de la edad. En consecuencia, la acción de salud pública para reducir la infección entre los adultos mayores podría reducir significativamente el número total de muertes.
Después de una selección inicial de 1145 estudios, los autores revisaron el texto completo de 111 estudios, de los cuales 50 estudios fueron excluidos debido a la falta de datos específicos por edad sobre la prevalencia o muerte de COVID-19.
Andrew T. Levin et al., "Evaluación de la especificidad por edad de las tasas de mortalidad por infección por COVID-19: revisión sistemática, metanálisis e implicaciones para las políticas públicas", medrxiv.org, 24 de septiembre de 2020, https:/ / www.medrxiv.org/content/10.1101/2020.07.23.20160895v5.full.pdf
++++++++++++
La presión arterial alta aumenta el riesgo de progresión grave de la COVID-19
Un estudio de cohorte de China y el Reino Unido evaluó el curso de 472 pacientes que contrajeron COVID-19 entre el 16 de enero y el 10 de marzo. El estudio examinó la influencia de la presión arterial alta en la probabilidad de ingreso a la unidad de cuidados intensivos, ventilación mecánica o un desenlace fatal de la enfermedad.
Resultado: el criterio de valoración compuesto, es decir, uno de los tres eventos, se produjo en 65 (13,8 %) de todos los pacientes examinados. El análisis de regresión logística paso a paso multivariante mostró que la edad avanzada (odds ratio [OR] 1,39, intervalo de confianza (IC) del 95% 1,05-1,85 por incremento de 10 años), antecedentes de hipertensión (OR 2,82, IC del 95% 1,09-7,29), neutrófilos (OR 1,33) y el nivel de lactato deshidrogenasa (OR 1,01) se asociaron de forma independiente con el criterio de valoración. Los pacientes hipertensos, en cambio, tenían mayor riesgo de ingreso en UCI, necesidad de ventilación mecánica y muerte. Los fármacos antihipertensivos no tuvieron efecto sobre los resultados.
Xiong Tian-Yuan et al., "La hipertensión es un factor de riesgo de resultados adversos en pacientes con enfermedad por coronavirus 2019: un estudio de cohorte". Ann Med. 2020 noviembre;52(7):361-366. doi: 10.1080/07853890.2020.1802059. Epub 2020 31 de julio. PMID: 32716217.
22 septiembre 2020-----------------------------------------
La vacuna BCG protege a las personas mayores de infecciones respiratorias
En un estudio aleatorizado publicado en Cell, la vacunación con la vacuna contra la tuberculosis BCG en sujetos mayores de 65 años redujo significativamente el número de infecciones respiratorias. No está claro si un enfoque similar también podría proteger contra COVID-19, pero actualmente varios estudios internacionales lo están examinando. Para el estudio, los médicos del Hospital Universitario de Atenas Attikon comenzaron en septiembre de 2017 a vacunar a los pacientes mayores de 65 años con BCG o un placebo al momento del alta.
El estudio iba a continuar durante algún tiempo, pero en vista de la pandemia, los científicos decidieron realizar un análisis intermedio. Esto incluyó a 150 sujetos, explican los científicos, con un total de 198 sujetos que participaron en el estudio en ese momento. Con gran efecto: en los primeros 12 meses después del alta hospitalaria, solo el 2,0 por ciento de los ancianos vacunados con BCG (n=78) desarrolló una infección respiratoria, pero el 42,3 por ciento en el grupo placebo (n=72).
Evangelos J. Giamarellos-Bourboulis et al., "Activate: ensayo clínico aleatorizado de la vacunación con BCG contra la infección en ancianos", Cell, publicado el 31 de agosto de 2020, DOI:https://doi.org/10.1016/ j.cell.2020.08.051
15. septiembre 2020-----------------------------------------
El SARS-CoV-2 puede afectar las células cerebrales
Ya se ha demostrado que el SARS-CoV-2 no solo se limita a infectar los pulmones, sino que también ataca células de vasos y órganos como el hígado, el corazón y los riñones. Los investigadores ahora han publicado los resultados de los experimentos que muestran que el virus también puede atacar las células del cerebro. Se detectó previamente mediante la detección de anticuerpos en el tejido de la corteza en tres pacientes fallecidos con COVID-19. En la Escuela de Medicina de Yale en New Haven/Connecticut, los experimentos con ratones y cultivos de células madre para el análisis de células cerebrales en el laboratorio ahora muestran que estas también son atacadas.
En consecuencia, los coronavirus parecen ser capaces de identificar las células nerviosas y preferir las neuronas corticales de la corteza cerebral en particular. Sin embargo, los investigadores encontraron que la infección no resultó en la muerte de las neuronas, pero sí ocurrió la muerte celular en el área circundante. Esto podría deberse a que las células no tienen suficiente oxígeno debido a la infección. Los investigadores pudieron demostrar claramente la formación del receptor ACE2 en las células cerebrales, que es un requisito previo para ingresar a ellas y, por lo tanto, para la infección. Hasta el momento no está claro cómo llegaron los virus al cerebro, posiblemente a través de los vasos sanguíneos. Sin embargo, también sería posible la vía directa desde la mucosa nasal a través de los nervios olfativos hasta el cerebro.
En el experimento con ratones, la infección del cerebro fue exitosa. Los animales perdieron mucho peso y murieron. Mientras que otros animales de prueba cuyos pulmones estaban infectados tendían a enfermarse fácilmente y no perdían peso.
Iwasaki, A. et al; "Neuroinvasion of SARS-CoV-2 in human and mouse brain" publicado el 08 de septiembre de 2020 doi: https://doi.org/10.1101/2020.06.25.169946
14 septiembre 2020-----------------------------------------
Teoría de la inmunidad: ¿otro beneficio del uso de mascarillas?
Investigadores estadounidenses publicaron la semana pasada la hipótesis de que el bajo enfrentamiento al virus al usar mascarillas posiblemente podría generar una respuesta inmunológica sin una infección peor.
Las mascarillas y la protección de boca y nariz protegen principalmente a otras personas de posibles contagios a través de gotitas y aerosoles. Si todos usan uno en las áreas cerradas de la vida pública, se realiza una gran parte de la protección contra la infección, hasta ahora, los científicos y los médicos están de acuerdo. Dos científicos de EE. UU. van ahora un paso más allá y publican una teoría que atribuye a las máscaras otro efecto útil. En su opinión, usar protección para la boca y la nariz puede ayudar a volverse inmune al SARS-CoV-2.
Monica Ghandi y George Rutherford, de la Universidad de California en San Francisco, explican su enfoque en un artículo de opinión publicado en el New England Journal of Medicine de la siguiente manera: La mayoría de las máscaras retienen la mayor parte del orinal, pero una pequeña parte pasa con el aire de respiración el material en el aire ambiente. Idealmente, esta cantidad de virus es tan pequeña que otras personas, especialmente porque también usan una máscara, no se infectan. El sistema inmunológico puede combatir la pequeña dosis de patógenos. Una posible infección leve pasa desapercibida. El bajo número de virus también significa que los síntomas son menos pronunciados.
Sin embargo, y este es el núcleo de la hipótesis, el contacto con los virus podría conducir a una reacción inmune y la inmunidad podría desarrollarse a partir de esto. Esto puede servir como protección contra otras infecciones. Los investigadores atribuyen este enfoque a la llamada variolación en intentos anteriores de vacunación contra la viruela, en los que a los pacientes se les administraba una secreción con una pequeña cantidad de virus frotándola en la piel. La esperanza era que la cantidad fuera suficiente para generar una respuesta inmunológica, pero no para desencadenar una infección.
Sin embargo, aún no se ha demostrado si las infecciones leves y asintomáticas también pueden conducir a una inmunidad sostenida y si una pequeña dosis de virus también puede desencadenar un efecto más fuerte.
Mónica Gandhi, George W. Rutherford; "Enmascaramiento facial para Covid-19 - Potencial de 'variación'" mientras esperamos una vacuna", publicado el 8 de septiembre de 2020 en NEJM.org; DOI: 10.1056/NEJMp2026913
++++++++++++
Los problemas clínicos inexplicables podrían deberse a una enfermedad COVID-19 no reconocida
En una clínica de París, se produjo un hallazgo incidental interesante al comprobar el rendimiento analítico de la prueba de anticuerpos "Abbott SARS-CoV-2 IgG Assay". La prueba de 259 sujetos, en la que también se compararon las tasas de positividad de SARS-CoV-2 IgG en áreas del hospital positivas y libres de COVID-19, certificó el método con una sensibilidad del 94 por ciento y una especificidad de 100 por ciento
Notablemente, sin embargo, varios pacientes hospitalizados en áreas supuestamente libres de COVID-19 y que presentaban una variedad de características clínicas inexplicables, incluidos trastornos cardíacos, vasculares, renales, metabólicos e infecciosos, fueron inesperadamente seropositivos. Los autores concluyen que la serología del SARS-CoV-2 también puede ser una herramienta útil para el diagnóstico retrospectivo de las infecciones por COVID-19.
Hélène Péré et al.; "Diagnóstico inesperado de trastornos asociados a COVID-19 por serología específica de SARS-CoV-2", Journal of Clinical Virology, volumen 132, noviembre de 2020, 104568, https://doi.org/10.1016/j.jcv.2020.104568
11 septiembre 2020-----------------------------------------
Diferentes formas de dolor de cabeza en el SARS-CoV-2
El espectro de dolores de cabeza asociados con una infección por SARS-Cov-2 es diverso. Para un estudio con 112 pacientes, que ellos mismos trabajan como profesionales médicos en el sector de la salud, los científicos dirigidos por Jesús Porta-Etessam, de la facultad de neurología de la Universidad Complutense de Madrid, cuestionaron y examinaron las características de los dolores de cabeza. Estos ocurrieron independientemente de la fiebre y se describen de manera diferente. El síntoma apareció al tercer o cuarto día de la infección.
46 por ciento de los pacientes informaron dolores de cabeza hemicraneales en un lado, 42,5 por ciento informaron dolor con un carácter holocraneal sordo y opresivo y 17,7 por ciento informaron dolores de cabeza occipitales. Con el 80 por ciento de los encuestados, la gran mayoría describió el dolor como opresivo en cualquier caso. El 17 por ciento de los pacientes había tenido previamente dolores de cabeza regulares en forma de migrañas. Describieron más comúnmente el dolor de cabeza como palpitante durante la enfermedad. Algunos pacientes también sufrieron náuseas y sensibilidad a la luz. Los operadores del estudio atribuyen la apariencia heterogénea del dolor a varios mecanismos fisiopatológicos.
Porta-Etessam J. et al. Espectro de dolores de cabeza asociados con la infección por SARS-CoV-2: estudio de profesionales de la salud. Dolor de cabeza J Cabeza Dolor de cara. 2020 :1697-1704. doi:10.1111/cabeza.13774
10 septiembre 2020-----------------------------------------
Las medidas de higiene del coronavirus también previenen otras infecciones
Las infecciones adquiridas en el hospital (HAI) son complicaciones comunes en pacientes agudos hospitalizados en unidades neurológicas, particularmente en pacientes con accidente cerebrovascular. Un estudio italiano ahora examinó si las medidas de higiene mejoradas por la pandemia dieron como resultado una disminución de HAI en unidades neurológicas "libres de COVID". Para este propósito, 319 pacientes hospitalizados desde el 8 de marzo de 2020 en los departamentos de neurología y accidente cerebrovascular del Hospital Policlínico Umberto I de Roma y dados de alta antes del 31 de mayo de 2020 (n = 103) fueron incluidos en el estudio y comparados con pacientes hospitalizados durante el mismo período en 2019 (n=216).
Resultado: en pacientes ingresados en 2019, la incidencia de IRAS fue del 31,5 % (95 % intervalo de confianza (IC): 0,25-0,38) en comparación con el 23,3 % (95 % -Intervalo de confianza: 0,15-0,32) en 2020 (p =0,12). La hospitalización se asoció de forma independiente con un menor riesgo de IRAS en 2020 y se asoció con un menor número de IRAS y un menor número de antibióticos prescritos por paciente. Los autores ven evidencia de los efectos de medidas de higiene más estrictas en las HAI.
Emanuele Irelli et al., "El impacto potencial de las medidas higiénicas mejoradas durante el brote de COVID-19 en las infecciones adquiridas en el hospital: un estudio pragmático en unidades neurológicas", Journal of the Neurological Sciences Volumen 418, 15 de noviembre de 2020, 117111 , https://doi.org/10.1016/j.jns.2020.117111
++++++++++++
COVID-19 aparentemente puede causar diabetes por deficiencia de insulina
Científicos del University Hospital Schleswig-Holstein (UKSH) informan de un caso en el que las manifestaciones de diabetes insulinodependiente, propias de la diabetes mellitus tipo 1, se produjeron tras una infección por SARS-CoV-2 en un paciente de 19 años. años de edad El historial del paciente reveló una probable infección por COVID-19 5-7 semanas antes de la admisión.
Curiosamente, el paciente portaba un genotipo de antígeno leucocitario humano que se pensaba que confería solo un pequeño aumento en el riesgo de desarrollar diabetes mellitus tipo 1 autoinmune. Aunque el informe no puede establecer completamente la causalidad entre COVID-19 y el desarrollo de diabetes en este paciente, los autores dicen que se puede suponer que el SARS-CoV-2 atacó las células beta en el páncreas aquí.
Hollstein, T. et al. "Diabetes mellitus insulinodependiente con autoanticuerpos negativos después de la infección por SARS-CoV-2: informe de un caso. Nat Metab (2020). https://doi.org/10.1038/s42255-020-00281-8
-----------------------------------------
En este punto, el equipo editorial de zm brinda regularmente una breve descripción de estudios seleccionados sobre el SARS-CoV-2.