Las pandemias como la del Covid-19 se han vuelto más probables como resultado del flujo global de tráfico y mercancías.
Epidemias mundiales recientes incluyen el cólera y la gripe española.
Enfermedades como estas han contribuido significativamente a reconocer la salud pública como un valor y promoverla institucionalmente. Un resultado de esto es la Organización Mundial de la Salud.
El principal representante de esta higiene ambiental o condicional en Alemania fue Max von Pettenkofer (1818-1901), el primer profesor alemán de higiene. Sus obras extremadamente diversas temática y metódicamente fueron impulsadas esencialmente por las epidemias de cólera de la década de 1850. Utilizando métodos químicos y fisiológicos, y luego también técnicos y estadísticos, Pettenkofer analizó todas las condiciones que pueden afectar la salud y la vida de las personas: nutrición, vestimenta, calefacción, ventilación, luz y condiciones del suelo, higiene en escuelas, hospitales y alojamientos masivos, agua y agua. abastecimiento, alcantarillado y las especiales condiciones de vida en las ciudades. Las investigaciones de Pettenkofer y sus métodos experimentales para mejorar la higiene, junto con el problema de la prevención de enfermedades, que se agudizó cada vez más en las grandes ciudades y las nuevas regiones industriales, condujeron a una política de salud moderna. La seguridad de la salud se convirtió en un área política, económica y administrativa separada, y antes se realizaron grandes inversiones inimaginables en la infraestructura relacionada con la salud de las ciudades. Entre otras cosas, se vieron afectadas casas residenciales, suministro de alimentos, construcción de carreteras, alcantarillado, higiene industrial, mataderos, mercados, eliminación de basura y mucho más.
Cargando...
© Alamy / Sala de lectura 2020 (detalle)
Investigación causal | Un libro publicado en Estados Unidos en 1895 reprodujo este gráfico, que el médico Robert Koch utilizó para analizar un brote de cólera en Hamburgo en 1892. Se dibujan tuberías de agua, calles, edificios, patios y bombas de agua en un distrito de Hamburgo.
Cuando el cólera se desató, Pettenkofer vio las causas en las aguas subterráneas y en el suelo. Otros científicos, como el anatomista italiano Filippo Pacini (1812–1883), creían que la enfermedad era causada por bacterias. Sin embargo, no se dieron cuenta hasta que el médico Robert Koch (1843-1910) logró obtener patógenos puros del cólera en la década de 1880. Koch también reconoció que las bacterias se transmiten con el agua.
Koch primero desarrolló el enfoque de probar que los gérmenes bacterianos son la causa de una enfermedad con ántrax e infecciones de heridas y lo aplicó a la tuberculosis. Por lo tanto, provocó un vuelo de fantasía en bacteriología; numerosos investigadores siguieron sus pasos y pronto descubrieron un agente infeccioso tras otro. Para el sistema de salud, esto significó un cambio importante en la estrategia: los patógenos ahora podrían combatirse específicamente, por ejemplo, aislando a los portadores de gérmenes; Además, se podría echar un vistazo a los hosts intermedios y las rutas de transmisión. Las terapias destinadas a inmunizar a los pacientes prometían un futuro más saludable.
Perspectiva horizontal versus vertical
Las perspectivas alternativas, ya sea el entorno de vida o patógenos específicos como causa de la enfermedad, pronto entraron en conflicto entre sí. Pettenkofer trató de ver el curso de la enfermedad de manera integral y derivar intervenciones en el sector público a partir de esto. Formulado desde la perspectiva actual, vio la epidemia como un proceso integral y complejo e intervino "horizontalmente" trabajando para limpiar todo el entorno de los afectados. Vio en cada germen una causa necesaria pero no suficiente para el brote de una enfermedad.
Koch, por otro lado, siempre asumió la efectividad específica del germen, como se demostró en el laboratorio. Su único objetivo era aislar y destruir el germen bacteriano o interrumpir la cadena de infección, tanto en el área clínica como luego en sus medidas de control de enfermedades públicas. En otras palabras: Koch intervino "verticalmente" y prestó poca o ninguna atención al entorno de los afectados.
Cargando...
© Alamy / Cultura Creativa Ltd / Callista Images (detalle)
Bacterias del cólera | Micrografía electrónica de la bacteria Vibrio cholerae, el agente causante del cólera. Fueron descritos por el anatomista italiano Filippo Pacini en 1854.
Este conflicto se expresó, entre otras cosas, en un hecho histórico-médico notable. Durante la epidemia de cólera en Hamburgo en 1892, Koch anunció que la bacteria causante de la enfermedad y su propagación a través del agua potable eran la única causa. Esto provocó que Max von Pettenkofer y su alumno Rudolf Emmerich (1852-1914) experimentaran con ellos mismos. En octubre de 1892, ambos ingirieron una solución que contenía la bacteria del cólera (Vibrio cholerae) que les habían enviado desde el laboratorio de Koch. Su razonamiento: si una infección con los microbios es suficiente para causar cólera, se enfermarían; de lo contrario, no.
Pettenkofer solo tuvo síntomas leves, mientras que Emmerich casi muere. Pettenkofer publicó un minucioso informe del autoexperimento en el que resumía que la ingesta de la bacteria del cólera por sí sola no enferma, sino que las condiciones ambientales son importantes. Un suministro de agua libre de gérmenes no es suficiente para protegerse de las epidemias, pero las condiciones locales también deben diseñarse de tal manera que una epidemia no pueda desarrollarse en absoluto. Concluyó cáusticamente: »Yo también quisiera convertirme en contagionista, la vista es tan conveniente y ahorra todo pensamiento posterior.«
¿Qué tan mortal es el coronavirus? ¿Qué se sabe de los casos en Alemania? ¿Cómo puedo protegerme del Sars-CoV-2?
Respondemos estas preguntas y más en nuestras preguntas frecuentes. Respuestas detalladas a
Lea la versión delta aquí. Puede leer más sobre este tema en nuestra página de enfoque
»Cómo el coronavirus está cambiando el mundo«. También tenemos cobertura mundial de Scientific American, Spectrum of Science y otras ediciones internacionales.
combinados en una página.
Otro intercambio de golpes entre las escuelas de Koch y Pettenkofer ocurrió como resultado de la epidemia de tifus de Gelsenkirchen de 1901. Alrededor de 3.300 personas enfermaron, alrededor de 500 de ellas murieron a causa de la infección. Debido a que el verano había sido seco y el consumo de agua era alto, los operadores de las obras locales de abastecimiento de agua habían tendido una tubería en el Ruhr y alimentado agua sin tratar en las obras de la tubería. Koch, llamado como experto, se dio cuenta rápidamente de esto y consideró establecida la causa; el flujo de entrada sin limpiar se cerró.
En 1904 hubo un caso judicial en el que Koch y Emmerich actuaron como expertos. El primero estaba convencido de que las bacterias tifoideas presentes en el agua potable (lo que había sido probado después de muchos experimentos en el laboratorio) habían causado la epidemia. El segundo insistió en que el motivo era la falta de higiene en la región completamente contaminada y abandonada. El debate se intensificó cuando se supo que los operadores de las obras hidráulicas habían estado explotando el Ruhr de forma permanente durante más de un año. Así, durante mucho tiempo, más de un tercio del agua potable alimentada no había sido pretratada sin que se produjera una epidemia. Los jueces no pudieron llegar a un veredicto. Sin embargo, como resultado de la disputa, el agua del grifo recibió el estatus de producto alimenticio, que se trata como en Alemania hasta el día de hoy y, por lo tanto, está estrictamente controlada.
Cargando...
© Alamy / Interfoto / Historia (detalle)
Hospital de campaña | Durante la epidemia de cólera en Hamburgo en 1892, se estableció un hospital de campaña para aislar y tratar a los enfermos. La enfermedad cobró alrededor de 8.600 vidas.
El cólera no solo impuso una nueva perspectiva sobre las enfermedades y epidemias, sino que también mostró claramente cuántos esfuerzos internacionales para asegurar la salud se habían vuelto necesarios. La enfermedad infecciosa se extendió por todo el mundo en varias oleadas pandémicas, favorecida por el transporte marítimo internacional, que aumentó significativamente a raíz del imperialismo y la industrialización. De 1817 a 1824 llegó a Europa, probablemente partiendo de la India; De 1826 a 1841 llegó a América del Norte. Entre 1852 y 1876, en parte a causa de la guerra de Crimea, estalló varias veces en Europa, desde donde volvió a extenderse a América. Otra ola entre 1882 y 1896 provocó una epidemia en Hamburgo en 1892, que mató a 8600 personas y aún hoy se recuerda. Los emigrantes infectados viajaron desde Hamburgo a Nueva York a bordo de barcos, donde la enfermedad siguió propagándose.
Marcado con tiza si se sospecha enfermedad
Para evitar que esto suceda en el futuro, el gobierno federal de EE. UU. creó islas artificiales en la costa de la ciudad de Nueva York donde los inmigrantes que llegaban con enfermedades infecciosas podían ser puestos en cuarentena. En 1892 se estableció una estación de tránsito de cuarentena en Ellis Island, que todavía se puede visitar hoy. Allí fue bastante duro: a los enfermos no se les permitía entrar y tenían que volver a salir, los niños eran separados de sus padres. Si los que llegaban habían abandonado el barco, tenían que usar una escalera para registrarse. El personal de la estación examinó el modo de andar de quienes llegaban a las escaleras y luego examinó su estado general de salud. Los sospechosos recibieron una marca de tiza en la espalda y tuvieron que estar en cuarentena durante mucho tiempo. Por lo tanto, la isla pronto fue conocida popularmente como la "Isla de las Lágrimas".
Si bien el transporte marítimo ayudó al cólera a cruzar los océanos, la propagación continental de la enfermedad a menudo estuvo relacionada con los movimientos de tropas. En general, se hizo evidente que el flujo cada vez mayor de bienes y personas en carreteras, ferrocarriles y rutas marítimas en el siglo XIX hizo cada vez más necesaria la protección de la salud a nivel internacional. Debido a las epidemias que ahora se repiten con regularidad, se han celebrado conferencias de salud tanto regionales como internacionales desde mediados de siglo, que culminaron en una convención internacional sobre higiene en 1903 (firmada como parte de la 11ª Conferencia Sanitaria Internacional). En 1920, la Liga de las Naciones estableció comisiones ocasionales de epidemias y en 1923 estableció una sección de higiene y un consejo asesor. En 1948 se fundó la Organización Mundial de la Salud.
También te puede interesar:
Spectrum Compact: Colds - Todo sobre la tos, la secreción nasal y la ronquera
También te puede interesar:
Resfriado: todo sobre la tos, la secreción nasal y la ronquera
Espectro compacto
Un resultado concreto de estos esfuerzos fueron las oficinas en los puntos centrales del tráfico marítimo internacional, que debían monitorear la epidemia, pasar los informes correspondientes y llevar a cabo las medidas de cuarentena. Al principio, el cólera fue el foco de atención; tras el estallido de una oleada de peste a finales del siglo XIX y principios del XX, esta enfermedad también cobró protagonismo, al igual que la fiebre amarilla, que paralizó en repetidas ocasiones la construcción del Canal de Panamá a finales del siglo XIX.
Por supuesto, el cólera y los métodos para combatirlo no eran solo un problema entre políticos y médicos. La peste también jugó un papel importante en los debates públicos del siglo XIX. Los relatos contemporáneos a veces dan la impresión de que las ciudades cosmopolitas civilizadas han caído en el caos bajo la presión de la epidemia. Esto es impresionantemente evidente en el caso del poeta Heinrich Heine (1797–1856), quien publicó sus informes desde París en 1832 bajo el título “Condiciones francesas” en el “Augsburger Allgemeine Zeitung”. La peste había llegado a la capital francesa el 29 de marzo; la gente se desplomaba en la calle, se extendía el horror y la impotencia. Se evitaron los contagiados y se dejó en paz a los enfermos y moribundos, lo que ciertamente tiene ciertos paralelismos en el trato con el Covid-19. Y al igual que hoy, los mitos de conspiración abstrusos florecieron incluso entonces. Se dice que el "envenenamiento" desencadenó la gran muerte, los "sospechosos" fueron asesinados por transeúntes enojados, la investigación a menudo pasó de moda, había puro miedo.
La exclusión, la estigmatización, la sospecha y la denuncia fueron efectos colaterales recurrentes de la pandemia del cólera. Aquí, también, se pueden ver ciertas similitudes con la actualidad: si antes eran las "condiciones francesas", ahora hay constantes referencias a carnavalistas, esquiadores o jóvenes que se encuentran a pesar de la prohibición de contacto; o los estimulantes reportajes sobre el Covid en algunos medios, que continuamente entregan a la audiencia supuestos escándalos e historias de terror.
Peligro percibido y real
Los informes del siglo XIX dan la impresión de que el cólera era la enfermedad mortal número uno. Sin embargo, una breve mirada a las estadísticas contemporáneas de enfermedad y muerte muestra algo diferente. En los cálculos del médico alemán Friedrich Oesterlen (1812-1877) sobre la mortalidad en Inglaterra entre 1850 y 1859, por ejemplo, el cólera aparece solo en octavo lugar en la clase de "enfermedades zimóticas" (un término para enfermedades infecciosas en el momento que enfatizaba su similitud a procesos de fermentación química) localización de causas de muerte; sólo durante una epidemia en 1854 ocupó el primer lugar. Muchas más muertes en este grupo de enfermedades fueron causadas por la escarlatina, el tifus y la diarrea, seguidos de la tos ferina, el sarampión, el seudocrup y la viruela, y solo después el cólera.
Esto demuestra que la percepción de los peligros para la salud pública no solo está determinada por los riesgos reales. Más bien, en retrospectiva histórica, a menudo nos enfrentamos a "enfermedades escandalizadas". Usamos este término, puramente descriptivo, no crítico, para describir enfermedades cuya importancia epidemiológica real es desproporcionada para su percepción pública y las reacciones resultantes. Las enfermedades escandalizadas han tenido un impacto duradero en las medidas de salud pública, aunque esto no siempre ha ocurrido de manera racionalmente comprensible. Más bien, las epidemias agudas que se perciben como amenazantes constituyen argumentos importantes para discutir e implementar los servicios de salud pública.
Cargando...
© Nicholls, H.:
Influenza pandémica: la historia interna. PLoS Biology 4, e50, 2006, recuadro 2, fig. 3A/CC POR 4.0
CC BY (extracto)
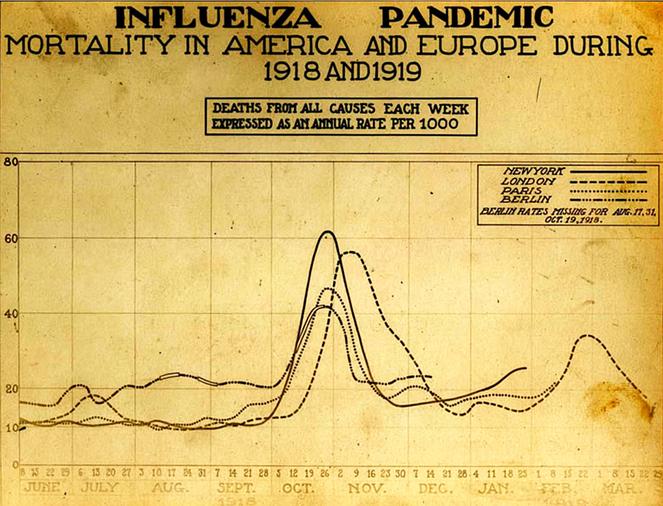
Gripe española | El brote de la gripe española hizo que las tasas de mortalidad se dispararan en las ciudades estadounidenses y europeas. Este cuadro contemporáneo muestra eso para los años 1918 y 1919.
Las enfermedades escandalizadas no siempre son una amenaza prioritaria para la salud pública. Sin embargo, generan miedo porque se sabe poco o nada sobre ellos, porque parecen exóticos o porque llaman la atención del público sobre procesos sociales que muchas veces ya están en marcha, hoy, por ejemplo, la globalización progresiva o la destrucción de los hábitats naturales. El conflicto entre las encuestas estadísticas, las evaluaciones de riesgos y la percepción individual suele ser difícil de resolver aquí. Aunque las personas perciben las estadísticas de enfermedades en un nivel abstracto, no las relacionan específicamente con ellos mismos: no les interesa el número de casos, sino si ellos mismos enferman.
No pasó mucho tiempo desde las pandemias de cólera que surgió una nueva enfermedad que causó conmoción en todo el mundo. En los años 1918 y 1919, la llamada gripe española, una influenza, se extendió por todo el mundo y cobró millones de vidas. Políticos y médicos estaban desconcertados: no estaba claro qué causó la enfermedad, ni cómo se podría detener la pandemia. Los médicos alemanes especularon que los auxiliares de la Entente (la Primera Guerra Mundial estaba en sus últimas etapas) podrían haber traído la enfermedad desde el Lejano Oriente. También se sospechaba que los campamentos militares estadounidenses eran una fuente. Los aliados hicieron circular el rumor de que los alemanes habían lanzado un arma biológica.
Hasta el día de hoy, la pandemia se conoce como gripe española porque España, que no participó activamente en la guerra, tenía una censura de prensa menos severa que los estados en guerra, razón por la cual las primeras noticias sobre la gripe vinieron de allí. . Los médicos españoles fueron los primeros en Europa en tomar medidas más estrictas para protegerse contra la enfermedad. En el Reich alemán, por otro lado, la gente dudaba. A fines de mayo de 1918 la pandemia llegó a Alemania; El Consejo de Salud del Reich se reunió en julio y octubre para discutir el creciente número de enfermedades y muertes. Aunque la situación se había deteriorado significativamente durante este período, el consejo decidió no informar sobre la enfermedad ni prohibir las reuniones públicas. Numerosos médicos pidieron el cierre de los teatros para contener la enfermedad y la cancelación de eventos; sin embargo, los municipios intentaron evitar esto en la medida de lo posible. A los líderes políticos les preocupaba que tales intervenciones pudieran debilitar el "frente interno" que ya se estaba desmoronando. Solo se dejaba que las escuelas cerraran si era necesario. Se aconsejó a la población que se lavara las manos con frecuencia, que hiciera gárgaras con agua salada y que permaneciera en cama cuando estuviera enferma.
Cargando...
© Museo Nacional de Salud y Medicina /
Sintomatología de la epidemia de influenza (Reeve 003216) / CC BY 2.0
CC BY (extracto)
Síntomas observados | Los síntomas más comunes de la gripe española en los campamentos militares estadounidenses incluían enfermedad repentina, agotamiento y fiebre.
Mientras tanto, los científicos debaten sobre las causas de la gripe española. Dado que no se pudo identificar ningún germen bacteriano, algunos investigadores recurrieron a ideas histórico-geográficas obsoletas sobre el origen de la enfermedad. Finalmente, surgió la teoría de que un virus (no en su significado actual, sino en el sentido de "veneno") era la causa.
Lejos de este discurso teórico, los médicos en ejercicio trabajaban al lado de la cama. Eran en su mayoría indefensos en sus esfuerzos terapéuticos. Los remedios caseros como el alcohol, el café, la sopa de pollo o el té estaban en auge. Las altas tasas de mortalidad documentan cuán ineficaces fueron tales medidas. Los profesionales médicos discutieron sobre cuán efectivos habían sido los diversos enfoques de salud pública, incluso después de que había pasado lo peor. En el año posterior a la pandemia, el discurso sobre la "salud pública" en los países industrializados occidentales incluso se aceleró y se convirtió en el tema dominante del debate médico. La política y la propaganda de salud abordaron varios aspectos: desde la condición física hasta el entorno social, desde las condiciones ambientales y la nutrición hasta la herencia. El cuidado de la salud cubrió casi todas las áreas de la vida humana; La prevención de enfermedades era la necesidad del momento. El escritor estadounidense Sinclair Lewis (1885–1951) caricaturizó hábilmente este fenómeno en su novela de 1925 "Arrowsmith" y describió cómo los políticos de la salud promovieron "mejores semanas para bebés", "más semanas para bebés" y "semanas contra la tuberculosis". aire, menos consumo de alcohol y nicotina, dientes más saludables y el uso de mascarillas durante una pandemia de influenza.
Cargando...
© EE. UU. Archivos Nacionales/Colección no oficial estadounidense de fotografías de la Primera Guerra Mundial/Cruz Roja Estadounidense, dic. 1918 (detalle)
Precauciones | En esta imagen de 1918, un conductor de tranvía en Seattle, Estados Unidos, niega el viaje a un pasajero porque no lleva una máscara facial.
¿Qué significa todo esto en términos de Sars-CoV-2? Muchos aspectos de la pandemia de Covid nos son familiares por epidemias anteriores, aunque debemos tener cuidado de no usar la historia solo para comparar con el presente. Las sociedades, el nivel de conocimientos y conocimientos y las posibilidades médicas de entonces y ahora son demasiado diferentes para eso. Pero lo que podemos sacar de las consideraciones médico-históricas: cada época se basa en patrones anteriores de seguridad en salud, que piensa más y desarrolla más.
En la década de 1920, poco después de que azotara la gripe española, la prevención de enfermedades dominaba los debates sociales en todos los niveles. Dado que no se conocía el patógeno ni existía una terapia dirigida, las personas tenían que recurrir a mecanismos ancestrales de control de enfermedades: lavarse las manos y ventilarse, máscaras faciales y cierre de escuelas, etc. La posterior expansión de las medidas preventivas se basó en intervenciones horizontales, es decir, una mejora integral del entorno de vida, como Max von Pettenkofer había desarrollado décadas antes.
También te puede interesar:
Spektrum compact: mitos de conspiración: cuando se niegan los hechos
También te puede interesar:
Mitos de la conspiración: cuando se niegan los hechos
Espectro compacto
Los pasos dados frente a la actual pandemia también van por estos caminos. Si bien los médicos y los políticos de la salud en última instancia esperan que la vacunación sea la intervención vertical más efectiva posible, están tratando de hacer cumplir enfoques horizontales como reglas de distancia, higiene general, requisitos de máscaras y prohibiciones de reuniones hasta entonces. Discuten las condiciones de vida de los trabajadores de la fábrica, la coexistencia de humanos y animales, las condiciones climáticas y el comportamiento humano, los factores de riesgo como la edad o el género y cómo esto puede contrarrestarse horizontalmente, por ejemplo, prohibiendo las visitas a las residencias de ancianos y de ancianos. Se basan en instituciones internacionales que se han desarrollado y probado desde el siglo XIX.
La población también está reaccionando de una manera que tiene paralelos históricos. Ya sea la exclusión, como exigir el cierre de fronteras; Estigmatización, por ejemplo como "corona denier"; sospecha, por ejemplo, con respecto a una "reorganización" estatal supuestamente planificada; Denuncia, hoy a menudo a través de las “redes sociales”; a grotescos mitos de conspiración. Como es bien sabido por la historia, algunos medios también están tratando de explotar la situación con historias de escándalo, miedo e indignación. Una pregunta importante, que probablemente solo se responderá después de la pandemia, es hasta qué punto el Covid-19 es una enfermedad escandalosa. Pero probablemente lo más importante será lo que las sociedades actuales aprendan de la experiencia con el Sars-CoV-2 para su futura convivencia cultural. Además de una mejor prevención y una respuesta más rápida a las epidemias, esto ciertamente debería incluir minimizar y compensar las dificultades y la injusticia resultantes de las medidas de protección.
Recomiende este artículo:
Heiner Fangerau y Alfons Labisch
Heiner Fangerau es profesor de Historia, Teoría y Ética de la Medicina en la Universidad Heinrich Heine de Düsseldorf. Alfons Labisch ocupó una cátedra de historia de la medicina allí hasta 2015 y ahora es Profesor Distinguido de Historia de la Ciencia y la Medicina en la Universidad de Estudios Extranjeros de Beijing.
Ediciones digitales
Ediciones impresas
Mejor vendedor
Paquetes